La información incluida solo tiene fines educativos sobre la seguridad y no constituye asesoramiento médico ni legal. Las respuestas individuales o grupales son solo comentarios con fines educativos o de debate, y no representan consejos ni opiniones de la APSF. La APSF no pretende dar asesoramiento médico ni legal específicos, ni apoyar ninguna opinión ni recomendación específica en respuesta a las consultas publicadas. La APSF no es responsable en ningún caso, de manera directa o indirecta, por las pérdidas o los daños ocasionados o presuntamente ocasionados por la fiabilidad de dicha información o en relación con ella.
El bienestar de los médicos pasó al primer plano de los debates no solo sobre la satisfacción de los trabajadores médicos, sino también sobre la sostenibilidad de la industria de la atención médica. Estos debates ocurren en todos los niveles, desde el trabajo de la Acción Colaborativa sobre el Bienestar y la Resiliencia de los Clínicos de la National Academy of Medicine hasta las sesiones en las reuniones de la sociedad, los comités de bienestar hospitalario, la prensa no especializada y las redes sociales. Lo que se hizo más claro con cada conjunto de datos publicado es que las soluciones basadas en sistemas deberían ser el foco de la crisis de agotamiento y desconexión de los médicos en la que nos encontramos actualmente.1 Con el inminente empeoramiento de la escasez de mano de obra prevista en los próximos años, esto será cada vez más importante.2 En consecuencia, muchas organizaciones nacionales, incluyendo las sociedades profesionales, estuvieron colaborando durante varios años para enfrentar el nuevo reto y responder a la pregunta: ¿Qué papel pueden desempeñar las sociedades profesionales en el bienestar de los médicos?
En la Conferencia de Stoelting de la APSF de 2021, tuve la oportunidad de presentar la experiencia de la Sociedad Americana de Anestesistas (ASA) y cómo tratamos el bienestar de los médicos. El Committee on Physician Well-Being, COPWB (comité de bienestar médico, COPWB) se estableció en 2019, justo antes de la pandemia del COVID-19, pero esto se produjo después de años de participación de una gran cantidad de anestesiólogos interesados en diversos aspectos del bienestar. Cuando se formó el comité, en un esfuerzo por mantener la participación de tantas personas interesadas como fuera posible, se establecieron cuatro grupos de trabajo para hacer el trabajo del comité: El Grupo de Trabajo sobre Sistemas y Políticas que Impactan el Bienestar, el Grupo de Trabajo sobre Educación y Esfuerzos, el Grupo de Trabajo sobre Salud Mental Clínica y Prevención del Suicidio, y el Grupo de Trabajo sobre Alcance de ASA. Aunque la membresía del Comité es solo por solicitud, cualquier miembro de ASA puede participar en los Grupos de Trabajo. También tomamos la decisión de hacer pública la página web de Bienestar de ASA, ya que muchos de los desafíos que retos no son exclusivos de los médicos y los recursos a menudo sirven a todos los miembros del equipo de atención médica. El COPWB también respaldó un estudio de encuesta para evaluar el estado de agotamiento en los anestesiólogos de EE. UU., enfocándose en factores demográficos y factores basados en la práctica. Se había programado la distribución de este estudio de encuesta durante la primera semana de marzo de 2020.
Recientemente, este estudio de agotamiento en anestesiólogos se publicó con casi 4,000 encuestados.3 Usando el Inventario de agotamiento de Maslach, que evalúa el agotamiento ocupacional en los tres dominios de agotamiento emocional, despersonalización y un bajo sentido de realización personal, los autores evaluaron tanto el alto riesgo de sufrir agotamiento (alcanzar niveles de agotamiento emocional o despersonalización) y el síndrome de agotamiento (alcanzar simultáneamente niveles de agotamiento emocional, despersonalización y un bajo sentido de realización personal). Los hallazgos, que representan el estado de relaciones diversas antes del pico de la pandemia del COVID-19 (respuestas de la encuesta en su mayoría de la primera quincena de marzo de 2020), demostraron que el 59 % de los anestesiólogos asistentes en los EE. UU. tenía un alto riesgo de agotamiento y casi el 14 % tenía el síndrome de agotamiento. Aunque los datos de incidencia son importantes, las asociaciones entre el agotamiento y varios factores demográficos y basados en la práctica también son informativos. Principalmente, la respuesta a la pregunta “¿Qué tanto apoyo siente que tiene en su vida laboral?” se asoció significativamente con el agotamiento. Si uno recibía poco o ningún respaldo en su vida laboral, tenía una relación ajustada de probabilidades a razón de 6.7 para estar en alto riesgo de agotamiento y una razón de probabilidad de 10 para el síndrome de agotamiento. Esta información reforzó el compromiso de la COPWB de centrarse en el objetivo final de promover una cultura de bienestar y apoyo en nuestros lugares de trabajo, como se describe abajo.
Los grupos de trabajo recién empezaban a tratar sus respectivas agendas cuando la pandemia del COVID-19 golpeó con toda su fuerza; rápidamente se hizo evidente que las experiencias, los factores estresantes y los desequilibrios asociados con la pandemia eran muy heterogéneos y muchas personas expresaron sus preocupaciones por las experiencias de las mujeres y otras personas subrepresentadas en la medicina (por ejemplo, personas de minorías raciales y de origen étnico). En respuesta a esto, la ASA estableció un Comité ad hoc sobre Desequilibrios Sistémicos de Vida, encargado de evaluar las cargas desiguales que soportan muchos dentro de nuestras filas y cómo los grupos y departamentos podrían tratar esos desafíos diferenciales.
Cuando comenzaron los debates, se hizo evidente de inmediato que estos desequilibrios no solo estaban arraigados mucho antes del COVID-19, sino que representaban un reto que solo un cambio radical en la cultura organizacional podría tratar adecuadamente.
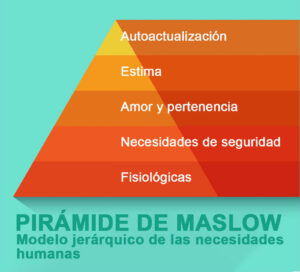
Uno de los primeros productos de trabajo del Comité de Bienestar Médico fue un breve recurso de “una página” sobre la “creación de una cultura de bienestar para los trabajadores de la salud”, que se puede descargar del sitio web de Bienestar de ASA. Este documento aborda la cultura del lugar de trabajo enfocándose en la necesidad de satisfacer los niveles más altos de la Jerarquía de necesidades de Maslow (Figura 1), empezando con nuestras necesidades de supervivencia más básicas y luego ascendiendo a las necesidades de nivel superior vinculadas a un sentido de significado y propósito. El enfoque no está estructurado por la rúbrica obsoleta y tradicional de “comando y control” del liderazgo organizacional, sino por una comunicación bidireccional sólida y abierta, sin temor a represalias, y reforzada por la responsabilidad y la comunicación mejorada del liderazgo. Dicha cultura en el lugar de trabajo fomentaría la colaboración entre todas las partes interesadas dentro de la organización y, en última instancia, crearía equipos más fuertes e incluyentes.
Este “resumen de una página” sirvió como un punto de partida racional para tratar la diversidad de necesidades dentro de nuestra fuerza laboral de anestesia. En una declaración conjunta entre el Comité ad hoc sobre Desequilibrios Sistémicos de Vida y el Comité sobre Bienestar Médico, se propuso la “declaración de ASA sobre la Creación de Culturas de Bienestar para los Trabajadores de la Salud” como resolución que la Cámara de Delegados de ASA aprobó en la reunión anual de ASA de 2021 en octubre. Esta declaración aboga por un enfoque de cinco puntos para transformar la cultura laboral y está respaldada por cuatro documentos de buena fuente que dan información más granular y pragmática a las recomendaciones.
El enfoque es algo intuitivo en términos de su enfoque de una vida laboral y familiar equilibrada, pero también considera interrupciones específicas de la pandemia en varias trayectorias profesionales. Muchos de estos pueden parecer particularmente desalentadores dada la actual escasez de personal, pero representan objetivos recomendados a medida que se hace la reconstrucción. Las recomendaciones son las siguientes (en cursiva las modificadas para incluir a todos los trabajadores de la salud) y están disponibles en https://www.asahq.org/standards-and-guidelines/asa-statement-on-creating-a-culture-of-well-being-for-health-care-workers :
Nuestra intención es que estas recomendaciones sirvan como marco para las mejoras en el lugar de trabajo, lo que en última instancia conducirá a una mejor cultura de apoyo para nuestra fuerza laboral en general. Los retos que enfrentan los anestesiólogos no son exclusivos de ellos, y animamos a todas las sociedades profesionales a desarrollar y adoptar estrategias similares si aún no lo hicieron. Las colaboraciones entre sociedades profesionales, que representan diferentes perspectivas, solo pueden servir para fortalecer nuestra respuesta colectiva a las necesidades de los trabajadores médicos.
Decir que la pandemia del COVID-19 cambió la forma en que pensamos acerca de muchos aspectos de la vida sería una subestimación. Muchas de las cosas que sentimos que teníamos que hacer de cierta manera simplemente se hicieron de manera diferente durante más de un año. Aunque fue disruptivo, esto también estableció una mentalidad creativa. Junto con una amplia apertura para analizar aspectos de la integración de la vida laboral y personal, la salud mental y el bienestar, esta mentalidad creativa representa una oportunidad para transformar la cultura laboral de una manera que antes no se creía factible. En pocas palabras, con las grietas expuestas podemos elegir pavimentar e ignorar las fallas en nuestro sistema o podemos trabajar para repararlas y reconstruirlas más fuertes de lo que jamás imaginamos.
Amy E. Vinson, MD, FAAP, es profesora asistente de Anestesia, Facultad de Medicina de Harvard, asociada sénior en Anestesiología Perioperatoria, Boston Children’s Hospital, directora de Bienestar Clínico, Departamento de Anestesiología, Cuidados Críticos y Medicina del Dolor, y presidenta, Comité de Bienestar Médico de la Sociedad Estadounidense de Anestesiólogos.
El autor no tiene conflictos de intereses.
Referencias
- National Academy of Medicine, National Academies of Sciences, Engineering and Medicine. Taking action against clinician burnout: a systems approach to professional well-being. The National Academies Press; 2019. doi.org/10.17226/25521
- Oslock WM, Satiani B, Way DP, et al. A contemporary reassessment of the US surgical workforce through 2050 predicts continued shortages and increased productivity demands. Am J Surg. 2021;223:28–35. Published online 2021. doi.org/10.1016/j.amjsurg.2021.07.033
- Afonso AM, Cadwell JB, Staffa SJ, Zurakowski D, Vinson AE. Burnout rate and risk factors among anesthesiologists in the United States. Anesthesiology. 2021;134:683–696. doi.org/10.1097/aln.0000000000003722


 Issue PDF
Issue PDF