La Conferencia anual en Memoria de Pierce de la APSF de este año, titulada “Integración de la conducta y la tecnología para la seguridad del paciente de anestesia”, tuvo lugar el 14 de octubre de 2023, durante la reunión anual de la ASA en San Francisco.
Ellison C. “Jeep” Pierce, Jr., MD, el inspirador presidente fundador de la APSF (Figura 1), reflexionó por primera vez sobre la seguridad del paciente de anestesia cuando se le encargó dar una conferencia sobre “accidentes anestésicos” mientras era un médico adjunto en formación. Después, el tema se transformó en una pasión desmedida, alimentada en parte por la trágica muerte de la hija de un amigo a causa de una intubación esofágica accidental no detectada durante la anestesia para una operación dental. Como jefe de Anestesia en New England Deaconess/Harvard, recopilaba informes de casos de accidentes en todo el país y a menudo se lamentaba del gran número de muertes por intubaciones esofágicas.

Figura 1: Ellison C. (Jeep) Pierce, Jr., MD (1929–2011): Presidente del New England Deaconess Hospital; presidente de la ASA; presidente fundador de la Fundación para la Seguridad del Paciente de Anestesia.
Un documental televisivo de 1982, “Sueño profundo: 6000 personas morirán o sufrirán daños cerebrales”1, en el que se detallaban accidentes catastróficos relacionados con la anestesia, despertó gran interés entre el público. Esto coincidió con la inminente presidencia de E.C. Pierce en la Sociedad Americana de Anestesiólogos (ASA) y le dio la oportunidad de dirigir la atención e iniciar proyectos sobre la seguridad del paciente en la ASA. La concientización sobre los accidentes anestésicos en Inglaterra estimuló a E.C. Pierce, MD, junto con Jeff Cooper, PhD, y Richard Kitz, MD, ambos de Mass General/Harvard, a convocar en Boston en 1984 la “Conferencia Internacional sobre Mortalidad y Morbilidad Prevenible por Anestesia”. Inmediatamente después de esta conferencia se concibió la APSF—con la intención de incluir a médicos, CRNA y a las entidades corporativas y reguladoras pertinentes— como un organismo totalmente independiente de las trabas burocráticas del gobierno y las grandes organizaciones. Debido a mi experiencia previa como reportero y editor de periódicos, E.C. Pierce, MD, me pidió que creara y editara el Boletín informativo de la APSF, que fue y sigue siendo la publicación sobre anestesia con mayor difusión del mundo. Un número especial publicado en 2010 cuenta la historia de los primeros 25 años de la APSF2.
Casualmente, al mismo tiempo, la compañía de seguros que cubría los casos de mala praxis de todos los médicos y hospitales de Harvard se dirigió a los jefes de anestesia de los nueve hospitales de Harvard para expresarles su preocupación por el exceso de reclamaciones por accidentes anestésicos: los anestesistas representaban el 3 % del personal, pero generaban el 12 % de los pagos de la compañía de seguros3. Para investigar y resolver este problema, se creó el Comité de Gestión de Riesgos de Harvard. Fui nombrado presidente de dicho comité por haber estado a cargo de la investigación y resolución de un accidente catastrófico con un tubo de oxígeno en un hospital militar de Alabama el año anterior. El comité estudió minuciosamente todas las demandas por negligencia relacionadas con la anestesia en Harvard desde la creación de la compañía de seguros en 1976 hasta 1984 y comprobó que la mayoría de los accidentes catastróficos tenía que ver con problemas no detectados en la ventilación de los pacientes. Se crearon las Normas de Harvard para el control intraoperatorio4, que no eran directrices ni recomendaciones, sino normas de atención médica obligatorias, para que las consecuencias médico-legales de ignorarlas estuvieran perfectamente claras. Después de convencer a algunas personas, estas normas se adoptaron en Harvard el 1 de julio de 1985. El último accidente catastrófico que podría haberse evitado con un monitoreo de seguridad en el sistema de Harvard de aquella época ocurrió el mes siguiente. Es importante destacar que, aunque se exigía el monitoreo continuo de la ventilación y la circulación como principios básicos de este “monitoreo de seguridad”, las tecnologías de capnografía y pulsioximetría solo se mencionaban como métodos posibles. Estas tecnologías no se establecieron como estándar normas obligatorias hasta varios años más tarde, cuando los profesionales en general reconocieron su gran utilidad a la hora de potenciar los sentidos humanos, lo que permitía detectar con mucha más antelación los acontecimientos adversos (como una intubación esofágica) y establecer diagnósticos y tratamientos correctivos con mayor rapidez. No fue posible demostrar la gran eficacia del monitoreo de seguridad para eliminar casi por completo los accidentes anestésicos catastróficos intraoperatorios con el clásico valor p estadísticamente significativo de menos de 0.05 que se observa en los ensayos controlados, prospectivos y aleatorizados. Sin embargo, el gran éxito fue evidente porque las primas de los seguros por mala praxis de los anestesistas de Harvard disminuyeron en un 66 % entre 1986 y 1991. Una reducción importante de las primas solo podía ser posible si el número y la gravedad de los accidentes anestésicos disminuían significativamente. Además, un análisis retrospectivo5 de los accidentes catastróficos que originaron las normas de monitoreo mostró que la aplicación de los principios del monitoreo de seguridad podría haber evitado los daños sufridos por los pacientes.
EXTENSIÓN DE LAS NORMAS
Las normas de monitoreo de Harvard inspiraron la expansión de las Normas de la ASA para el Monitoreo Básico Intraoperatorio6 (en la actualidad, prácticamente todos los registros de anestesia, ya sean impresos o electrónicos, tienen una casilla de verificación que dice “monitoreo de la ASA aplicado”), que, a su vez, llevó a que un grupo independiente creara lo que se convirtió en las Normas Internacionales de las Sociedades Federadas Mundiales de Anestesia, adoptados por primera vez en 1992 y actualizados en múltiples ocasiones desde entonces.7 Un análisis minucioso de todas las normas a lo largo de los años revela que, independientemente de la importancia de los dispositivos y las tecnologías de monitoreo, es el comportamiento de los profesionales de la anestesia para interpretar y reaccionar ante las señales generadas lo que realmente garantiza la seguridad del paciente de anestesia.
Las prácticas de monitoreo intraoperatorio actuales se rigen por las Normas de la ASA y, también, por el Parámetro de Práctica de la ASA de 2023 sobre monitoreo y antagonismo del bloqueo neuromuscular8, que hace hincapié en la necesidad de un monitoreo cuantitativo en lugar de cualitativo para el conteo del tren de cuatro del nervio cubital. El monitoreo del cerebro está incluido en una “Recomendación Práctica” de la ASA, pero la APSF publicó recomendaciones revisadas para9, entre otras cosas, promover la concientización usando electroencefalogramas (EEG) procesados. El uso de videolaringoscopios para las intubaciones aún no ha sido tratado, pero se han publicado un gran número de investigaciones a favor de su uso, por lo que podría convertirse en una recomendación o incluso en una norma de atención médica en el futuro.
PELIGRO DE DISTRACCIÓN
Es posible que entre los anestesistas profesionales exista una percepción errónea y peligrosa sobre la seguridad del paciente, ya que en la actualidad se producen muchas menos catástrofes intraoperatorias por falta de monitoreo que en la década de 1970. Este éxito tan extraordinario, considerando que nuestra actividad es intrínsecamente peligrosa, puede llevar a la complacencia y hacer que nos relajemos y dejemos de estar atentos, que es, después de todo, el lema de la ASA. Las distracciones han existido siempre, pero hoy en día el problema son las computadoras, las tablets y los teléfonos celulares dentro del quirófano y el hecho de que los anestesistas revisen sus redes sociales, naveguen por Internet, compren en Amazon o E-Bay, jueguen, envíen mensajes de texto o incluso hablen por teléfono. Se han producido debates y las opiniones pueden variar, pero es innegable que, si un paciente sufre una lesión como consecuencia de una distracción deliberada del personal de anestesia, tal y como han declarado otras personas que estaban en el quirófano en ese momento, la responsabilidad jurídica podría ser muy grave10. Una idea que posiblemente esté relacionada es si podría llegar a ser útil la grabación de audio y vídeo continua, de alta resolución y desde distintos ángulos de todo lo que sucede en los monitores del quirófano. Existe tecnología muy precisa11, pero los costos y las implicaciones legales probablemente condicionarían la integración de esta tecnología de vanguardia con el comportamiento humano.
OTROS AVANCES TECNOLÓGICOS
La siguiente frontera de la tecnología de seguridad ha empezado
Las aplicaciones tecnológicas avanzadas se están usando para gestionar las camas de la unidad de cuidados intensivos (UCI) en la Universidad de Pensilvania, donde un sistema de monitoreo remoto con conexiones audiovisuales bidireccionales supervisa más de 450 camas de la UCI desde un lugar central, está integrado en el expediente médico electrónico y puede emitir alertas preventivas.12 Una especulación muy interesante es si, algún día, este sistema podría aplicarse también a la atención anestésica.
Las alarmas “inteligentes” son un avance lógico en la integración de la tecnología y el comportamiento del médico durante la anestesia en el quirófano. El monitoreo de seguridad tiene como objetivo alertar sobre las señales anormales o adversas lo antes posible a partir de varias mediciones simultáneas y, de este modo, optimizar el tiempo de respuesta para evitar peligros/lesiones. La idea original de 1988 de las alarmas inteligentes13 era reunir todas las señales de monitoreo y las alarmas en una misma pantalla. Desde entonces, ha habido mucha evolución, investigación, desarrollo y pruebas; la más espectacular de todas ha sido desarrollada por investigadores de la Universidad de Michigan, donde el sistema “Alert Watch® OR”, con sus múltiples iteraciones, ofrece un sistema reactivo que ayuda a tomar decisiones con una interfaz gráfica hombre-máquina inspirada en la pantalla multifunción principal de vuelos que usan los pilotos en la aviación moderna. No solo avisa a los anestesistas de la presencia de anomalías, sino que también puede sugerir una causa y pruebas de confirmación (Figura 2). Un informe extenso14 concluyó que, por el momento, el sistema mejora las métricas del proceso, pero no los resultados clínicos postoperatorios.
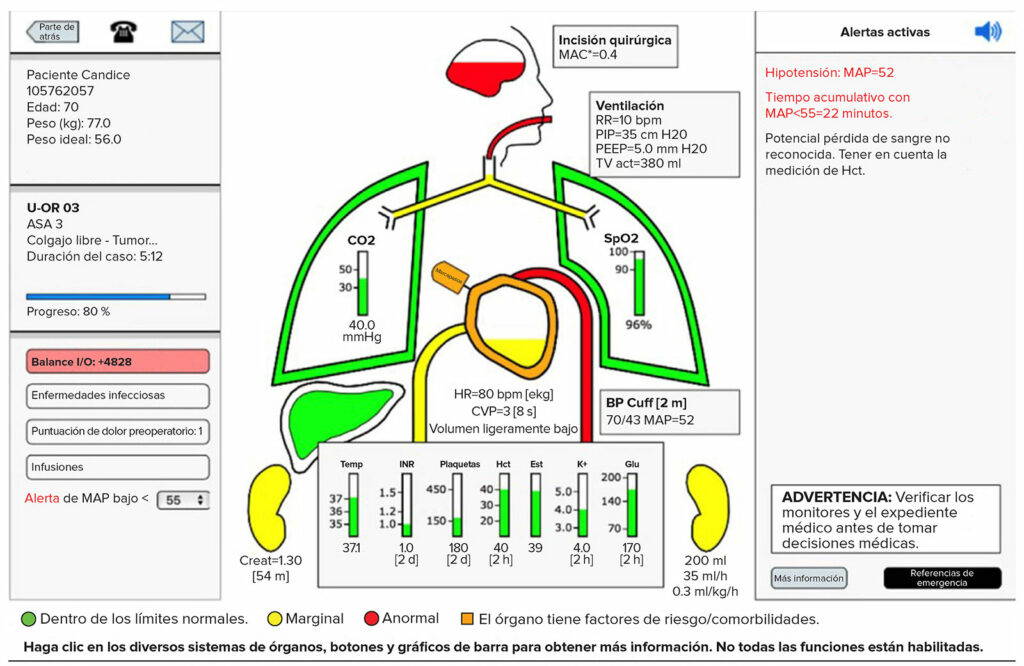
Figura 2. Prototipo de pantalla de monitor/alerta/apoyo a la toma de decisiones de “Alert-Watch OR”.18
ALARMAS MÁS INTELIGENTES E IA
Las alarmas más inteligentes podrían mejorar la relación entre tecnología y comportamiento
Las alarmas “más inteligentes” son un puente hacia la incorporación de la inteligencia artificial a la atención anestésica. Mejoran la interfaz tecnología-comportamiento con la incorporación del aprendizaje automático y el análisis predictivo. Varios estudios han demostrado la existencia de programas que analizan automáticamente la forma de las ondas de las líneas arteriales y predicen la hipotensión durante la anestesia, con una antelación de entre 5 y 15 minutos. Por supuesto, la respuesta del médico determina la validez de la advertencia. Más cerca aún de la inteligencia artificial existe un sistema que, en la fase preoperatoria, considera todas las características y parámetros del paciente para predecir la hipotensión posterior a la administración de la anestesia general. Un análisis retrospectivo mostró que este sistema tenía una precisión del 72 %, lo que los investigadores consideraron un “rendimiento normal”15.
La verdadera IA (y tal vez los robots del futuro controlados por esta) aún no ha llegado, pero es un tema muy popular16. Su potencial parece no tener límite. Se está estudiando un sistema desarrollado en Michigan que tiene en cuenta todos los factores de un paciente, predice los riesgos de resultados adversos, evalúa la carga potencial de cada uno, considera las medidas que pueden adoptarse para mitigarlos y, por último, calcula qué acción supone la menor carga global, para así emitir un juicio y una recomendación.15 En un destacado artículo reciente se exponen predicciones sobre la expansión de la IA a la medicina perioperatoria en su totalidad,17 junto con una ilustración fascinante (Figura 3 en la página siguiente).
La implementación de la inteligencia artificial es análoga al monitoreo de seguridad en 1980.

Figura 3. Modelos de aplicación de inteligencia artificial perioperatoria.19 Permiso para su uso y modificación cedido por Anesthesia & Analgesia. Nathan N. Perioperative artificial intelligence: infographic. Anesth Analg. 2023;136:636.
Hasta ahora, la tecnología no ha podido sustituir el comportamiento humano que debe impulsar. El modelo intraoperatorio es siempre el mismo: cuanto antes se alerte de los acontecimientos adversos, más tiempo habrá para hacer un diagnóstico correctivo y actuar en consecuencia. La introducción de la IA es, básicamente, una analogía de la estrategia de “monitoreo de seguridad” adoptada a finales de la década de 1980 (sobre todo con la gran ampliación de los sentidos humanos gracias a la sensibilidad/precisión de la capnografía y la pulsioximetría), que permitió eliminar casi por completo las catástrofes anestésicas intraoperatorias. Las mejoras en la práctica derivadas de la IA no serán tan evidentes o drásticas en comparación con la aplicación de las normas originales de monitoreo de seguridad, pero pueden convertirse en la norma de la atención médica. Esto es muy bueno, pero, como nos recordaba Jeep Pierce, el inspirador líder fundador de la APSF al que se honra con esta conferencia: debemos estar siempre “atentos” (el lema de la ASA), porque siempre habrá errores humanos.
John H. Eichhorn, MD, el ponente de la Conferencia en Memoria de Pierce de la APSF de 2023, fue el editor y redactor fundacional del Boletín informativo de la APSF. Actualmente vive en San José, CA, es profesor jubilado de anestesiología y sigue siendo miembro de la Junta Editorial de la APSF.
El autor no tiene ningún conflicto de interés.
REFERENCIAS
- Janice Tomlin (producer): The Deep Sleep: 6,000 will die or suffer brain damage, WLS-TV Chicago, 20/20. April 22, 1982
- Eichhorn JH. The APSF at 25: pioneering success in safety, but challenges remain. APSF Newsletter 2010;25:21-24,35–39. PMID: 22253277. Accessed December 14, 2023.
- Eichhorn JH. The history of anesthesia patient safety. In: Ball C, Bacon D, Featherstone P (eds,) Broad horizons—the history of anesthesia beyond the operating room. International Anesthesiology Clinics. 2018;56:56-93.
- Eichhorn JH, Cooper JB, Cullen DJ, et al. Standards for patient monitoring during anesthesia at Harvard Medical School. JAMA. 1986;256:1017–1020. PMID: 3735628.
- Eichhorn JH. Prevention of intraoperative anesthesia accidents and related severe injury through safety monitoring. Anesthesiol. 1989;70:572–577. PMID: 2929993.
- American Society of Anesthesiologists. Standards for Basic Anesthetic Monitoring. (last amended October 20, 2010) (original approval: October 21, 1986) ( https://www.asahq.org/standards-and-practice-parameters/standards-for-basic-anesthetic-monitoring ).
- Merry AF, Cooper JB, Soyannwo O, et al. International standards for a safe practice of anesthesia. Can J Anesth. 2010;57:1027–1034. PMID: 20857254.
- ASA Task Force on Neuromuscular Blockade. 2023 American Society of Anesthesiologists practice guidelines for monitoring and antagonism of neuromuscular blockade. Anesthesiol 2023;138:13–41. PMID: 36520073.
- Committee on Technology. APSF-endorsed statement on revising recommendations for patient monitoring during anesthesia. APSF Newsletter. 2022;37:7–8. (https://www.apsf.org/article/apsf-endorsed-statement-on-revising-recommendations-for-patient-monitoring-during-anesthesia/.) Accessed November 30, 2023.
- Thomas BJ. Distractions in the operating room: an anesthesia professional’s liability? APSF Newsletter. 2017;31:59–61. (https://www.apsf.org/article/distractions-in-the-operating-room-an-anesthesia-professionals-liability/) Accessed November 30, 2023.
- Michaelsen, K. Cameras in the OR: reimaging patient safety. ASA Monitor. 2023;37:38. doi: 10.1097/01.ASM.0000949632.42292.92
- Scott, M. “The Tele-ICU – Now and in the Future.” APSF Stoelting Conference, Las Vegas, NV; September 7, 2023. (www.apsf.org)
- Watt RC, Miller KE, Navabi MJ, et al. An approach to “smart alarms” in anesthesia monitoring. Anesthesiol. 1988;89:A241. doi: 10.1097/00000542-198809010-00240
- Kheterpal S, Shanks A, Tremper K. Impact of a novel multiparameter decision support system on intraoperative processes of care and postoperative outcomes. Anesthesiol. 2018;128:272–282. PMID: 29337743.
- Mathis M. “Machine learning & predictive analytics.” APSF Stoelting Conference, Las Vegas, NV; September 6, 2023. (https://www.apsf.org/event/apsf-stoelting-conference-2023/). Accessed December 8, 2023.
- Kennedy S. “Exploring the Role of AI in Anesthesiology.” Health IT Analytics, July 20, 2023. (https://healthitanalytics.com/features/exploring-the-role-of-artificial-intelligence-in-anesthesiology )
- Maheshwari K, et al. Artificial intelligence for perioperative medicine: perioperative intelligence. Anesth Analg. 2023;136:637–45. PMID: 35203086.
- Tremper KK, Mace JJ, Gombert JM. et al. Design of a novel multifunction decision support display for anesthesia care: AlertWatch® OR. BMC Anesthesiol. 2018;18:16. PMID: 29402220.
- Nathan N. Perioperative artificial intelligence: infographic. Anesth Analg. 2023;136:636. PMID: 36928148.


 Issue PDF
Issue PDF