تعد إرشادات جمعية ASA لعام 2022 المنشورة مؤخرًا لإدارة مجرى الهواء التنفسي الصعب تغييرًا كبيرًا مقارنةً بالإرشادات السابقة. تهدف هذه التغييرات إلى مساعدة الأطباء السريريين على اتخاذ القرار. مع تحسن معدات إدارة مجرى الهواء التنفسي، تظل مخاوف العامل البشري والأداء القائم على الفريق والأخطاء المعرفية عقبات أمام الإدارة الآمنة لمجرى الهواء التنفسي. ربما يكون التغيير صعبًا، في هذا المقال، يسلط المؤلفون الضوء على بعض التغييرات المهمة التي طرأت على الإرشادات.
يشارك Robert Glazer، مؤسس ورئيس مجلس إدارة وكالة تسويق شريكة على المستوى العالمي، مدونة كل يوم جمعة تسمى “Friday Forward”، التي نوصي بها بشدة (https://www.robertglazer.com/fridayfwd/). وفيها، وصف مراحل التغيير الأربع:
- الاضطراب والمفاجأة—”هاه؟ لماذا غيرت ذلك؟”
- الرد على الاختلافات—”لماذا هذا مختلف، لست متأكدًا من أنني أحب ذلك”.
- التلهف إلى الماضي—”أوه، أتمنى لو استعدت النسخة القديمة، فهذا شيء سئ”.
- التكيف والقبول—”حسنًا، قد يكون هذا أفضل في الواقع، أعتقد أنني أحبه”.
قد يكون لدى العديد منكم أحد ردود الفعل هذه تجاه إرشادات ممارسة جمعية ASA الجديدة لإدارة مجرى الهواء التنفسي الصعب. بغض النظر عن مرحلة التغيير التي تمر بها، ستركز هذه المقالة على التغييرات التي طرأت على الإرشادات وستقودك إلى المرحلة الأخيرة من التغيير.
سجل الإرشادات
نُشر في عام 1993 الإرشادات الأولية لممارسة جمعية ASA لإدارة مجرى الهواء التنفسي الصعب. فمنذ ذلك الحين، كُلفت لجنة المعايير ومعايير الممارسة التابعة لجمعية ASA (وهي الآن لجنة معايير الممارسة) بمراجعة كل إرشاد تنشره مختلف فرق العمل كل خمس سنوات. بالإضافة إلى ذلك، يجب أن يخضع كل إرشاد لمراجعة كاملة كل عشر سنوات على الأقل. هذا الإصدار، الذي نُشر في يناير عام 2022، هو مراجعة لإرشادات جمعية ASA لعام 2013.1 تلخص هذه المقالة التغييرات الأساسية للإرشادات السابقة وتؤكد على مسائل مهمة لتعزيز سلامة المرضى في إدارة مجرى الهواء التنفسي.
آفاق دولية جديدة
تم وضع الإرشادات من قِبل فريق عمل مكون من 15 عضوًا، بما في ذلك أطباء التخدير وخبراء المنهجيات الذين يمثلون الولايات المتحدة والهند وأيرلندا وإيطاليا وسويسرا والعديد من منظمات التخصصات الفرعية.
إرشاد لكل من مرضى الأطفال والبالغين
ركزت هذه الإرشادات بصورة تقليدية على إدارة مجرى الهواء التنفسي للبالغين. ومع ذلك، يتعامل اختصاصيون التخدير بصورة متزايدة مع الأطفال. تتضمن هذه الإرشادات أدلة ورأي الخبراء إزاء إدارة مجرى الهواء التنفسي الصعب للأطفال، الذي يعد تغييرًا مهمًا يجعل الإرشادات أكثر شمولاً.
تكنولوجيا جديدة ومؤلفات وأدلة رأي الخبراء
يلخص هذا التحديث أدلة من مراجعة آلاف الملخصات التي تم تقليصها إلى 560 مرجعًا. بالإضافة إلى ذلك، قام هذا التكرار باستطلاع آراء الخبراء الاستشاريين وأعضاء جمعية ASA وعشر منظمات مشاركة إزاء الموضوعات التي كانت الأدلة العلمية فيها ضئيلة أو غامضة. كما يعمل على تحديث المعدات والتكنولوجيا المتاحة لإدارة مجرى الهواء التنفسي المعياري والصعب.
التركيز على توصيل الأكسجين وتأكيد خروجثاني أكسيد الكربون
يؤكد هذا الإصدار على إعطاء الأكسجين خلال إدارة مجرى الهواء التنفسي الصعب وفي أثناء نزع الأنبوب. بالإضافة إلى ذلك، فإنه يؤكد على استخدام جهاز قياس تركيز ثاني أكسيد الكربون لتأكيد تركيب الأنبوب الرغامي كما ورد في الإصدارات السابقة.
الوعي الظرفي للمحاولات ومرور الوقت وتشبع الأكسجين
تؤكد هذه الإرشادات المُحدثة على أهمية إيلاء الانتباه إلى الوقت المنقضي في أثناء إدارة مجرى الهواء التنفسي. في أغلب الأحيان، يمكن أن يعاني أي فريق من التركيز على مهمة، ما يؤدي إلى إجراء محاولات متعددة باستخدام نهج واحد والفشل في التفكير في البدائل. بالإضافة إلى ذلك، يمكن أن يؤدي الوعي بتشبع الأكسجين إلى تمكين التدخل المبكر واتخاذ القرار والحد من عدد المحاولات. وقد يساعد هذا الوعي الظرفي المتزايد الأطباء السريريين على التقدم بثبات من خلال إدارة مجرى الهواء التنفسي المخطط لها وإدراك الحاجة إلى مجرى الهواء الجراحي مبكرًا. النهج الذي يركز على الفريق هو الأفضل، وتتمثل إحدى الطرق في تعيين مراقب غير مشارك في إدارة مجرى الهواء التنفسي مباشرة كوسيط للتركيز على المهمة.
مخطط قرار ما قبل التحفيز لإدارة مجرى الهواء التنفسي في اليقظة مقابل النوم.
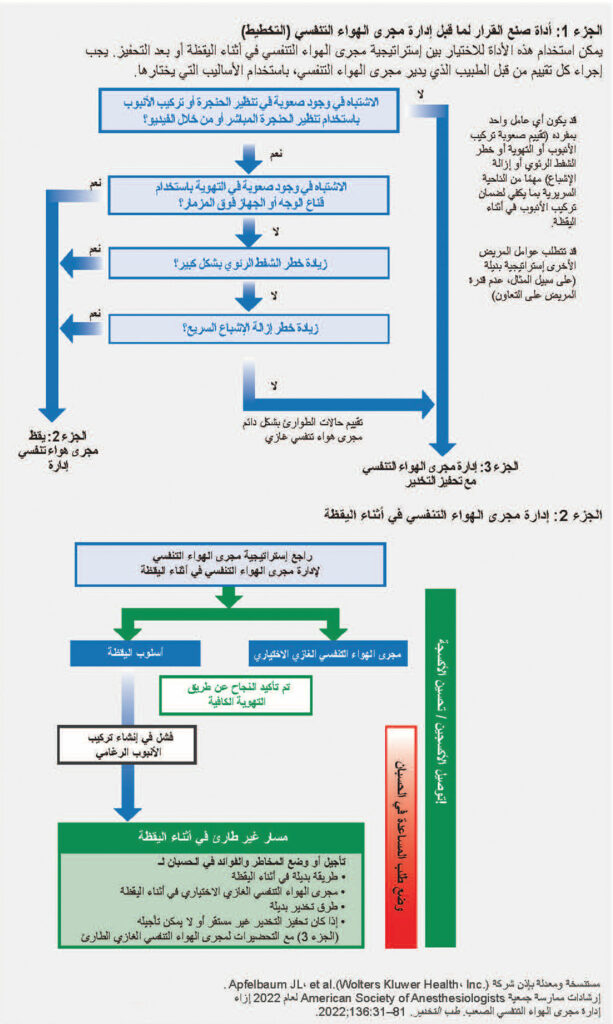
كانت الإرشادات السابقة ذات قيمة للتخطيط وتحديد العقبات المحتملة في وضع إستراتيجية إدارة مجرى الهواء التنفسي الصعب. وتضمنت أسئلة ساعدت على اتخاذ القرار فيما يتعلق بإدارة مجرى الهواء التنفسي في اليقظة. إلا أن أخطاء الحكم (أي عدم تركيب الأنبوب في أثناء اليقظة عند الإشارة إليها) أدت إلى فشل في تأمين مجرى الهواء التنفسي وفقًا لعدة مراجعات.2,3 ولدعم عملية اتخاذ القرار بشكل أكبر، يتضمن هذا التحديث شجرة القرار للمساعدة على تحديد وقت الإشارة إلى إدارة مجرى الهواء التنفسي في اليقظة (الشكل 1، الجزء 1). تعد شجرة القرار هذه امتدادًا وتطورًا لمنتج عمل نشره أحد أعضاء فرقة العمل في عام 2004، وتم تكييفه لخوارزمية جمعية ASA لعام 2022.4 يرجى مراعاة تركيب الأنبوب في اليقظة للمريض البالغ عندما يكون ثمة (1) صعوبة في التهوية (قناع الوجه/مجري الهواء فوق المزمار)، أو (2) خطر الشفط الرئوي المتزايد، أو (3) عدم تحمل انقطاع النفس لوقت قصير، أو (4) الصعوبة المتوقعة في الوصول إلى مجرى الهواء التنفسي الغازي في حالات الطوارئ.
بالإضافة إلى ذلك، تعالج الأرقام الجديدة مباشرةً مجرى الهواء التنفسي الصعب غير المتوقع عن طريق تضمين نقاط الدخول بعد فشل تركيب الأنبوب عقب التحفيز الروتيني.
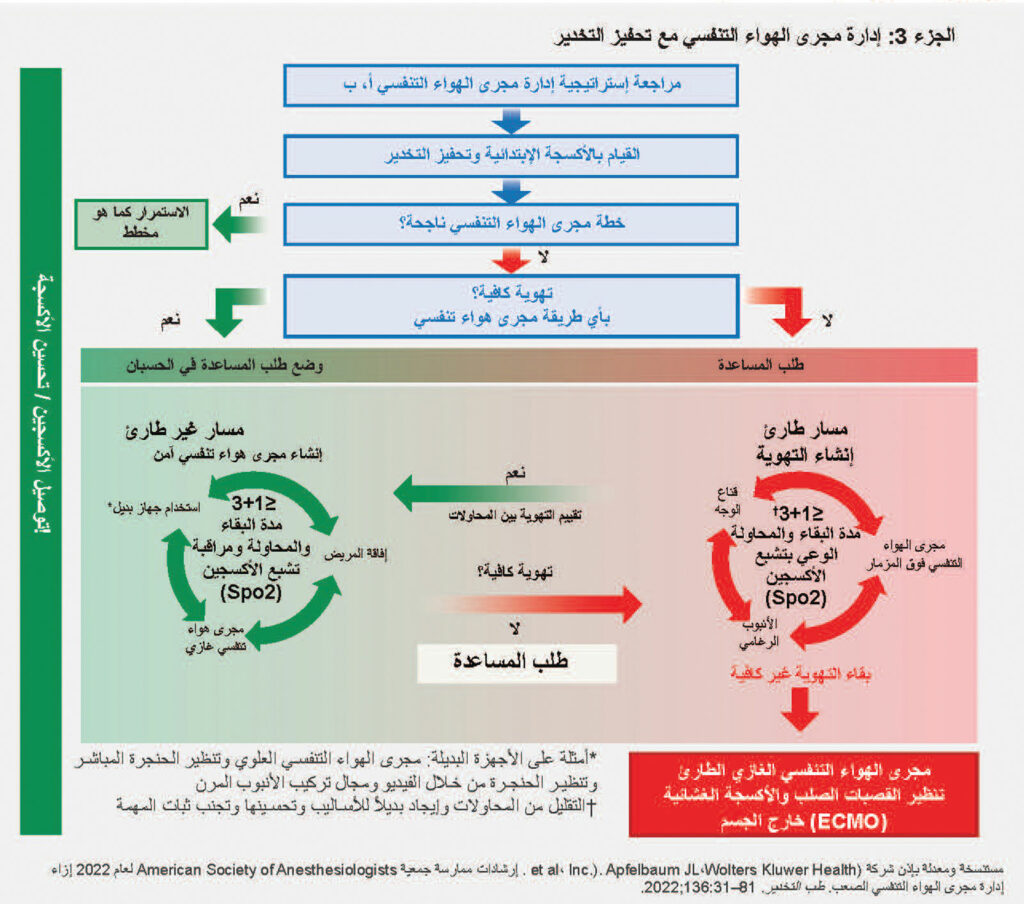
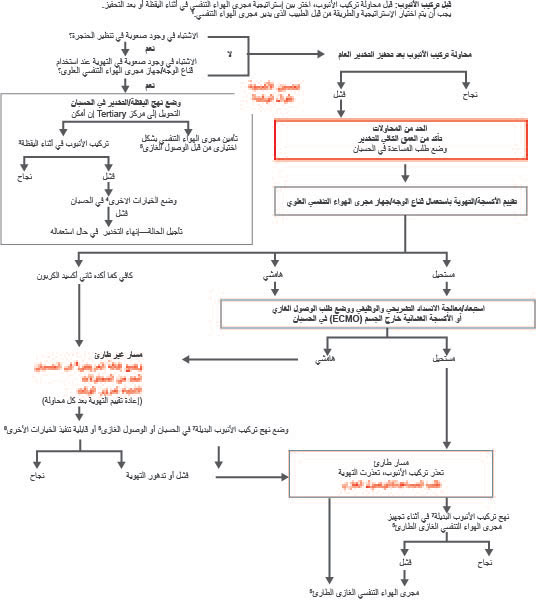
رسم توضيحي لمجرى الهواء التنفسي الصعب: مثال لمريض بالغ. يوفر هذا الشكل ثلاث أدوات للمساعدة على إدارة مجرى الهواء التنفسي للمريض مع مجرى هوائي تنفسي صعب مخطط له أو متوقع بصعوبة أو غير متوقع. الجزء 1 هو أداة قرار تتضمن عناصر التقييم ذات الصلة ويهدف إلى المساعدة على اتخاذ القرار لدخول مسار إدارة مجرى الهواء التنفسي في أثناء اليقظة أو إدارة مجرى الهواء التنفسي مع تحفيز مسار التخدير لخوارزمية مجرى الهواء التنفسي الصعب لجمعية ASA. الجزء 2 هو خوارزمية تنبيب في اليقظة. الجزء 3 هو إستراتيجية لإدارة المرضى الذين يعانون من تحفيز التخدير عند مواجهة صعوبة غير متوقعة في التهوية (على النحو الذي يحدده جهاز قياس تركيز ثاني أكسيد الكربون) باستخدام تقنية مجرى هواء تنفسي مخطط لها. أ. يجب أن يستند تقييم مدير مجرى الهواء التنفسي واختيار التقنيات إلى خبرته السابقة؛ الموارد المتوفرة، بما في ذلك المعدات والتوافر وكفاءة المساعدة؛ والسياق الذي سيحدث فيه إدارة مجرى الهواء التنفسي. ب. مراجعة إستراتيجية مجرى الهواء التنفسي: ضع في حسبانك مخاطر صعوبة مجرى الهواء التنفسي التشريحي/الفسيولوجي ومخاطر الشفط الرئوي ومخاطر الإصابة بالعدوى ومخاطر التعرض الأخرى، وكذلك فحص المعدات والمراقبة وتعيين الأدوار وخطط النسخ الاحتياطي والإنقاذ. تتضمن تقنيات اليقظة منظار تنبيب مرنًا وتنظير الحنجرة بالفيديو وتنظير الحنجرة المباشر وجهاز مجرى الهواء التنفسي العلوي والأجهزة المدمجة والرجوع بمساعدة الأسلاك. ج. يجب تأكيد التهوية الكافية بأي وسيلة (على سبيل المثال، قناع الوجه وجهاز مجرى الهواء التنفسي العلوي وتركيب الأنبوب الرغامي) عن طريق جهاز قياس تركيز ثاني أكسيد الكربون عندما يكون ذلك ممكنًا. د. تشمل رعاية المتابعة رعاية ما بعد تركيب الأنبوب (مثل الستيرويدات والإيبينيفرين الراسيمي) والاستشارة والتوثيق واستخلاص المعلومات من الفريق وتشجيع المريض على تسجيل مجرى الهواء التنفسي الصعب. هـ. تأجيل الحالة/تركيب الأنبوب والعودة بالموارد المناسبة (على سبيل المثال، الموظفون والمعدات وإعداد المريض وتركيب الأنبوب في اليقظة). و. تتضمن مجاري الهواء الغازية بضع الغشاء الحلقي الدرقي بالجراحة أو بضع الغشاء الحلقي الدرقي بالإبرة باستخدام جهاز منظم للضغط أو بضع الغشاء الحلقي الدرقي كبير التجويف بقنية أو فغر القصبة الهوائية بالجراحة. تشمل مجاري الهواء الغازية الاختيارية ما سبق وتركيب الأنبوب الرجعي الموجه بالسلك وفغر القصبة الهوائية من خلال الجلد. كما تتضمن الخيارات الأخرى تنظير القصبات الصلب وECMO. ز. يتم إجراء مجرى الهواء الغازي عن طريق أي فرد مدرب على تقنيات مجرى الهواء الغازي، كلما أمكن ذلك. ح. في حالة عدم الاستقرار أو عندما تكون إدارة مجرى الهواء التنفسي إلزامية بعد فشل تركيب الأنبوب في أثناء اليقظة، يمكن بدء التحول إلى إدارة مجرى الهواء التنفسي عن طريق تحفيز مسار التخدير عبر التحضيرات لمجرى هواء غازي في حالة الطوارئ. ط. قنية أنفية منخفضة أو عالية التدفق ووضع الرأس مرتفعًا طوال العملية. تهوية غير باضعة في أثناء عملية الأكسجة السابقة. ي الهدف من محاولات الحد من تركيب الأنبوب الرغامي وإدخال جهاز مجرى الهواء التنفسي العلوي هو تقليل خطر النزيف والوذمة وأنواع أخرى من الصدمات التي قد تزيد صعوبة تهوية القناع و/أو المحاولات اللاحقة لتأمين مجرى هوائي تنفسي نهائي. قد تؤدي المحاولات المستمرة لأي تدخل في مجرى الهواء التنفسي، بما في ذلك تهوية القناع غير الفعالة، إلى تأخير الحصول على مجرى الهواء التنفسي الغازي الطارئ. وربما يكون النهج المناسب هو الحد من المحاولات باستخدام أي فئة تقنية (مثل قناع الوجه وجهاز مجرى الهواء التنفسي العلوي والأنبوب الرغامي) إلى ثلاث محاولات، مع محاولة واحدة إضافية عن طريق طبيب يتمتع بمهارات أعلى. ك. التحسين: الشفط والمرخيات وإعادة التموضع. قناع الوجه: مجرى الهواء التنفسي الفموي/الأنفي، قبضة القناع باليدين. جهاز مجرى الهواء التنفسي العلوي: الحجم والتصميم وإعادة التموضع والجيل الأول مقابل الجيل الثاني. الأنبوب الرغامي: المدخل والمردود الصلب وتنظير الحنجرة بالفيديو ذات الشفرات عالية الانحناء وحجم الشفرة ومعالجة خارجية للحنجرة. ضع في حسبانك الأسباب الأخرى للتهوية غير الكافية (بما في ذلك على سبيل المثال لا الحصر تشنج الحنجرة والتشنج القصبي). ل. الجيل الأول مقابل الجيل الثاني من أجهزة مجرى الهواء التنفسي العلوي مع إمكانية تركيب الأنبوب للمجرى الهوائي التنفسي فوق المزمار الأولي أو الإنقاذي. م. تنظير الحنجرة بالفيديو كخيار لتركيب الأنبوب الأولي أو تركيب الأنبوب الرغامي الإنقاذي.
خوارزميات ورسوم توضيحية جديدة لإدارة مجرى الهواء التنفسي الصعب للبالغين والأطفال
تم بذل الكثير من الوقت والجهد لتحسين تدفق الرسوم التوضيحية الجديدة وإمكانية استخدامها في “الوقت الحقيقي”. تتضمن الخوارزمية الجديدة الآن قسمًا يتضمن خيارات تنطوي على اتخاذ قرار بالمضي قدمًا في مجرى هوائي في اليقظة (الشكل 1، الجزء 2) بالإضافة إلى قسم أكثر قابلية للاستخدام في “الوقت الحقيقي” (الشكل 1، الجزء 3). يرد تصميم الرسوم التوضيحية كمساعدة معرفية أكثر من كونه خوارزمية، ولكنه يتطلب مراجعة ومعرفة قبل الاستخدام في الوقت الحقيقي.
تم ترميز الرسوم التوضيحية بالألوان لتمثيل القدرة على التهوية. يمثل اللون الأخضر التهوية السهلة واللون الأصفر التهوية الضئيلة واللون الأحمر التهوية المستحيلة. يجب إجراء فترة استراحة قبل بدء إدارة مجرى الهواء التنفسي لمناقشة خطة الرعاية.
يتعين على الفريق تحديد مدير مجرى الهواء التنفسي الأساسي ومدير مجرى الهواء الاحتياطي والمعدات التي يتعين استخدامها والشخص المتاح للمساعدة إذا أمكن ذلك. تسلط كلتا الرسمتين التوضيحيتين الضوء على أهمية تقييم التهوية بعد كل محاولة أو تدخل؛ قد تنقل نتائج هذا التقييم الطبيب إلى نقطة مختلفة من الخوارزمية.
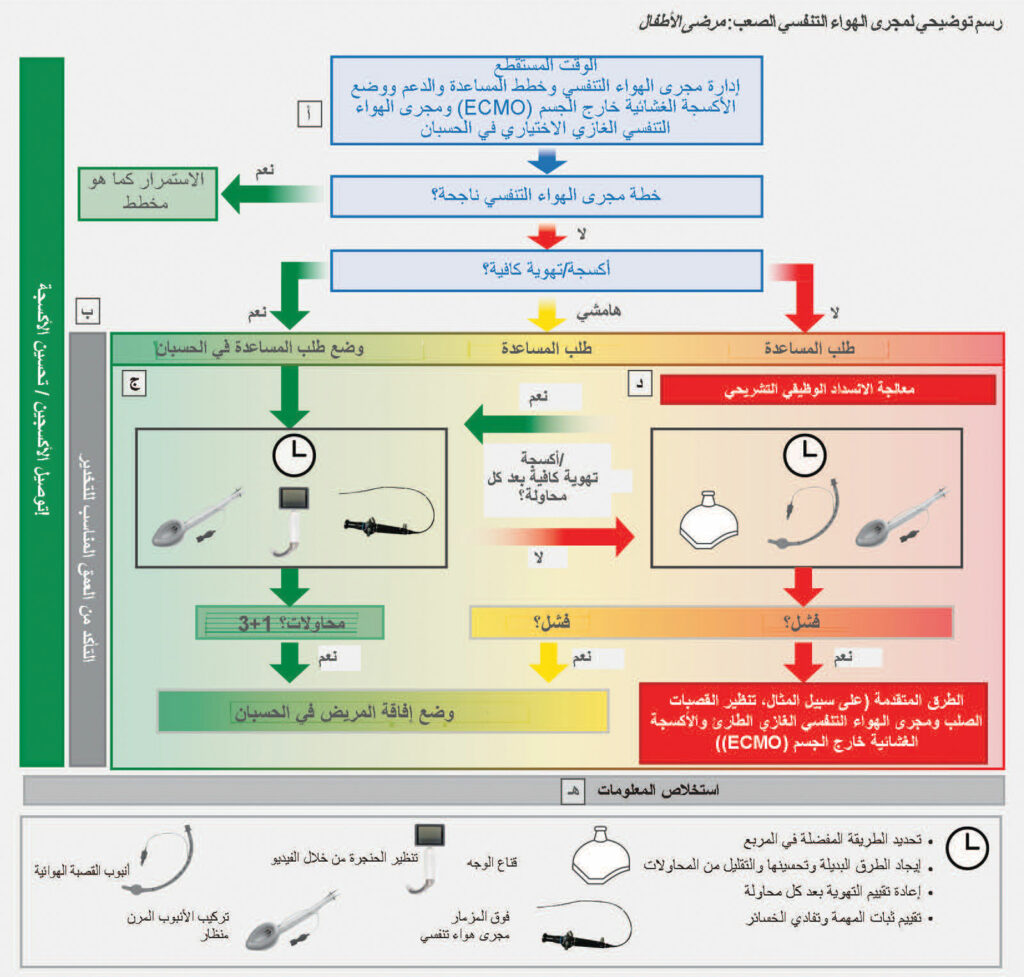
تسلط خوارزمية طب الأطفال الضوء على ثلاث أدوات رئيسية لإدارة الطفل الذي يعاني من صعوبة في مجرى الهواء التنفسي: جهاز مجرى الهواء التنفسي العلوي (SGA) ونطاق تركيب الأنبوب المرن (FIS) وتنظير الحنجرة بالفيديو (VL) (الشكل 2). يمكن دمج هذه الأجهزة (على سبيل المثال، FIS + SGA أو FIS + VL) إذا فشلت بشكل فردي. هذه الأدوات هي الأكثر قابلية للاستخدام في منطقة التهوية السهلة؛ ومع ذلك، عندما تكون التهوية صعبة، يجب على الطبيب أن يركز على أفضل محاولاته لإعادة التهوية باستخدام قناع الوجه وجهاز مجرى الهواء التنفسي العلوي والملحقات، بالإضافة إلى أفضل محاولاته لإجراء تركيب الأنبوب الرغامي باستخدام التقنية التي من المرجح أن تكون ناجحة. تسلط كلتا الرسمتين التوضيحيتين الضوء على أهمية الحد من المحاولات. كما تركز خوارزمية طب الأطفال على أهمية التمييز بين الانسداد الوظيفي والتشريحي مع اختلاف علاجاتهما. فالأدوية مطلوبة للانسداد الوظيفي والأجهزة، مثل أجهزة مجرى الهواء البلعومي والأنفي البلعومي وما فوق المزمار للانسداد التشريحي. ينبغي النظر في استخلاص معلومات الفريق بعد إدارة مجرى الهواء التنفسي لتدوين الدروس المستفادة والسماح لأعضاء الفريق بالتعبير عن أي مشاعر صعبة وتحديد الفجوات بغية التحسين.
رسم توضيحي لمجرى الهواء التنفسي الصعب: مثال لمرضى الأطفال. أ. مهلة لتحديد خطة إدارة مجرى الهواء التنفسي. يُفضل اتباع نهج يستند إلى الفريق مع تحديد الآتي: مدير مجرى الهواء التنفسي الأساسي ومدير النسخ الاحتياطي وتعيين الأدوار والمعدات الأساسية ومعدات النسخ الاحتياطي والشخص (الأشخاص) المتاح للمساعدة. اتصل بفريق ECMO/جراح الأنف والأذن والحنجرة إذا كان من المحتمل فشل إدارة مجرى الهواء التنفسي غير الغازي (على سبيل المثال، انسداد مجرى الهواء التنفسي الوراثي وورم مجرى الهواء، وما إلى ذلك). ب. مخطط الألوان. تمثل الألوان القدرة على الأكسجة/التهوية: أخضر، أكسجة/ تهوية سهلة؛ أصفر، أكسجة/تهوية صعبة أو هامشية؛ وأحمر، أكسجة/تهوية مستحيلة. أعد تقييم الأكسجة/التهوية بعد كل محاولة وانتقل إلى المربع المناسب استنادًا إلى نتائج فحص الأكسجة/التهوية. ج. مسار غير طارئ (أكسجة/تهوية كافية لتركيب الأنبوب المعروف أو المتوقع أنه يمثل تحديًا): توصيل الأكسجين عبر إدارة مجرى الهواء التنفسي؛ محاولة إدارة مجرى الهواء التنفسي باستخدام التقنية/الجهاز الأكثر دراية بمدير مجرى الهواء التنفسي الأساسي؛ حدد من بين الأجهزة الآتية: مجرى الهواء العلوي أو تنظير الحنجرة بالفيديو أو تنظير القصبات المرن أو مزيج من تلك الأجهزة (على سبيل المثال، تركيب الأنبوب التنظيري المرن للقصبات عبر مجرى الهواء التنفسي العلوي )؛ تقنيات أخرى (على سبيل المثال، يمكن استخدام الأنماط المضيئة أو الأنماط الصلبة وفقًا لتقدير الطبيب السريري)؛ تحسين الأجهزة وتبديلها حسب الحاجة؛ إعادة تقييم التهوية بعد كل محاولة؛ الحد من محاولات تنظير الحنجرة المباشر (على سبيل المثال، محاولة واحدة) مع مراعاة تنظير الحنجرة بالفيديو ذي النصل القياسي بدلاً من تنظير الحنجرة المباشر؛ الحد من المحاولات الإجمالية (إدخال جهاز تركيب الأنبوب حتى إزالته) من قبل مدير مجرى الهواء الأساسي (على سبيل المثال، ثلاث محاولات) ومحاولة إضافية واحدة من قبل مدير مجرى الهواء الثانوي؛ عقب أربع محاولات، فكر في إفاقة المريض وعكس أدوية التخدير إذا كان ذلك ممكنًا. قد يجري الأطباء السريريون مزيدًا من المحاولات إذا كانت المخاطر والفوائد التي تعود على المريض تفضل المحاولات المستمرة. د. المسار الهامشي/الطارئ (ضعف أو عدم وجود أكسجة/تهوية لتركيب الأنبوب المعروف أو المتوقع أنه يمثل تحديًا): علاج الانسداد الوظيفي (على سبيل المثال، انعكاسات مجرى الهواء التنفسي مع الأدوية) والانسداد التشريحي (الميكانيكي)؛ محاولة تحسين التهوية باستخدام قناع الوجه وتركيب الأنبوب الرغامي وجهاز مجرى الهواء التنفسي العلوي عند الاقتضاء؛ وفي حالة فشل جميع الخيارات، فكر في إفاقة المريض أو استخدام التقنيات الغازية المتقدمة. هـ. فكر في استخلاص معلومات الفريق بعد كل مواجهات مجرى الهواء التنفسي الصعب: تحديد العمليات التي نجحت جيدًا وفرص تحسين النظام وتقديم الدعم العاطفي لأعضاء الفريق، لا سيما عندما يكون ثمة مرض متأخر أو وفيات.
تم تطويره بالتعاون مع جمعية Society for Pediatric Anesthesia and the Pediatric Difficult Intubation Collaborative. John E. Fiadjoe, MD وThomas Engelhardt, MD, PhD, FRCA وNicola Disma, MD وNarasimhan Jagannathan, MD, MBA وBritta S. von Ungern-Sternberg, MD, PhD, DEAA, FANZCA وPete G. Kovatsis, MD, FAAP.
السمات الرئيسية لطب الأطفال
تم التركيز على مراعاة الأكسجة الغشائية خارج الجسم (ECMO) مبكرًا في إدارة مجرى الهواء التنفسي للأطفال. تعد إدارة مجرى الهواء التنفسي بعد التحفيز بالاستنشاق أمرًا اعتياديًا، بينما لا يتم تركيب الأنبوب في أثناء اليقظة عند الأطفال. تؤكد الإرشادات على أهمية الحفاظ على عمق التخدير المناسب مع تقييم التهوية بعد كل محاولة تنبيب. يجب إجراء الحد الأدنى من عدد المحاولات. تتضمن تقنيات الإنقاذ الأخرى التي يجب مراعاتها تنظير القصبات الصلب من قِبل طبيب سريري مطلع على هذه الطريقة. يجب استخدام قساطر تبديل مجرى الهواء التنفسي بحذر عند الأطفال واستخدامها من قبل الأطباء السريريين ذوي الخبرة في استخدامها. ثمة نسبة ضئيلة لحدوث خطأ وقد تحدث نتائج خطيرة مثل استرواح الصدر واسترواح المنصف إذا ثقبت القسطرة مجرى الهواء التنفسي.
الأجهزة والتكنولوجيا
أثبت التحليل الشمولي للتجارب العشوائية أن تنظير الحنجرة بمساعدة الفيديو في المرضى الذين يعانون من صعوبة مجرى الهواء التنفسي المتوقعة يحسن رؤية الحنجرة ونجاح أول محاولة لتركيب الأنبوب مقارنة بتنظير الحنجرة المباشر.5-15 كانت هذه النتائج مبهمة عند مقارنة تنظير الحنجرة بمساعدة الفيديو بنطاقات التنبيب المرنة. ومن المثير للاهتمام، أن الدراسات العشوائية كانت كذلك مبهمة إزاء النتائج نفسها عندما تم مقارنة مناظير الحنجرة بالفيديو ذات الشفرات عالية الانحناء مع مناظير الحنجرة بالفيديو غير الزاويّة في المرضى الذين يعانون من مجرى الهواء التنفسي الصعب المتوقع.13 قد تحسن تقنيات الدمج نجاح تركيب الأنبوب في المرضى الذين يعانون من صعوبة مجرى الهواء التنفسي المتوقع. على سبيل المثال، كان استخدام نطاق تركيب الأنبوب المرن عبر مجرى الهواء التنفسي فوق المزمار يتمتع بأعلى معدل نجاح في المحاولة الأولى من استخدام نطاق تركيب الأنبوب المرن وحده.16-19
نزع الأنبوب والتوثيق
تلقي الإرشادات الضوء على أهمية وجود إستراتيجية نزع الأنبوب والاستعداد لإعادة تركيب الأنبوب إذا لزم الأمر. يجب مراعاة الأفراد وموقع نزع الأنبوب والمعدات المتوفرة. بعد نزع الأنبوب من مرضى مجرى الهواء التنفسي الصعب، يجب على الأطباء السريريين التفكير في استخدام قسطرة تبديل مجرى الهواء التنفسي أو قناع الحنجرة للسماح بإعادة تركيب الأنبوب السريع. تركز الإرشادات على أهمية التواصل والتوثيق. يجب إبلاغ المريض بالمعالجة السريرية وتوثيقها في رسالة. يجب تشجيع المريض على التسجيل في خدمة الإخطار عن حالات الطوارئ. يجب إضافة ملحوظة مفصلة إلى السجل الطبي.
موافقة مجلس ASA House of Delegates
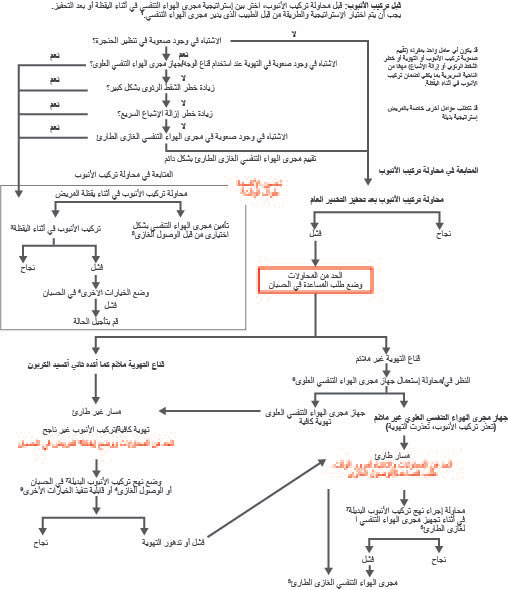
يجب أن يوافق مجلس ASA HOD على جميع منتجات العمل من لجنة المعايير ومعايير الممارسة لجمعية ASA. تم وضع مسودة عمل للإرشادات على موقع جمعية ASA ليستعرضها الجميع. تم النظر في جميع التعليقات المقدمة لإدراجها. من المثير للاهتمام، أن أحد التعليقات الشائعة يتمثل في أن جزءًا من أعضاء جمعية ASA فضل أسلوب الخوارزمية الأسود والأبيض السابق. لذا، تم الاحتفاظ بالخوارزمية بشكل أساسي في شكلها الأصلي مع بعض التعديلات الطفيفة (الشكل 3 و4) بعد موافقة مجلس ASA HOD في الاجتماع السنوي لمؤسسة ASA في أكتوبر لعام 2021.
الشكل 3. خوارزمية مجرى الهواء التنفسي الصعب: المرضى البالغون. 1. يجب أن يستند اختيار مدير مجرى الهواء التنفسي لإستراتيجية وتقنيات مجرى الهواء إلى خبرته السابقة؛ الموارد المتوفرة، بما فيها المعدات وتوافر وكفاءة المساعدة؛ والسياق الذي سيحدث فيه إدارة مجرى الهواء التنفسي. 2. قنية أنفية منخفضة أو عالية التدفق ووضع الرأس مرتفعًا طوال العملية. تهوية غير باضعة في أثناء عملية الأكسجة السابقة. 3. تتضمن تقنيات تركيب الأنبوب في اليقظة منظار القصبات المرن وتنظير الحنجرة بالفيديو وتنظير الحنجرة المباشر والتقنيات المركبة وتركيب الأنبوب الرجعي بمساعدة الأسلاك. 4. تتضمن الخيارات الأخرى، على سبيل المثال لا الحصر، تقنية اليقظة البديلة ومجرى الهواء التنفسي الغازي الانتقائي في أثناء اليقظة وتقنيات التخدير البديلة وتحفيز التخدير (إذا كان غير مستقر أو لا يمكن تأجيله) مع التحضيرات لمجرى الهواء التنفسي الغازي الطارئ وتأجيل الحالة من دون محاولة إجراء الخيارات المذكورة أعلاه. 5. تتضمن تقنيات مجرى الهواء التنفسي الغازي بضع الغشاء الحلقي الدرقي بالجراحة أو بضع الغشاء الحلقي الدرقي بالإبرة باستخدام جهاز منظم للضغط أو بضع الغشاء الحلقي الدرقي كبير التجويف بقنية أو فغر القصبة الهوائية بالجراحة. تشمل تقنيات مجرى الهواء التنفسي الغازي الاختيارية تركيب الأنبوب أعلاه وتركيب الأنبوب الرجعي الموجه بالسلك وفغر القصبة الهوائية عن طريق الجلد. يجب كذلك مراعاة تنظير القصبات الصلب وECMO. 6. قد يؤدي النظر في الحجم والتصميم والموضع والمسالك الهوائية التنفسية العلوية من الجيل الأول مقابل الجيل الثاني إلى تحسين القدرة على التهوية. 7. تتضمن أساليب تركيب الأنبوب الصعبة البديلة، على سبيل المثال لا الحصر، تنظير الحنجرة بمساعدة الفيديو وشفرات منظار الحنجرة البديلة والتقنيات المدمجة وتركيب أنبوب مجرى الهواء التنفسي العلوي (مع توجيه تنظير القصبات المرن أو من دونه) وتنظير القصبات المرن والمدخال والمرود المضيء أو المصباح المضيء. تشمل الملحقات التي يمكن استخدامها في أثناء محاولات تركيب الأنبوب مدخالات أنبوب القصبة الهوائية أو المراود الصلبة أو مرود تركيب الأنبوب أو مغيرات الأنابيب والتلاعب الخارجي بالحنجرة. 8. تتضمن تأجيل الحالة أو تأجيل تركيب الأنبوب والعودة بالموارد المناسبة (على سبيل المثال، الأفراد والمعدات وإعداد المريض وتركيب الأنبوب في أثناء اليقظة). 9. تتضمن الخيارات الأخرى، على سبيل المثال لا الحصر، المضي قدمًا في الإجراء باستخدام قناع الوجه أو تهوية مجرى الهواء التنفسي العلوي. عادةً ما يعني السعي وراء هذه الخيارات أن التهوية لن تمثل مشكلة.
الشكل 4. خوارزمية مجرى الهواء التنفسي الصعب: مرضى الأطفال. 1. يجب أن يستند تقييم مدير مجرى الهواء واختيار التقنيات إلى خبرته السابقة؛ الموارد المتوفرة، بما في ذلك المعدات والتوافر وكفاءة المساعدة؛ والإطار الذي سيحدث فيه إدارة مجرى الهواء التنفسي. 2. قنية أنفية منخفضة أو عالية التدفق ووضع الرأس مرتفعًا طوال العملية. تهوية غير باضعة في أثناء عملية الأكسجة السابقة. 3. تشمل تقنيات تركيب الأنبوب في أثناء اليقظة منظار القصبات المرن وتنظير الحنجرة بالفيديو وتنظير الحنجرة المباشر والتقنيات المركبة وتركيب الأنبوب بمساعدة الأسلاك العكسية. 4. تتضمن الخيارات الأخرى، على سبيل المثال لا الحصر، تقنية اليقظة البديلة ومجرى الهواء التنفسي الغازي الانتقائي في أثناء اليقظة وتقنيات التخدير البديلة وتحفيز التخدير (إذا كان غير مستقر أو لا يمكن تأجيله) مع التحضيرات لمجرى الهواء التنفسي الغازي الطارئ أو تأجيل الحالة من دون محاولة إجراء الخيارات المذكورة أعلاه. 5. تتضمن تقنيات مجرى الهواء التنفسي الغازي بضع الغشاء الحلقي الدرقي بالجراحة أو بضع الغشاء الحلقي الدرقي بالإبرة إذا كان مناسبًا للعمر باستخدام جهاز منظم للضغط أو بضع الغشاء الحلقي الدرقي كبير التجويف بقنية أو فغر القصبة الهوائية بالجراحة. تشمل تقنيات مجرى الهواء التنفسي الغازي الاختيارية تركيب الأنبوب أعلاه وتركيب الأنبوب الرجعي الموجه بالسلك وفغر القصبة الهوائية عن طريق الجلد. يجب كذلك مراعاة تنظير القصبات الصلب وECMO. 6. تتضمن تأجيل الحالة أو تأجيل تركيب الأنبوب والعودة بالموارد المناسبة (على سبيل المثال، الأفراد والمعدات وإعداد المريض وتركيب الأنبوب في أثناء اليقظة). 7. تتضمن أساليب تركيب الأنبوب الصعبة البديلة، على سبيل المثال لا الحصر، تنظير الحنجرة بمساعدة الفيديو وشفرات منظار الحنجرة البديلة والتقنيات المدمجة وتركيب أنبوب مجرى الهواء التنفسي العلوي (مع توجيه تنظير القصبات المرن أو من دونه) وتنظير القصبات المرن والمدخال والمرود المضيء أو المصباح المضيء. تشمل الملحقات التي يمكن استخدامها في أثناء محاولات تركيب الأنبوب مدخالات أنبوب القصبة الهوائية أو المراود الصلبة أو مرود تركيب الأنبوب أو مغيرات الأنابيب والتلاعب الخارجي بالحنجرة. 8. تتضمن الخيارات الأخرى، على سبيل المثال لا الحصر، المضي قدمًا في الإجراء باستخدام قناع الوجه أو تهوية مجرى الهواء التنفسي العلوي. عادةً ما يعني السعي وراء هذه الخيارات أن التهوية لن تمثل مشكلة.
تم تطويره بالتعاون مع جمعية Society for Pediatric Anesthesia and the Pediatric Difficult Intubation Collaborative. John E. Fiadjoe, MD وThomas Engelhardt, MD, PhD, FRCA وNicola Disma, MD وNarasimhan Jagannathan, MD, MBA وBritta S. von Ungern-Sternberg, MD, PhD, DEAA, FANZCA وPete G. Kovatsis, MD, FAAP.
الخلاصة
هذه الإرشادات الجديدة هي الأولى التي تتضمن أدلة من إدارة مجرى الهواء للأطفال والبالغين. ورغم أنها تتبع النهج نفسه (الأسلوب والمعالجة والشكل)، تختلف بشكل جذري عن الإصدارات السابقة. فهي تلقي الضوء على أهمية تقييم المخاطر وتقدم شجرة قرار جديدة للمساعدة على تحديد متى يجب التفكير في إدارة مجرى الهواء التنفسي في حالتي اليقظة والوعي عن طريق التركيز على المهام ومرور الوقت والحد من عدد محاولات تركيب الأنبوب الرغامي وتقييم التهوية بعد كل تدخل. وأخيرًا، تسلط الضوء على الحاجة إلى تأكيد تركيب الأنبوب باستخدام جهاز قياس تركيز ثاني أكسيد الكربون والتخطيط لنزع الأنبوب وتوثيق إدارة مجرى الهواء في السجل الطبي وتقديم الوثائق إلى المريض. مرحبًا بكم في المرحلة الأخيرة من التغيير.
John Fiadjoe، MD، هو نائب الرئيس التنفيذي في قسم التخدير والعناية المركزة وطب الألم في مستشفى بوسطن للأطفال، بوسطن، ماساتشوستس.
David Mercier، MD، هو أستاذ مشارك في جامعة تكساس ساوثويسترن، قسم التخدير ومعالجة الألم في دالاس، تكساس.
John Fiadjoe، MD، حصل على منحة APSF سابقًا. ليس لدى David Mercier، MD أي تضارب في المصالح.
المراجع
- Apfelbaum JL, Hagberg CA, Connis RT, et al. 2022 American Society of Anesthesiologists practice guidelines for management of the difficult airway. Anesthesiology. 2022; 136:31–81. 34762729. Accessed April 22, 2022.
- Cook TM, Woodall N, Frerk C. Fourth National Audit Project. Major complications of airway management in the UK: results of the Fourth National Audit Project of the Royal College of Anaesthetists and the Difficult Airway Society. Part 1: anaesthesia. Br J Anaesth. 2011;106:617–631. 21447488. Accessed April 22, 2022.
- Joffe AM, Aziz MF, Posner KL, et al. Management of difficult tracheal intubation: a closed claims analysis. Anesthesiology. 2019;131:818–829. 31584884. Accessed April 22, 2022.
- Rosenblatt WH. The Airway Approach Algorithm: a decision tree for organizing preoperative airway information. J Clin Anesth. 2004;16:312–316. 15261328. Accessed April 22, 2022.
- Aziz MF, Dillman D, Fu R, et al. Comparative effectiveness of the C-MAC video laryngoscope versus direct laryngoscopy in the setting of the predicted difficult airway. Anesthesiology. 2012;116:629–636. 22261795. Accessed April 22, 2022.
- Ali QE, Amir SH, Ahmed S. A comparative evaluation of King Vision video laryngoscope (channelled blade), McCoy, and Macintosh laryngoscopes for tracheal intubation in patients with immobilized cervical spine. Sri Lankan J Anaesthesiol. 2017;25:70. https://slja.sljol.info/articles/abstract/10.4038/slja.v25i2.8200/. Accessed April 22, 2022.
- Cordovani D, Russell T, Wee W, et al. Measurement of forces applied using a Macintosh direct laryngoscope compared with a Glidescope video laryngoscope in patients with predictors of difficult laryngoscopy: a randomised controlled trial. Eur J Anaesthesiol. 2019;36:221–226. 30308524. Accessed April 22, 2022.
- Gupta N, Rath GP, Prabhakar H. Clinical evaluation of C-MAC videolaryngoscope with or without use of stylet for endotracheal intubation in patients with cervical spine immobilization. J Anesth. 2013;27:663–670. 23475442. Accessed April 22, 2022.
- Hazarika H, Saxena A, Meshram P, Kumar Bhargava A: A randomized controlled trial comparing C-MAC D Blade and Macintosh laryngoscope for nasotracheal intubation in patients undergoing surgeries for head and neck cancer. Saudi J Anaesth. 2018; 12:35–41. 29416454. Accessed April 22, 2022.
- Jungbauer A, Schumann M, Brunkhorst V, et al. Expected difficult tracheal intubation: a prospective comparison of direct laryngoscopy and video laryngoscopy in 200 patients. Br J Anaesth. 2009;102:546–550. 19233881. Accessed April 22, 2022.
- Liu L, Yue H, Li J. Comparison of three tracheal intubation techniques in thyroid tumor patients with a difficult airway: a randomized controlled trial. Med Princ Pract. 2014;23:448–452. 25171459. Accessed April 22, 2022.
- Malik MA, Subramaniam R, Maharaj CH, et al. Randomized controlled trial of the Pentax AWS, Glidescope, and Macintosh laryngoscopes in predicted difficult intubation. Br J Anaesth. 2009; 103:761–768. 19783539. Accessed April 22, 2022.
- Serocki G, Bein B, Scholz J, et al. Management of the predicted difficult airway: a comparison of conventional blade laryngoscopy with video-assisted blade laryngoscopy and the GlideScope. Eur J Anaesthesiol. 2010;27:24–30. 19809328. Accessed April 22, 2022.
- Serocki G, Neumann T, Scharf E, et al. Indirect videolaryngoscopy with C-MAC D-Blade and GlideScope: a randomized, controlled comparison in patients with suspected difficult airways. Minerva Anestesiol. 2013;79:121–129. 23032922. Accessed April 22, 2022.
- Zhu H, Liu J, Suo L, et al. A randomized controlled comparison of non-channeled King Vision, McGrath MAC video laryngoscope and Macintosh direct laryngoscope for nasotracheal intubation in patients with predicted difficult intubations. BMC Anesthesiol. 2019;19:166. 31470814. Accessed April 22, 2022.
- Bhatnagar S, Mishra S, Jha RR, et al. The LMA Fastrach facilitates fibreoptic intubation in oral cancer patients. Can J Anaesth. 2005;52:641–645. 15983153. Accessed April 22, 2022.
- Hanna SF, Mikat-Stevens M, Loo J, et al. Awake tracheal intubation in anticipated difficult airways: LMA Fastrach vs. flexible bronchoscope: a pilot study. J Clin Anesth. 2017; 37:31–37. 28235524. Accessed April 22, 2022.
- Langeron O, Semjen F, Bourgain JL, et al. Comparison of the intubating laryngeal mask airway with the fiberoptic intubation in anticipated difficult airway management. Anesthesiology. 2001;94:968–972. 11465622. Accessed April 22, 2022.
- Shyam R, Chaudhary AK, Sachan P, et al. Evaluation of Fastrach laryngeal mask airway as an alternative to fiberoptic bronchoscope to manage difficult airway: a comparative study. J Clin Diagn Res. 2017;11:UC09-12. 28274023. Accessed April 22, 2022.


 Issue PDF
Issue PDF