第二代声门上气道器械可在腹腔镜手术提供许多益处。这些益处可能包括降低气道并发症、改善血流动力学特征、提前进入麻醉后恢复室和提前出院。此外,第二代声门上气道器械的创新使其更适合正压通气,而且,与早期的 SAD 相比,其还可减少误吸风险。
| 本专栏内提供的信息仅可用于与安全相关的教育,不作为医学或法律建议。个人或团体针对提问给出的回复仅作为评论信息,仅可用于教育或讨论目的,不得作为 APSF 的声明、建议或意见。APSF 并非旨在针对问题答复提供任何具体意见或建议,或提供具体的医学或法律建议。在任何情况下,APSF 均不对因任何人依赖任何此类信息而造成或声称造成的任何损害或损失承担任何直接或间接责任。 |
声门上气道器械 (SAD) 继续受到欢迎,并越来越多地用于麻醉实践。但是,SAD 用于腹腔镜手术的功效和安全性尚有争议。尽管传统上并不会将 SAD 用于腹腔镜手术,但其可为适当选择的患者带来多种益处。
SAD 的演化
 自发明第一种 SAD 以来,该器械已经历了数次设计改进,其安全性随之不断提升。1Teleflex(宾州韦恩)研发的经典喉罩就是首批 SAD 之一。1这种器械的设计简单,但变革了气道管理的概念,因其与面罩相比,无需用手即可进行通气,并且绕过了上气道的阻塞。1创新催生了第二代 SAD,这些器械允许有较高的口咽渗漏压。1这种改进可更好地防止胃内容物反流,降低误吸风险。1-3此外,其还可以提供更成功的正压通气。1,2
自发明第一种 SAD 以来,该器械已经历了数次设计改进,其安全性随之不断提升。1Teleflex(宾州韦恩)研发的经典喉罩就是首批 SAD 之一。1这种器械的设计简单,但变革了气道管理的概念,因其与面罩相比,无需用手即可进行通气,并且绕过了上气道的阻塞。1创新催生了第二代 SAD,这些器械允许有较高的口咽渗漏压。1这种改进可更好地防止胃内容物反流,降低误吸风险。1-3此外,其还可以提供更成功的正压通气。1,2
声门上气道和血流动力学
SAD 用于腹腔镜手术的一个潜在好处是改善了血流动力学稳定性。3-5在评价接受腹腔镜胃束带手术的肥胖患者的血流动力学和儿茶酚胺水平的一项研究中,与 SAD 患者组相比,随机接受气管内导管 (ETT) 而非 SAD 的患者在整个手术期间具有较高的血压和较高的循环性儿茶酚胺水平。4较高的儿茶酚胺水平会使患者的心率加快,这可能会影响心肌的供氧。4它们还会导致血栓前状态。4儿茶酚胺水平增高可加重围手术期并发症;因此,在某些高危人群中,SAD 是一种有利的替代方法。放置 SAD 可减少交感神经刺激作用,并有可能减少麻醉剂用量,从而避免体循环血管阻力的减少和心肌抑制作用。5-7ETT 的儿茶酚胺水平激增合并麻醉剂需求增加,会进一步导致血流动力学改变,某些患者人群可能无法很好耐受。
比较 SAD 与 ETT 的结局
SAD 较之于 ETT 的另一种潜在好处是,SAD 导致的气道死亡率可能低于 ETT。5,6,8,9研究发现,在使用 ETT 的患者中,真实手术环境中的咽痛发生率为 45.5%,与之相比,在使用 SAD 的患者中,该发生率为 17.5%。9对比较 SAD 和 ETT 用于择期腹腔镜手术患者的随机对照试验进行了一项荟萃分析,结果发现,ETT 组有较高的喉痉挛、吞咽困难、发音困难、咽痛、声音嘶哑发生率。8同样,ETT 与 SAD 相比,近期有上呼吸道感染、接受麻醉的儿科患者发生呼吸道并发症的风险增高,如支气管痉挛和喉痉挛等。6,10当随机安排年龄在 3 个月-16 岁、近期有上呼吸道感染的儿科患者接受 SAD 或 ETT 来进行多种择期手术的麻醉时,使用 ETT 的患者在气道管理期间发生支气管痉挛和血氧饱和度降低(定义为 SpO2 <90%)的发生率比使用 SAD 的患者高。6与放置 ETT 相比,接受腹腔镜疝气修补术、放置 SAD 的儿科患者的喉痉挛、咳嗽、血氧饱和度降低发生率降低。11数据表明,SAD 可降低发生围手术期呼吸并发症的风险,即使在支气管痉挛、喉痉挛和血饱和度降低的高危人群中也是如此。6,11而且,上述研究还表明,患者主诉与 SAD 相关的气道问题有减少,同时,气道并发症也有减少。
在使用 SAD 进行气道管理的患者中,气道发病率降低和血流动力学扰动减少可能会促进提早出院。4在评价麻醉恢复室 (PACU) 和住院时长的一项随机对照试验中,在腹腔镜胃束带手术麻醉期间接受 SAD 的患者出 PACU 的时间比麻醉期间接受 ETT 的患者提前了 17 分钟。4
气腹期间的 SAD 和通气
腹腔镜手术附带的挑战之一是气腹。与气腹有关的生理变化可能会导致腹压增高,最终会减少呼吸顺应性,这将阻碍通气效果,并增加胃内容物反流的可能性以及误吸的风险。3,12,13但是,新一代 SAD 的设计允许有更高的口咽渗漏压。3,12,13这是其优点,因其可改善通气,尤其是在进行正压通气时。8,14对比较 ETT 与 SAD 用于接受腹腔镜手术的患者的随机对照试验进行了一项荟萃分析,结果发现,口咽渗漏压或血氧饱和度降低的发生率没有差异。8这表明,在气腹期间使用 SAD 进行有效通气是可能的。3,7,8,14-16对比较随机对照试验、案例系列和大规模前瞻性观察性研究进行了另一项荟萃分析,结果发现,在使用 SAD 的患者中,99.5% 患者的通气是有效的。14唯一引人担忧的患者亚组是 BMI > 30 的患者,因为他们更可能会由于呼吸阻塞或空气渗漏而需要放置 ETT。14这些研究支持一种观点,即在将 SAD 用于非肥胖患者的腹腔镜手术时,可以实现充分通气和氧合。
另一种经常被提到的 SAD 缺点是粘接密封不充分所导致的胃内容物反流。5由于有胃内容物反流,因此存在误吸风险,5这是最常提到的、放置 SAD 的禁忌症之一,尤其是在风险更高的患者中(表 1)。17在有误吸高风险的患者中,如未禁食的患者以及肠道阻塞的患者,出于谨慎,应继续进行 ETT 插管。但是,有很多成功将第二代 SAD 用于腹腔镜手术但没有胃内容物反流或误吸证据的研究。7,8,14最大的渗漏和胃内容物反流决定因素之一是 SAD 的密封和位置。3,5,18当在纤维支气管镜引起胃内容物反流以后进行评价时,发现 44% 的第一代 SAD 位置有误。18但是,正确放置的第一代 SAD 仅显示有 3% 的胃内容物反流发生率。18第二代 SAD 旨在通过更好的密封和增高的口咽渗漏压来减少胃内容物反流风险。1,3,18因此,较之于第一代 SAD,第二代 SAD 可减少胃内容物反流和误吸的潜在风险。2,8,19此外,第二代 SAD 还配有胃接口,可以引流来自气道的胃内容物,并可用作放置胃管的导管。1,2SAD 已被成功用于适当选择的接受腹腔镜手术的患者,且没有证据表明会发生误吸。15
表 1:SAD患者的基本特征 14,17,20
结论
对于适当选择的患者,第二代 SAD 是一种安全的替代方法,可用于腹腔镜手术。在防止胃内容物反流和误吸方面,其效果要优于第一代 SAD。这些器械也改善了通气,即使是在有气腹的情况下,也很有效(表 2)。麻醉专业人士可能需要继续将第一代装置用于腹腔镜手术,因为其可降低口咽渗漏压,但如果封闭不当,其会增加胃内容物反流的发生率。此外,在腹腔镜手术中,与 ETT 相比,SAD 还可提供很多好处,包括改善血流动力学稳定性、减少围手术期呼吸并发症的风险、降低气道死亡率,甚至还能有助于提早出院。第二代 SAD 有许多优点,是用于腹腔镜手术的合理选择。
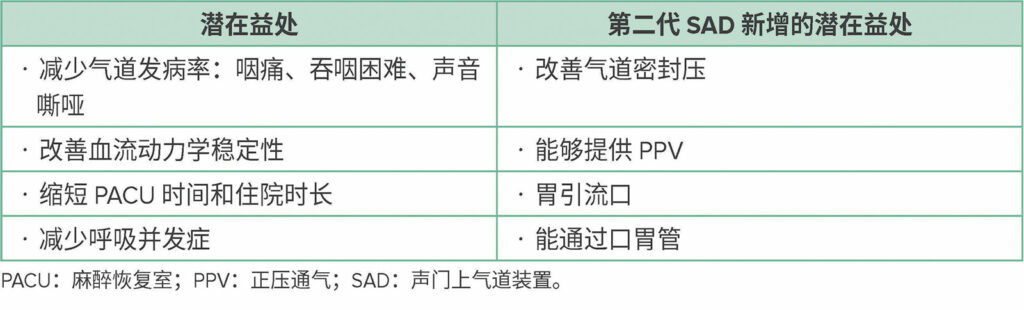
表 2:SAD 的潜在益处1,2,4,6,9,17
Shauna Schwartz (DO) 是佛罗里达大学医学院麻醉学系的心脏麻醉研究员。
Yong G. Peng (MD、PhD、FASE、FASA) 是佛罗里达大学医学院(佛罗里达州盖恩斯维尔)麻醉系的麻醉学教授和心胸麻醉教研室主任。
作者没有利益冲突。
参考文献
- Sharma B, Sahai C, Sood J. Extraglottic airway devices: technology update [published correction appears in Med Devices (Auckl).2018;11:27].Med Devices (Auckl).2017;10:189–205.PMID:28860875.
- Shin HW, Yoo HN, Bae GE, et al. Comparison of oropharyngeal leak pressure and clinical performance of LMA ProSeal™ and i-gel® in adults: meta-analysis and systematic review.J Int Med Res.2016;44:405–418.PMID:27009026.
- Zhang J, Drakeford PA, Ng V, et al. Ventilatory performance of AMBU® AuraGain™ and LMA® Supreme™ in laparoscopic surgery: a randomised controlled trial.Anaesth Intensive Care.2021;49:395–403.PMID:34550812.
- Carron M, Veronese S, Gomiero W, et al. Hemodynamic and hormonal stress responses to endotracheal tube and ProSeal Laryngeal Mask Airway™ for laparoscopic gastric banding.Anesthesiology.2012;117:309–320.PMID:22614132.
- Brimacombe J. The advantages of the LMA over the tracheal tube or facemask: a meta-analysis.Can J Anaesth.1995;42:1017–1023.PMID:8590490.
- Tait AR, Pandit UA, Voepel-Lewis T, et al. Use of the laryngeal mask airway in children with upper respiratory tract infections: a comparison with endotracheal intubation.Anesth Analg.1998;86:706–711.PMID:9539588.
- Ye Q, Wu D, Fang W, et al. Comparison of gastric insufflation using LMA-supreme and I-gel versus tracheal intubation in laparoscopic gynecological surgery by ultrasound: a randomized observational trial.BMC Anesthesiol.2020;20:136.PMID:32493213.
- Park SK, Ko G, Choi GJ, et al. Comparison between supraglottic airway devices and endotracheal tubes in patients undergoing laparoscopic surgery: a systematic review and meta-analysis.Medicine (Baltimore).2016;95:e4598.PMID:27537593.
- Higgins PP, Chung F, Mezei G. Postoperative sore throat after ambulatory surgery.Br J Anaesth.2002;88:582–584.PMID:12066737.
- Cohen MM, Cameron CB.Should you cancel the operation when a child has an upper respiratory tract infection?Anesth Analg.1991;72:282–288.PMID:1994755.
- Nevešćanin A, Vickov J, Elezović Baloević S, Pogorelić Z. Laryngeal mask airway versus tracheal intubation for laparoscopic hernia repair in children: analysis of respiratory complications.J Laparoendosc Adv Surg Tech A. 2020;30:76–80.PMID:31613680.
- Loring SH, Behazin N, Novero A, et al. Respiratory mechanical effects of surgical pneumoperitoneum in humans.J Appl Physiol (1985).2014;117:1074–1079.PMID:25213641.
- Safran DB, Orlando R 3rd.Physiologic effects of pneumoperitoneum.Am J Surg.1994;167:281–286.PMID:8135322.
- Beleña JM, Ochoa EJ, Núñez M, et al. Role of laryngeal mask airway in laparoscopic cholecystectomy.World J Gastrointest Surg.2015;7:319–325.PMID:26649155.
- Maltby JR, Beriault MT, Watson NC, Fick GH.Gastric distension and ventilation during laparoscopic cholecystectomy:LMA-Classic vs. tracheal intubation.Can J Anaesth.2000;47:622–626.PMID:10930200.
- Maltby JR, Beriault MT, Watson NC, et al. LMA-Classic and LMA-ProSeal are effective alternatives to endotracheal intubation for gynecologic laparoscopy.Can J Anaesth.2003;50:71–77.PMID:12514155.
- Gordon J, Cooper RM, Parotto M. Supraglottic airway devices: indications, contraindications and management.Minerva Anestesiol.2018;84:389–397.PMID:29027772.
- Latorre F, Eberle B, Weiler N, et al. Laryngeal mask airway position and the risk of gastric insufflation.Anesth Analg.1998;86:867–871.PMID:9539617.
- Yoon SW, Kang H, Choi GJ, et al. Comparison of supraglottic airway devices in laparoscopic surgeries: a network meta-analysis.J Clin Anesth.2019;55:52–66.PMID:31871993.
- Bernardini A, Natalini G. Risk of pulmonary aspiration with laryngeal mask airway and tracheal tube: analysis on 65 712 procedures with positive pressure ventilation.Anaesthesia.2009;64(12):1289-1294.PMID:19860753.


 Issue PDF
Issue PDF