مقدمة
 في النصف الثاني من القرن الماضي، كانت مضادات مستقبل الدوبامين D2 الدعامة الأساسية في التحكم في الغثيان والقيء اللاحق للجراحة (PONV).1 وعلى الرغم من ذلك، في بداية القرن الحادي والعشرين، انخفضت شعبيتها للغاية، ويرجع ذلك إلى ازدياد المخاوف المتعلقة بالسلامة بشكل أساسي، خصوصًا عند فرض منظمة US Food and Drug Administration (FDA) تحذير الصندوق الأسود على العامل الأكثر استخدامًا في هذه الفئة وهو دروبيريدول.1
في النصف الثاني من القرن الماضي، كانت مضادات مستقبل الدوبامين D2 الدعامة الأساسية في التحكم في الغثيان والقيء اللاحق للجراحة (PONV).1 وعلى الرغم من ذلك، في بداية القرن الحادي والعشرين، انخفضت شعبيتها للغاية، ويرجع ذلك إلى ازدياد المخاوف المتعلقة بالسلامة بشكل أساسي، خصوصًا عند فرض منظمة US Food and Drug Administration (FDA) تحذير الصندوق الأسود على العامل الأكثر استخدامًا في هذه الفئة وهو دروبيريدول.1
يوجد حاليًا اهتمام متجدد بهذه الفئة من الأدوية المرتبطة جزئيًا بطرح عامل جديد وهو أميسولبرايد الذي اعتمدته منظمة FDA للوقاية من الغثيان والقيء اللاحق للجراحة وعلاجه في عام 2020 ويعد العامل الوحيد المعتمد لعلاج الإنقاذ بعد فشل الوقاية.
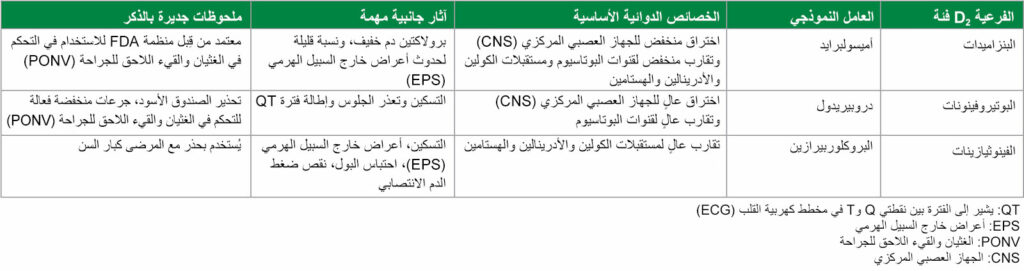
كما تشير إعادة تقييم الأدلة حول مضادات D2 إلى أنها غير قابلة للتبادل من حيث السلامة أو الفعالية، لأن هذه فئة أدوية غير متجانسة بشكل غير عادي. وكذلك توجد ثلاث فئات فرعية هيكلية مختلفة على الأقل—البنزاميدات والبوتيروفينونات والفينوثيازينات البديلة—مع مجموعة واسعة من الخصائص الدوائية وبيانات الآثار الجانبية (الجدول 1).
الجدول 1: فئة D2 الفرعية من مضادات القيء
السلامة
كانت مضادات D2 المستخدمة في الأساس كمضادات للقيء مضادات ذهان تقليدية ومضادات ذهان من الجيل الأول (FGA).2 وتنتج عن اختراق الجهاز العصبي المركزي (CNS) بواسطة مضادات D2 المضادة للقيء مجموعة واسعة من الآثار. يمكن أن تحدث آثار التسكين والآثار النفسية العصبية كالانزعاج أو الخلل المعرفي.2 وتتضمن الأعراض خارج السبيل الهرمي (EPS) خلل الحركة المتأخر وخلل التوتر العضلي وتعذر الجلوس.2 ويظهر مع المتلازمة الخبيثة لمضادات الذهان (NMS) الحمى وتغيرات في الحالة الذهنية وتصلب العضلات وعدم الاستقرار اللاإرادي وينتج عن تضارب مستقبلات D2 في الغدة النخامية فرط برولاكتين الدم.2 بالإضافة إلى ذلك، يمكن أن يؤدي الارتباط بقنوات أيونات البوتاسيوم إلى إطالة فترة QT واضطراب ضربات القلب.2 ويعد أميسولبرايد مضاد ذهان “لانموذجيًا” أو من الجيل الثاني باختراق أقل للدماغ من مضادات ذهان الجيل الأول (FGAs)،3 حيث ينتج عن ذلك انخفاض معدل حدوث هذه الآثار الضارة.2
بالرغم من أن بعض الآثار الجانبية لمضادات D2 تعتمد على الجرعة، فإن السمية موجودة، ولا يوجد دليل على تأثير تقليل الجرعة في الفعالية. بالإضافة إلى ذلك، على الرغم من انخفاض تكرارها، فإن التفاعلات الضارة مثل خلل الحركة المتأخر أو الانزعاج أو اضطراب ضربات القلب يمكن أن يكون لها تأثير كبير في المرضى. قد لا يعكس معدل الإصابة النهائي العبء السريري بشكل صحيح. لذلك، من المهم فهم المخاطر المتعلقة بمضادات D2 المتاحة حتى يتمكن الموفرون من اتخاذ قرارات وصف الأدوية المثلى.
البنزاميدات
الأميسولبرايد هو بنزاميد بديل مضاد D2 ومضاد سيروتونين 5-HT2B و5-HT7A باختراق منخفض للحاجز الدموي الدماغي وتقارب أقل لمستقبلات الأدرينالين والهيستامين والكولين، حيث ينجم عن ذلك انخفاض حدوث تأثيرات مضادات الكولين والتأثيرات المسكنة.4 ويتسم الأميسولبرايد كذلك بالارتباط التفضيلي في الجهاز الحوفي، حيث ينجم عن ذلك انخفاض معدل حدوث الأعراض خارج السبيل الهرمي (EPS).4 وأفاد تحليل شمولي شبكي خاص بمؤسسة Cochrane في عام 2020 بأن الأميسولبرايد كانت له نسبة مماثلة من الأحداث الضارة مقارنة بالدواء الوهمي.5 حيث إن مستويات البرولاكتين المرتفعة من الأميسولبرايد لا تتجاوز المعدل الطبيعي لدى النساء غير الحوامل،6 ولا يُطيل الأميسولبرايد فترة QT بشكل ملحوظ في الجرعات المستخدمة في التحكم في الغثيان والقيء اللاحق للجراحة (PONV) نظرًا إلى تقاربه الأضعف من قنوات البوتاسيوم.7 كما أثبتت الدراسات الحديثة أن الأميسولبرايد فعال في كلٍّ من الوقاية من الغثيان والقيء اللاحق للجراحة (PONV)8 وكعلاج إنقاذ للغثيان والقيء اللاحق للجراحة (PONV).9 وهناك بنزاميد مضاد D2 آخر وهو الميتوكلوبراميد الذي يعد مضاد D2 و5-HT3 ضعيفًا بآثار جانبية مرتبطة بالجرعة وتتضمن التسكين والأعراض خارج السبيل الهرمي (EPS) واضطراب الجهاز الهضمي (GI) بسبب تحفيز خلايا العضلات الملساء في المعدة.10 وطبقًا للمؤلفات، قد يكون ميتوكلوبراميد مفيدًا في المؤسسات التي لا تكون مضادات D2 الأخرى متاحة فيها، لكن خلافًا لذلك قد لا يكون فعالاً للغاية في التحكم في الغثيان والقيء اللاحق للجراحة (PONV).1
البوتيروفينونات
الدروبيريدول هو بوتيروفينون مضاد D2 وقد استخدم كأهم عامل للوقاية من الغثيان والقيء اللاحق للجراحة (PONV) بجرعات منخفضة في الماضي.1 ويسبب التسكين والانزعاج والقلق وتعذر الجلوس وعلى الأخص إطالة فترة QT.11 وبالرغم من حدوث حالات من الوفاة القلبية المفاجئة التي أدت إلى تحذير الصندوق الأسود من قِبل منظمة FDA في عام 2001 وانخفاض كبير في استخدامه،1 فإن تحليلاً شموليًا شبكيًا خاصًا بمؤسسة Cochrane في عام 2020 أفاد بأن جرعات دروبيريدول المضادة للقيء كانت لها نسبة مماثلة من الأحداث الضارة للعلاج الوهمي.5 وبعد تحذير الصندوق الأسود الصادر عن منظمة FDA حول دروبيريدول، كان هناك اهتمام متزايد بهالوبيريدول، وهو بوتيروفينون آخر، للتحكم في الغثيان والقيء اللاحق للجراحة (PONV).1 ويسبب هالوبيريدول التسكين وأعراضًا خارج السبيل الهرمي (EPS) والسُّميَّة العصبية وإطالة فترة QT، وفي عام 2007، حدثت منظمة FDA الملصقات لتحذير الموفرين أنه تمت ملاحظة اضطراب ضربات القلب وإطالة فترة QT في المرضى الذين يتلقون هالوبيريدول، خاصةً عندما يتم إعطاؤه عبر الوريد (IV) أو بجرعات أكبر من الموصى بها، مع التأكيد على أن هالوبيريدول ليس معتمدًا ليُعطى عبر الوريد (IV) لعلاج الغثيان والقيء اللاحق للجراحة (PONV).12 ومع ذلك، تشير الأدلة إلى أن الجرعات المنخفضة من هالوبيريدول عبر الوريد (IV) تبدو آمنة وفعالة عندما يتم إعطاؤها كجرعة واحدة للوقاية من الغثيان والقيء اللاحق للجراحة (PONV).12
الفينوثيازينات
البروكلوربيرازين هو فينوثيازين مضاد D2 ومضاد ذهان من الجيل الأول (FGA) أكثر استخدامًا، حيث ينتج عنه التسكين وأعراض خارج السبيل الهرمي (EPS) وآثار مضادة للكولين (مثل فقد الشهية وتغيُّم الرؤية والإمساك والجفاف المخاطي واحتباس البول) وآثار مضادة للأدرينيات تؤدي إلى نقص ضغط الدم الانتصابي وينتج عنه كذلك انخفاض في النوبة الاختلاجية.13 والبروميثازين هو فينوثيازين مضاد D2 آخر ومضاد للهيستامين الذي ينتج التسكين، لكن التركيبات الوريدية مزعجة ومسببة للتآكل، وتسبب تلفًا شديدًا للأنسجة عند التسرب من الوريد.14
الآثار الجانبية لمضاد D2
يمكن أن تكون لمضادات D2 تفاعلات ملحوظة مع الأدوية ولا يوصى بها لمرضى متلازمة QT الطويلة أو الذين يتناولون أدوية تطيل فترة QT، نظرًا إلى خطر الإطالة بشكل أكبر.15 ويمكن كذلك للأوندانسيترون، مضاد قيء مُستخدم بشكل شائع، أن يطيل فترة QT، لكن إطالة فترة QT التي يسببها جمع أوندانسيترون مع دروبيريدول ليست مختلفة عن تلك التي يسببها كل دواء بمفرده.1 ويمكن لمضادات D2 أن تزيد من إطالة فترة QT عند المرضى الذين يتناولون أدوية تقلل معدل نبضات القلب أو تحفز نقص بوتاسيوم الدم، وينتج عن جمع مضادات D2 مع مضادات الذهان خطر إضافي بالإصابة بخلل الحركة المتأخر والمتلازمة الخبيثة لمضادات الذهان (NMS).15 بالإضافة إلى ذلك، يجب على المرضى الذين يتلقون مضادات الدوبامين مثل ليفودوبا لداء باركنسون أو كابيرجولين لفرط برولاكتين الدم تجنب مضادات D2.15 وأخيرًا، يجب ألا تُعطى مضادات D2 مع مثبطات أكسيداز أحادي الأمين (MAO)، حيث يتم تفكيك النورابينفرين بواسطة أكسيداز أحادي الأمين (MAO)، وتصنع مضادات D2 تراكمًا لنورإبينفرين، حيث يؤدي ذلك إلى استجابة مفرطة للعضو النهائي.16
تشير أفضل الممارسات لصحة الدماغ بعد الجراحة إلى أنه يجب استخدام مضادات D2 المضادة للقيء بحذر أو تجنبها للمرضى الذين تزيد أعمارهم على 65 عامًا لأنها يمكن أن تنتج تأثيرات مضادات الكولين المركزية (الفينوثيازينات) وأعراضًا خارج السبيل الهرمي (EPS) (البنزاميدات) وخلل الحركة المتأخر والهذيان والمتلازمة الخبيثة لمضادات الذهان (NMS) (البوتيروفينونات).17 بالإضافة إلى ذلك، قد يكون المرضى الكبار في السن المصابون بالخرف أكثر عرضة للإصابة بحوادث وعائية دماغية وزيادة معدل التدهور المعرفي والوفاة بهذه الأدوية.17 وعلى غرار المرضى البالغين، قد يعاني المرضى الأطفال من أعراض خارج السبيل الهرمي (EPS) وإطالة فترة QT باستخدام مضادات D2.18
الغثيان والقيء اللاحق للجراحة (PONV) وإرشادات الممارسات السريرية
يُسهم الغثيان والقيء اللاحق للجراحة (PONV) في إطالة الإقامة في وحدة رعاية ما بعد التخدير (PACU) والدخول غير المتوقع إلى المستشفى وزيادة تكاليف الرعاية الصحية.1 وتشير الإرشادات الرابعة المتفق عليها للتحكم في الغثيان والقيء اللاحق للجراحة (PONV) المنشورة عام 2020 إلى تحديد المرضى المعرضين لمخاطر عالية وإدارة مخاطر الغثيان والقيء اللاحق للجراحة (PONV) الأساسية وخيارات الوقاية وعلاجات الإنقاذ للغثيان والقيء اللاحق للجراحة (PONV).1 وهناك استنتاجان مهمان من الإرشادات يجب إبرازهما هنا. يجب أن تعد الوقاية من الغثيان والقيء اللاحق للجراحة (PONV) جانبًا أساسيًا من التخدير، ولذلك، يجب أن يتلقى المرضى الذين يعانون من عامل أو اثنين من عوامل الخطر للغثيان والقيء اللاحق للجراحة (PONV) العلاج الوقائي متعدد الأنماط للغثيان والقيء اللاحق للجراحة (PONV).1 بالإضافة إلى ذلك، يجب أن يحتوي علاج الغثيان والقيء اللاحق للجراحة (PONV) على مضاد للقيء من فئة دوائية تختلف عن الدواء الوقائي الذي تم إعطاؤه في البداية،1 حيث لا توجد فائدة من إعادة إعطاء جرعة أوندانسيترون على الرغم من كون ذلك ممارسة شائعة.1
لقد ثبت في المؤلفات أن مضادات D2 المختلفة تلعب دورًا مفيدًا في كل من الوقاية والعلاج من الغثيان والقيء اللاحق للجراحة (PONV). وأظهرت العديد من التجارب العشوائية المضبوطة وتحاليل قواعد البيانات الاسترجاعية أن الأنظمة المركبة لمضادات القيء غير المضادة لـ D2 مع مختلف مضادات D2 الأقدم مثل دروبيريدول وهالوبيريدول والبروميثازين تكون أكثر فعالية من أي عامل بمفرده.5,19-21 ومع ذلك، فقد انخفض استخدام هذه العوامل.19وحتى الآن، تم تقييم أميسولبرايد للتحكم في الغثيان والقيء اللاحق للجراحة (PONV) في ست تجارب سريرية.19,20 في حين قيمت خمس تجارب المعالجة أحادية الدواء وأثبتت أن أميسولبرايد أفضل من الدواء الوهمي في الوقاية من الغثيان والقيء اللاحق للجراحة (PONV) وعلاجهما،6,8,22,23 وأظهر Kranke وآخرون أن جمع أميسولبرايد مع أوندانسيترون أو ديكساميتازون كان أكثر فعالية من أوندانسيترون أو ديكساميتازون بمفردهما في تقليل الغثيان والقيء اللاحق للجراحة (PONV) وللعلاج الإنقاذي لهما.8
الخلاصة
تعد الوقاية من الغثيان والقيء اللاحق للجراحة (PONV) متعددة الأنماط والتحكم فيهما أمرًا مهمًا، خاصةً في سُبُل التعافي المحسن بعد الجراحة (ERAS) والمرضى الذين يخضعون لجراحة تسمح بالتجول وعلاج المرضى المعرضين لمخاطر عالية الذين يعانون من حدة وهشاشة عاليتين. ويمكن لمضادات D2 أداء دور فعال في ضوء الأدلة الموجودة في المؤلفات، ولكنها لها كذلك مجموعة واسعة من الآثار الجانبية، ما يحد من استخدامها.24 وبالرغم من ذلك، يعد أميسولبرايد مضاد D2 ببيانات سلامة مناسبة، وكذلك باعتماد منظمة FDA للاستخدام في الوقاية من الغثيان والقيء اللاحق للجراحة (PONV) والتحكم فيهما. لذلك، المطلوب هو إجراء دراسات أكثر لمقارنة الأميسولبرايد بمضادات القيء الأخرى ذات العامل الواحد واستخدامه في العلاج المركب، بالإضافة إلى تحاليل التكلفة والفوائد.
Connie Chung، MD، أستاذ مساعد في قسم التخدير بمدرسة كيك للطب بجامعة جنوب كاليفورنيا، لوس أنجلوس، كاليفورنيا.
Joseph W. Szokol، MD، JD، MBA، أستاذ في قسم التخدير بمدرسة كيك للطب بجامعة جنوب كاليفورنيا، لوس أنجلوس، كاليفورنيا.
ليس لدى المؤلفين أي تضارب في المصالح.
المراجع
- Gan TJ, Belani KG, Bergese S, et al. Fourth consensus guidelines for the management of postoperative nausea and vomiting. Anesth Analg. 2020;131:411–448. PMID: 32467512.
- Solmi M, Murru A, Pacchiarotti I, et al. Safety, tolerability, and risks associated with first- and second-generation antipsychotics: a state-of-the-art clinical review. Ther Clin Risk Manag. 2017;13:757–777. PMID: 28721057.
- Natesan S, Reckless GE, Barlow KB, et al. Amisulpride the ‘atypical’ atypical antipsychotic—comparison to haloperidol, risperidone and clozapine. Schizophr Res. 2008;105:224–35. PMID: 18710798.
- Smyla N, Koch T, Eberhart LH, Gehling M. An overview of intravenous amisulpride as a new therapeutic option for the prophylaxis and treatment of postoperative nausea and vomiting. Expert Opin Pharmacother. 2020;21:517–522 PMID: 31971450.
- Weibel S, Rucker G, Eberhart LH, et. al. Drugs for preventing postoperative nausea and vomiting in adults after general anaesthesia: a network meta-analysis. Cochrane Database Syst Rev.2020;10:CD012859. PMID: 33170514.
- Gan TJ, Kranke P, Minkowitz HS, et al. Intravenous amisulpride for the prevention of postoperative nausea and vomiting: two concurrent, randomized, double-blind, placebo-controlled trials. Anesthesiology. 2017;126:268–275. PMID: 27902493.
- Fox GM, Albayaty M, Walker JL, et al. Intravenous amisulpride does not meaningfully prolong the QTc interval at doses effective for the management of postoperative nausea and vomiting. Anesth Analg. 2021;132:150–159. PMID: 31913911.
- Kranke P, Bergese SD, Minkowitz HS, et al. Amisulpride prevents postoperative nausea and vomiting in patients at high risk: a randomized, double-blind, placebo-controlled trial. Anesthesiology. 2018;128:1099–1106. PMID: 29543631.
- Habib AS, Kranke P, Bergese SD, et al. Amisulpride for the rescue treatment of postoperative nausea or vomiting in patients failing prophylaxis: a randomized, placebo-controlled phase III trial. Anesthesiology. 2019;130:203–212. PMID: 30475232.
- Harrington RA, Hamilton CW, Brogden RN, et al. Metoclopramide. An updated review of its pharmacological properties and clinical use. Drugs. 1983;25:451–494. PMID: 6345129.
- Lim BS, Pavy TJ, Lumsden G. The antiemetic and dysphoric effects of droperidol in the day surgery patient. Anaesth Intensive Care. 1999;27:371–374. PMID: 10470391.
- Habib AS, Gan TJ. Haloperidol for postoperative nausea and vomiting: are we reinventing the wheel? Anesth Analg. 2008;106:1343–1345. PMID: 18420842.
- Din L, Preuss CV. Prochlorperazine. In: StatPearls. Treasure Island (FL) 2022. PMID: 30725768.
- Southard BT, Al Khalili Y. Promethazine. In: StatPearls. Treasure Island (FL) 2022. PMID: 31335081.
- Chokhawala K, Stevens L. Antipsychotic Medications. In: StatPearls. Treasure Island (FL) 2022. PMID: 30137788.
- Sub Laban T, Saadabadi A. Monoamine Oxidase Inhibitors (MAOI). In: StatPearls. Treasure Island (FL) 2022. PMID: 30969670.
- Berger M, Schenning KJ, Brown CH 4th, et al. Best practices for postoperative brain health: recommendations from the fifth International Perioperative Neurotoxicity Working Group. Anesth Analg. 2018;127:1406–1413. PMID: 30303868.
- Kovac AL. Management of postoperative nausea and vomiting in children. Paediatr Drugs. 2007;9:47–69. PMID: 17291136.
- Haber SL, Graybill A, Minasian A. Amisulpride: a new drug for management of postoperative nausea and vomiting. Ann Pharmacother. 2021;55:1276–1282. PMID: 33412897.
- Habib AS, Gan TJ. The effectiveness of rescue antiemetics after failure of prophylaxis with ondansetron or droperidol: a preliminary report. J Clin Anesth. 2005;17:62–65. PMID: 15721732.
- Habib AS, Reuveni J, Taguchi A, et al. A comparison of ondansetron with promethazine for treating postoperative nausea and vomiting in patients who received prophylaxis with ondansetron: a retrospective database analysis. Anesth Analg. 2007;104:548–551. PMID: 17312206.
- Kranke P, Eberhart L, Motsch J, et al. I.V. APD421 (amisulpride) prevents postoperative nausea and vomiting: a randomized, double-blind, placebo-controlled, multicentre trial. Br J Anaesth. 2013;111:938–945. PMID: 23872464.
- Candiotti KA, Kranke P, Bergese SD, et al. Randomized, double-blind, placebo-controlled study of intravenous amisulpride as treatment of established postoperative nausea and vomiting in patients who have had no prior prophylaxis. Anesth Analg. 2019;128:1098–1105. PMID: 31094774.
- Tan HS, Dewinter G, Habib AS. The next generation of antiemetics for the management of postoperative nausea and vomiting. Best Pract Res Clin Anaesthesiol. 2020;34:759–769. PMID: 33288125.


 Issue PDF
Issue PDF