INTRODUCTION
 Garantir la sécurité des patients pendant une chirurgie demeure l’initiative d’amélioration de la qualité prioritaire, qui reçoit le soutien de l’APSF. Outre l’administration et la surveillance de l’anesthésie, les cliniciens gèrent les signes vitaux du patient et son bien-être général pendant toute la durée de l’intervention, souvent dans un environnement rempli de distractions.1 Seule l’aide essentielle des alarmes médicales leur permet de remplir cette mission. Ces alarmes sont conçues pour alerter le clinicien et les autres membres du personnel médical de changements dans les signes vitaux du patient, telle qu’une baisse de la tension artérielle ou de la saturation en oxygène. Toutefois, les cliniciens ont souvent besoin d’ignorer les distractions externes du bloc opératoire afin de reconnaître ces alarmes et d’y répondre. De nombreuses perturbations peuvent détourner l’attention que le clinicien doit porter au patient, notamment les temporisations des équipements, les conversations personnelles et l’utilisation de bippers/appareils électroniques.1 En outre, sans la confirmation supplémentaire de l’expérience subjective du patient, les cliniciens doivent se fier strictement aux données présentées par le moniteur, soulignant l’importance d’alarmes exactes et nécessitant une action clinique. Les alarmes médicales sont un élément essentiel de la trousse à outils du clinicien et l’aident à veiller à la sécurité des patients subissant une chirurgie.
Garantir la sécurité des patients pendant une chirurgie demeure l’initiative d’amélioration de la qualité prioritaire, qui reçoit le soutien de l’APSF. Outre l’administration et la surveillance de l’anesthésie, les cliniciens gèrent les signes vitaux du patient et son bien-être général pendant toute la durée de l’intervention, souvent dans un environnement rempli de distractions.1 Seule l’aide essentielle des alarmes médicales leur permet de remplir cette mission. Ces alarmes sont conçues pour alerter le clinicien et les autres membres du personnel médical de changements dans les signes vitaux du patient, telle qu’une baisse de la tension artérielle ou de la saturation en oxygène. Toutefois, les cliniciens ont souvent besoin d’ignorer les distractions externes du bloc opératoire afin de reconnaître ces alarmes et d’y répondre. De nombreuses perturbations peuvent détourner l’attention que le clinicien doit porter au patient, notamment les temporisations des équipements, les conversations personnelles et l’utilisation de bippers/appareils électroniques.1 En outre, sans la confirmation supplémentaire de l’expérience subjective du patient, les cliniciens doivent se fier strictement aux données présentées par le moniteur, soulignant l’importance d’alarmes exactes et nécessitant une action clinique. Les alarmes médicales sont un élément essentiel de la trousse à outils du clinicien et l’aident à veiller à la sécurité des patients subissant une chirurgie.
La fatigue liée aux alarmes survient lorsqu’un utilisateur devient insensible aux alarmes en raison d’un nombre excessif de déclenchements, de déclenchements injustifiés ou ne nécessitant aucune action, ce qui entraîne une réponse tardive, voire pas de réponse du tout.2,3 La fatigue liée aux alarmes contribue à manquer des alarmes et à commettre des erreurs, pouvant entraîner la mort, une charge de travail clinique plus lourde, le burnout et des complications en termes de récupération du patient. Pour cette raison, il s’agit d’un problème de sécurité qui concerne autant le clinicien que le patient.4 En ce qui concerne la fatigue liée aux alarmes, il convient d’adopter une approche multidimensionnelle, devant inclure des équipements fiables, la temporisation de l’activation des alarmes et la réduction de leur volume.2 Dans le présent article, nous mettons l’accent sur la nécessité constante de veiller à la sécurité des patients et sur les avancées cliniques et techniques récentes dans le domaine de l’atténuation de la fatigue liée aux alarmes.
Les alarmes permettent d’alerter le personnel en cas de changement clinique significatif ou si une action est requise, toutefois elles sont souvent injustifiées ou ne nécessitent aucune action. On a mesuré que ces alarmes ne nécessitant aucune action de la part de l’équipe de soins cliniques représentaient jusqu’à 85 % des alarmes cliniques.5 Outre celles-ci, la fatigue liée aux alarmes peut résulter d’alarmes injustifiées fréquentes.6 Les alarmes injustifiées surviennent en raison d’un défaut ou d’une erreur d’un appareil, comme par exemple un électrocardiogramme qui signale une tachycardie ventriculaire alors que le patient est en rythme sinusal et que le câble de l’électrocardiogramme est simplement mal branché. La mesure du taux d’alarmes injustifiées indique une valeur comprise entre 85 % et 99,4 % de l’ensemble des alarmes cliniques.7 Lorsque les alarmes sont constamment des alertes ne nécessitant aucune action ou qu’elles sont injustifiées, l’utilisateur ne répond pas ou ressent de l’exaspération, conduisant à une désensibilisation et à une insatisfaction parmi le personnel soignant.8 Bien que les traits de personnalité individuels et la charge de travail soient difficilement modifiables, la tonalité et les seuils des alarmes le sont. Par conséquent, la recherche et l’innovation en matière d’alarmes sont la clé de la diminution de la fatigue liée aux alarmes et de la désensibilisation.
Ces divers facteurs s’allient pour exacerber la fatigue liée aux alarmes et les effets ultérieurs des alarmes médicales qui ne sont pas optimales. Heureusement, des organismes de sécurité et des innovations en matière de flux de travail clinique et d’ingénierie ont entrepris des démarches pour prévenir et lutter contre ces risques liés au lieu de travail et les risques pour les patients.
SÉCURITÉ DES PATIENTS
L’APSF recommande l’utilisation des alarmes médicales pour contribuer à l’amélioration de la sécurité des patients et réduire le risque d’évènements défavorables pendant l’administration de l’anesthésie et la période périopératoire.9 De même, le Comité des équipements et installations de l’American Society of Anesthesiologists (dont est membre l’auteur, Joseph Schlesinger) donne la priorité à la sécurité sur le lieu de travail et prévoit de publier une « Prise de position sur les alarmes » fin 2023. D’autre part, les organes réglementaires chargés de la sécurité s’intéressent aussi depuis un certain temps à la fatigue liée aux alarmes et à l’impact des alarmes sur les patients. Chaque année depuis 2013, la fatigue liée aux alarmes est classée dans les 10 principales priorités en termes de sécurité par The Joint Commission.10 L’ECRI (fondé initialement sous le nom d’Institut de recherche en soins d’urgence [Emergency Care Research Institute]) a classé les alarmes manquées et la surcharge liée aux alarmes dans les « 10 principaux dangers technologiques pour la santé » chaque année entre 2012 et 2020.11 En 2011, l’Association pour l’avancement de l’instrumentation médicale (Association for the Advancement of Medical Instrumentation, AAMI) a organisé un Sommet sur les alarmes des appareils médicaux, qui s’est concentré sur les défis liés aux alarmes, la sécurité des patients et la recherche dans le domaine des alarmes. Depuis, l’AAMI a produit divers webinaires et fourni des bourses de recherche pour soutenir l’étude et l’innovation en matière de prévention de la fatigue liée aux alarmes.
Ces organisations dont la priorité est la sécurité des patients continuent à se consacrer à l’amélioration de l’environnement clinique, avec un intérêt tout particulier sur l’innovation en matière d’alarmes médicales. Grâce à leurs initiatives dédiées à la sécurité et aux efforts des chercheurs à travers le globe, de nombreuses avancées dans le domaine des pratiques médicales et de la conception des alarmes ont été accomplies et se poursuivent.
CHANGEMENTS DU MOMENT DE DÉCLENCHEMENT DES ALARMES
Une modification efficace des alarmes cliniques concerne des paramètres d’alarme individualisés2 pour accroître leur précision. L’individualisation des paramètres consiste à modifier le seuil d’une alarme afin de refléter l’état physiologique individuel d’un patient par rapport aux paramètres par défaut non modifiés d’une alarme clinique. Les réglages comprennent le renforcement des seuils d’alarme, l’ajout d’une temporisation entre la détection et l’alarme, la désactivation des alarmes ne nécessitant pas une action et le réglage du volume sonore en fonction de la priorité. Il a été démontré que ces réglages réduisent le nombre d’alarmes (en particulier celles qui ne nécessitent aucune action) 12 et la perception de la charge de travail.13 Des logiciels fondés sur les données ont été développés pour aider à déterminer des seuils personnalisés sûrs et fiables. Par exemple, Halley Ruppel, PhD, RN, et ses collègues ont utilisé et évalué l’impact d’un logiciel de personnalisation des paramètres d’une alarme dans une unité de soins intensifs.14 Ils ont constaté que ce type de logiciel réduisait le nombre des alarmes jusqu’à 16 % et leur durée jusqu’à 13 %. Cette étude clé a démontré que la personnalisation des paramètres des alarmes peut avoir un impact profond sur l’ambiance et la fonction des alarmes dans un hôpital, en particulier pour les médecins qui répondent souvent aux alarmes.
CHANGEMENTS DE LA TONALITÉ DES ALARMES
Outre le réglage du moment de déclenchement d’une alarme, l’innovation relative à la tonalité d’une alarme est une occasion d’en faciliter l’apprentissage, de la rendre plus communicative et tolérable. Pour les anesthésistes, les alarmes sont souvent simultanées et se déclenchent pendant des procédures exigeant une attention visuelle, rendant essentielle la nécessité d’avoir des alarmes claires et communicatives.
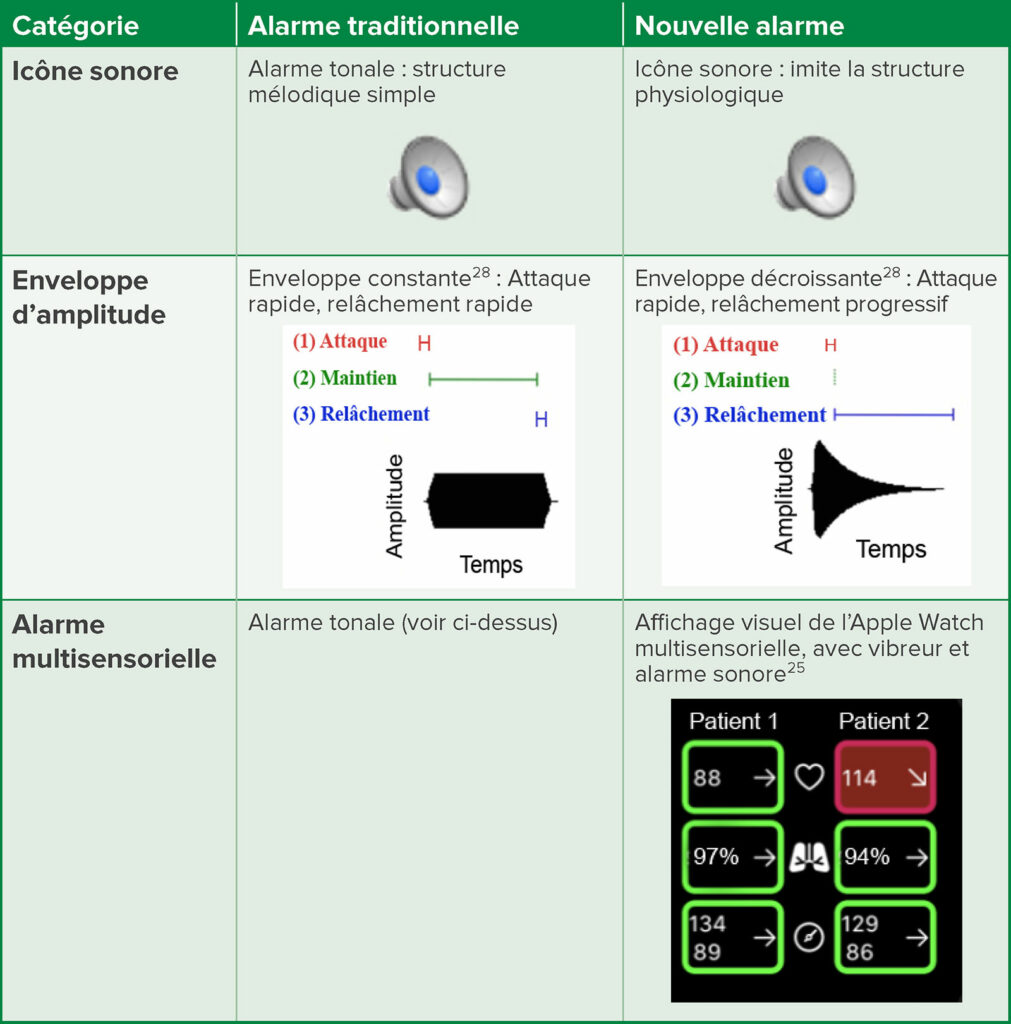
En 2006, la Commission électrotechnique internationale (CEI) a établi une norme internationale pour les alarmes médicales 60601-1-8.15 Toutefois, apprendre à utiliser les alarmes conformes à la norme CEI 60601-1-8 et à les différencier d’autres alarmes s’avérait difficile, car elles utilisaient la même structure mélodique, offrant peu de détails individuels permettant la différenciation entre les alarmes simultanées.16,17 Par conséquent, un groupe de chercheurs a créé des icônes sonores pour remplacer les alarmes sonores standard. Les icônes sonores imitent et/ou représentent le paramètre qu’elles surveillent. Par exemple, à la place d’un signal sonore monotone d’un moniteur de rythme cardiaque, une icône sonore ressemble au « boum boum » des battements du cœur (Tableau 1, fichier d’icônes sonores supplémentaires de la CEI). Il a été constaté qu’il est plus facile d’apprendre à reconnaître et à localiser ces icônes sonores que les alarmes traditionnelles testées.18 Dans le cadre de simulations cliniques, les participants ont produit de meilleures performances en utilisant des icônes sonores, notamment la capacité de discriminer entre les alarmes simultanées et d’identifier le type d’alarme.19 Face à ces preuves solides, la CEI a modifié la norme 60601-1-8 en 2020 pour inclure les icônes sonores en tant qu’alarmes sonores médicales reconnues.20 En intégrant des alarmes sonores, les systèmes d’alarmes peuvent optimiser la conception de leurs notifications à partir de données probantes.
Tableau 1 : Comparaison entre la conception des alarmes traditionnelles et celles des nouvelles alarmes.
Outre la difficulté à discriminer entre elles les alarmes, l’irritation causée par le son de l’alarme proprement dit a également été documentée comme facteur contribuant à la fatigue liée aux alarmes chez les médecins.21 L’enveloppe d’amplitude décrit la « structure » d’un son. Une enveloppe constante (celle d’une alarme type) aurait une attaque et un relâchement rapides, alors qu’une enveloppe décroissante (comme le son de verres de vin qui s’entrechoquent) a une attaque rapide suivie d’un déclin progressif de l’alarme (Tableau 1). Les publications montrent que l’utilisation d’une enveloppe d’amplitude décroissante réduit considérablement l’irritation liée aux alarmes sans gêner l’apprentissage ou les performances, tout en préservant la structure mélodique et rythmique d’une alarme.22,23
Encore plus simple que la modification technique de la structure des alarmes sonores, la réduction du volume auquel une alarme est déclenchée a montré de nombreux avantages. À la base, il est noté que les hôpitaux dépassent régulièrement les recommandations de l’Organisation Mondiale de la Santé pour le volume dans l’environnement clinique. Toutefois, les alarmes déclenchées à un volume plus faible permettent aussi l’identification des alarmes avec une précision semblable. Une étude a permis de constater que la différence des performances des participants dans l’interprétation et la réponse donnée aux urgences des patients était minime lorsqu’une alarme avait un volume de 11 dB inférieur aux bruits de fond, par rapport aux 4 dB habituelles au-dessus des bruits de fond.24 D’autre part, des appareils tels que les systèmes d’alarmes dynamiques pour les hôpitaux (Dynamic Alarm Systems for Hospitals, D.A.S.H.) ont été développés et brevetés pour permettre de réguler le volume des alarmes en fonction du niveau de bruit environnant.25,26 Ces systèmes procurent des avantages importants pour l’amélioration de la saturation de l’environnement sonore avec des alarmes inutilement bruyantes.
Traditionnellement, les alarmes médicales s’appuyaient principalement sur l’audition, avec une notification partielle par des stimuli visuels, tels qu’un écran. Les alarmes multisensorielles fournissent des alertes faisant appel à plusieurs sens, tels que le son, la lumière et des vibrations, les rendant ainsi plus perceptibles dans l’environnement d’un bloc opératoire débordant d’activité. L’utilisation de plusieurs sens permet aux médecins de répondre plus rapidement aux changements de l’état du patient et de prendre les mesures appropriées, améliorant ainsi la sécurité et le devenir des patients. Les alarmes multisensorielles permettent également d’utiliser des systèmes de notification ambulatoires, tels qu’un bracelet de cheville ou une montre connectée (Tableau 1). En associant des stimuli tactiles (semblables à des vibrations), visuels et sonores dans une montre connectée, les participants en premier cycle d’études ont enregistré une amélioration en termes de précision, temps de réaction et réduction de la charge mentale dans le cadre d’études de faisabilité.27 Des études sont en cours avec des utilisateurs cliniques pour confirmer les avantages en termes de flux de travail et de performances. D’après ces études et d’autres, l’intégration de systèmes d’alarmes multisensorielles est faisable et pourrait soulager la charge sonore de l’environnement médical et améliorer la qualité globale des soins et de la sécurité des patients.
Les équipes de recherche et les équipes techniques qui se consacrent à la modernisation et à l’innovation des alarmes médicales grâce à des icônes sonores, les réglages en fonction du protocole d’alarme et l’utilisation d’appareils multisensoriels sont des facteurs essentiels qui contribuent à la prévention de la fatigue liée aux alarmes.
CONCLUSION
Les anesthésistes jouent un rôle essentiel dans la surveillance des signes vitaux d’un patient et l’ajustement éventuellement nécessaire de la prise en charge pour s’assurer que le patient reste en conditions stables et sécuritaires. Ils sont également formés pour répondre rapidement aux urgences médicales pouvant survenir pendant une intervention. La sécurité et l’efficacité des deux rôles nécessitent des alarmes médicales. Cette vigilance constante est essentielle pour veiller aux meilleurs résultats possibles pour les patients qui subissent des procédures médicales et par conséquent, la conception et l’optimisation des alarmes sont des facteurs critiques.
Quel que soit le cadre médical, les patients font confiance aux médecins pour qu’ils prennent en charge et réagissent à tous leurs besoins médicaux. Actuellement, l’environnement exigeant du lieu de travail crée des défis pour le personnel, en termes de technologie insuffisamment performante des alarmes, contribuant à la fatigue liée aux alarmes et au burnout. En se concentrant sur la sécurité des patients et des professionnels, sur le flux de travail clinique et la technologie des alarmes, les chercheurs et les décideurs peuvent transformer le domaine des alarmes médicales en un domaine fondé sur les preuves et centré sur le personnel.
Kendall J. Burdick est étudiante en quatrième année de médecine de la T.H. Chan School of Medicine et elle débutera son internat en pédiatrie une fois qu’elle aura son doctorat.
Nathan Taber est étudiant en quatrième année de médecine de la T.H. Chan School of Medicine et il débutera son internat en anesthésiologie une fois qu’il aura obtenu son diplôme de fin d’études de médecine.
Kimberly Albanowski, MA est coordinatrice des recherches cliniques II à l’hôpital des enfants de Philadelphie, dans le service Médecine hospitalière.
Christopher P. Bonafide, MD, MSCE, est médecin hospitalier pédiatrique universitaire dans le service de Médecine hospitalière de l’hôpital des enfants de Philadelphie, directeur de la Recherche sur la mise en œuvre pédiatrique au Penn Implementation Science Center du Leonard Davis Institute for Health Economics et professeur associé à l’Université de Pennsylvanie.
Joseph J. Schlesinger, MD, FCCM, est professeur associé du Département d’anesthésiologie et médecine de réanimation à l’école de médecine de l’Université Vanderbilt University, et professeur adjoint de génie électrique et informatique à l’Université McGill de Montréal, Québec, Canada.
Les auteurs ne signalent aucun conflit d’intérêts.
DOCUMENTS DE RÉFÉRENCE
- Nasri BN, Mitchell JD, Jackson C, et al. Distractions in the operating room: a survey of the healthcare team. Surg Endosc. 2022;1–10. PMID: 36070145
- Ruskin KJ, Bliss JP. Alarm fatigue and patient safety. APSF Newsletter. 2019;34(1). https://www.apsf.org/article/alarm-fatigue-and-patient-safety/. Accessed March 17, 2023.
- Sendelbach S, Funk M. Alarm fatigue: a patient safety concern. AACN Adv Crit Care. 2013;24:378–386. PMID: 24153215
- Winters BD, Cvach MM, Bonafide CP, et al. Technological distractions (Part 2): a summary of approaches to manage clinical alarms with intent to reduce alarm fatigue. Crit Care Med. 2018;4:130–137. PMID: 29112077
- Siebig S, Kuhls S, Imhoff M, et al. Intensive care unit alarms—how many do we need? Crit Care Med. 2010;38:451–456. PMID: 20016379
- Bonafide CP, Localio AR, Holmes JH, et al. Video analysis of factors associated with response time to physiologic monitor alarms in a children’s hospital. JAMA Pediatr. 2017;171:524. PMID: 28394995
- Schondelmeyer AC, Brady PW, Goel VV, et al. Physiologic monitor alarm rates at 5 children’s hospitals. J Hosp Med. 2018;13:396–398. PMID: 29694462
- Deb S, Claudio D. Alarm fatigue and its influence on staff performance. IIE Trans Healthc Syst Eng. 2015;5:183–196. doi:10.1080/19488300.2015.1062065
- The Joint Commission. (2014–2022). National patient safety goals. The Joint Commission. https://www.jointcommission.org/standards/national-patient-safety-goals/. Accessed February 21, 2023.
- Perioperative Patient Safety Priorities—Anesthesia Patient Safety Foundation. https://www.apsf.org/patient-safety-priorities/. Accessed March 14, 2023.
- ECRI Institute. Top 10 health technology hazards report. 2012–2020. https://www.ecri.org/landing-2020-top-ten-health-technology-hazards. Accessed February 21, 2023.
- Sowan AK, Gomez TM, Tarriela AF, et al. Changes in default alarm settings and standard in-service are insufficient to improve alarm fatigue in an intensive care unit: a pilot project. JMIR Hum Factors. 2016;3:e1. PMID: 27036170
- Shanmugham M, Strawderman L, Babski-Reeves K, Bian L. Alarm-related workload in default and modified alarm settings and the relationship between alarm workload, alarm response rate, and care provider experience: quantification and comparison study. JMIR Hum Factors. 2018;5:e11704. PMID: 30355550
- Ruppel H, De Vaux L, Cooper D, et al. Testing physiologic monitor alarm customization software to reduce alarm rates and improve nurses’ experience of alarms in a medical intensive care unit. Cortegiani A, ed. PLoS ONE. 2018;13:e0205901. PMID: 30335824
- International Electrotechnical Commission (IEC), ed. Medical electrical equipment—part 1–8: general requirements for basic safety and essential performance – collateral standard: general requirements, tests and guidance for alarm systems in medical electrical equipment and medical electrical systems. 2.1.; 2012. https://webstore.iec.ch/publication/2599. Accessed February 21, 2023.
- Sanderson PM, Wee A, Lacherez P. Learnability and discriminability of melodic medical equipment alarms. Anaesthesia. 2006;61:142–147. PMID: 16430567
- Edworthy J, Page R, Hibbard A, et al. Learning three sets of alarms for the same medical functions: a perspective on the difficulty of learning alarms specified in an international standard. Appl Ergon. 2014;45:1291–1296. PMID: 24209498
- Edworthy J, Hellier E, Titchener K, et al. Heterogeneity in auditory alarm sets makes them easier to learn. Int J Ind Ergon. 2011;41:136–146. doi:10.1016/j.ergon.2010.12.004
- Edworthy JR, Parker CJ, Martin EV. Discriminating between simultaneous audible alarms is easier with auditory icons. Appl Ergon. 2022;99:103609. PMID: 34700191
- International Electrotechnical Commission (IEC), ed. Medical electrical equipment—part 1–8: general requirements for basic safety and essential performance—collateral standard: general requirements, tests and guidance for alarm systems in medical electrical equipment and medical electrical systems. 2.2.; 2020. https://webstore.iec.ch/publication/2599. Accessed February 21, 2023.
- Edworthy J, Hellier E. Fewer but better auditory alarms will improve patient safety. Qual Saf Health Care. 2005;14:212–215. PMID: 15933320
- Sreetharan S, Schlesinger JJ, Schutz M. Decaying amplitude envelopes reduce alarm annoyance: exploring new approaches to improving auditory interfaces. Appl Ergon. 2021;96:103432. PMID: 34120000
- Foley L, Schlesinger JJ, Schutz M. Improving detectability of auditory interfaces for medical alarms through temporal variation in amplitude envelope. Br J Anaesth. 2023; 130:351-359. PMID: 36658020
- Schlesinger JJ, Baum Miller SH, Nash K, et al. Acoustic features of auditory medical alarms—an experimental study of alarm volume. J Acoust Soc Am. 2018;143:3688. PMID: 29960450
- Greer JM, Burdick KJ, Chowdhury AR, Schlesinger JJ. Dynamic Alarm Systems for Hospitals (D.A.S.H.). Ergon Des Q Hum Factors Appl. 2018;26:14–19. doi:10.1177/
1064804618769186 - Schlesinger JJ, Garcia A, Mitchell V, Turley F. Dynamic alarm system for reducing alarm fatigue. U.S. Patent No. 9,870,678. January 16, 2018.
- Burdick KJ, Gupta M, Sangari A, Schlesinger JJ. Improved patient monitoring with a novel multisensory smartwatch application. J Med Syst. 2022;46:83. PMID: 36261739
- Sreetharan,S, Schlesinger JJ, Schutz M. Designing effective auditory interfaces: exploring the role of amplitude envelope. Proceedings of the ICMPC15/ESCOM10, Graz, Austria. 2018;23–28. https://maplelab.net/wp-content/uploads/2018/12/Sreetharan-2018.pdf. Accessed February 21, 2023.