Embora a cefazolina seja atualmente a causa mais frequentemente identificada de anafilaxia nos Estados Unidos, ocorrendo em 1 a cada 10.000 cirurgias, isso costuma ser esquecido.1 Se houver suspeita de anafilaxia, o exame da triptase sérica em 2 horas pode ser útil para identificar ou diferenciar o episódio de outras causas. A cefazolina é uma cefalosporina de primeira geração com grupos de cadeias laterais R1 e R2 que são distintos de outros beta-lactâmicos, e a maioria dos pacientes com alergia à cefazolina pode tolerar penicilinas e outras cefalosporinas.
Como se mostra a anafilaxia com cefazolina? Um exemplo de caso da vida real
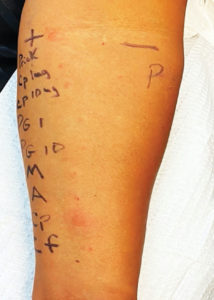
Figura 1: Ilustração de testes cutâneos intradérmicos e de punção positivos para cefazolina (Cp) após dois episódios discretos de anafilaxia temporariamente associada à cefazolina dois meses antes. O teste de punção para histamina (H) é positivo como controle. Os testes de punção e intradérmico para solução salina são negativos como controle negativo. Os testes cutâneos intradérmicos com outros reagentes, incluindo ampicilina 25 mg/ml, benzil penicilina 1.000 e 10.000 UI/ml, mistura de determinante menor (MDM) e determinante principal (Pre-pen) foram negativos.
Uma mulher afro-americana de 50 anos de idade compareceu a uma clínica de alergia e imunologia após dois episódios discretos suspeitos de anafilaxia antes de uma artroplastia do quadril direito planejada em um hospital externo. Ela não relatou outro histórico médico pregresso significativo. Seu histórico de medicação era significativo para o uso de longa data de rosuvastatina 20 mg por via oral e paracetamol 500 mg por via oral, conforme necessário. Na primeira ocasião, ela recebeu vancomicina 2 g e cefazolina 1 g antes da substituição articular planejada. Nenhuma sedação ou agentes anestésicos foram administrados. Poucos minutos após a infusão de cefazolina, ela apresentou rubor na pele, edema facial e labial e hipotensão. Ela recebeu uma dose única de adrenalina 0,3 mg por via intramuscular, difenidramina 50 mg e hidrocortisona 125 mg por via intravenosa, e foi transferida para a unidade de terapia intensiva em observação por mais um dia. Dez dias depois, a preparação para a artroplastia do quadril direito foi tentada novamente, desta vez ela recebeu 2 g de cefazolina (sem vancomicina) e em minutos desenvolveu edema facial e rubor. Epinefrina 0,3 mg por via intramuscular e difenidramina 50 mg por via intravenosa foram administradas imediatamente, e ela foi observada por várias horas sem recorrência. Dois meses depois, ela recebeu atendimento em uma clínica de alergia, onde foi submetida a um teste de punção cutânea para cefazolina seguido de um teste intradérmico para penicilinas, cefazolina e ceftriaxona (Figura 1). Os testes cutâneos foram fracamente positivos para o teste de punção de cefazolina e fortemente positivos para cefazolina intradérmica, mas negativos para todos os outros reagentes. Ela tolerou desafios com amoxicilina e cefalexina, ambos 250 mg por via oral. Com base nesses dados, ela foi diagnosticada com anafilaxia por cefazolina e recebeu orientação de que era seguro tomar penicilinas e cefalosporinas, com exceção da cefazolina, e também que era seguro tomar vancomicina. Enfatizamos que a cefazolina deveria ser claramente documentada como causadora de reação grave (anafilaxia) em todos os registros eletrônicos de saúde e farmácias, e que ela deveria usar uma pulseira de alerta médico.
Como identificar a hipersensibilidade perioperatória?
As reações de hipersensibilidade perioperatória (HP) são eventos inesperados e imprevisíveis que se apresentam repentinamente sem aviso prévio. A gravidade das reações pode variar de leve a anafilaxia grave, que em alguns casos pode ser fatal. A incidência de HP varia amplamente e por país de origem, com estudos recentes sugerindo uma incidência de 1 em 10.000.2 Acredita-se que a maioria dos casos de HP seja alérgica, causada pela ativação de mastócitos mediada por IgE. No entanto, mecanismos não dependentes de IgE que ativam os mastócitos também podem ocorrer em associação a muitos medicamentos administrados no período perioperatório. Recentemente, o receptor associado a MAS e acoplado à proteína G X2 (MRGPRX2) demonstrou ser uma causa de reação a certos medicamentos, como agentes bloqueadores neuromusculares, vancomicina, fluoroquinolonas e opioides. Os corantes de radiocontraste também podem causar ativação de mastócitos não mediada por IgE.
As reações de HP geralmente se manifestam com envolvimento cardiovascular e/ou respiratório, incluindo sinais de hipotensão, taquicardia, broncoespasmo e parada cardíaca. Reações mucocutâneas como eritema, urticária ou angioedema também podem ocorrer, mas podem não ser notadas devido à vestimenta do paciente. Os sintomas cardiorrespiratórios não são específicos para HP e podem ocorrer por vários outros motivos, como medicamentos, hipovolemia, doença respiratória subjacente e múltiplas tentativas de intubação. Recentemente, um painel de especialistas anestesiologistas e alergistas desenvolveu um sistema de pontuação clínica para ajudar a determinar a probabilidade de uma reação ser devido a HP (Tabela 1).3 Uma escala ponderada com pontos a favor ou contra HP são tabulados com base em parâmetros clínicos para produzir uma pontuação que indica a probabilidade de uma reação de hipersensibilidade imediata. Este sistema de pontuação passou por validação de conteúdo, critérios e discriminante, mas não passou por validação externa independente.3
Tabela 1: Sistema de pontuação clínica para suspeitas de reações de hipersensibilidade perioperatória.*
| Sistema cardiovascular (SCV) (escolha hipotensão, hipotensão grave ou parada cardíaca, se apropriado, e quaisquer outros itens que se apliquem) | Pontos |
| Hipotensão grave | 6 |
| Hipotensão | 4 |
| Parada cardíaca | 9 |
| Taquicardia | 2 |
| Uma resposta fraca ou não sustentada de hipotensão a doses padrão de simpaticomiméticos usadas para tratar hipotensão farmacológica durante a anestesia (por exemplo, efedrina, fenilefrina, metaraminol) | 2 |
| Um ecocardiograma no local de atendimento mostrando um coração hiperdinâmico e com preenchimento inadequado | 2 |
| Recorrência ou agravamento da hipotensão após uma nova dose de um medicamento administrado antes do evento inicial | 1 |
| Variáveis de confusão cardiovasculares (escolha qualquer uma que se aplique) | |
| Dose excessiva de anestésico ou medicamentos | -2 |
| Hipovolemia induzida cirurgicamente ou hipovolemia relativa de jejum prolongado/desidratação | -1 |
| Doença aguda que predispõe à hipotensão | -1 |
| Medicamentos que afetam as respostas cardiovasculares durante a anestesia | -2 |
| Anestesia regional neuroaxial (epidural/espinal) | -1 |
| Início da hipotensão após o desenvolvimento de pico aumentado de pressão das vias aéreas durante a ventilação mecânica dos pulmões | -2 |
| Sistema respiratório (SR) (escolha broncoespasmo ou broncoespasmo grave, se apropriado, e quaisquer outros itens que se apliquem) | |
| Broncoespasmo | 2 |
| Broncoespasmo grave | 4 |
| Recorrência ou agravamento de broncoespasmo após uma nova dose de um medicamento administrado antes do evento inicial | 1 |
| Broncoespasmo que ocorre antes da instrumentação das vias aéreas (tendo excluído a obstrução das vias aéreas) | 2 |
| Variáveis de confusão respiratórias | |
| Doença respiratória associada a vias aéreas reativas | -1 |
| Tentativas prolongadas ou múltiplas de intubação traqueal | -1 |
| Dose inadequada de medicamentos para inibir as respostas das vias aéreas antes da instrumentação das vias aéreas | -1 |
| Dérmico/mucoso (D/M) (escolha qualquer item que se aplique) | |
| Urticária generalizada | 4 |
| Angioedema | 3 |
| Eritema generalizado | 3 |
| Uma erupção cutânea generalizada causa coceira no paciente acordado que não recebeu opioides epidurais/espinais | 1 |
| Dérmico/Mucoso/Variável de confusão | |
| Angioedema em um paciente tomando um inibidor da ECA | -3 |
| Combinações (escolha no máximo um item)** | |
| SCV>2 e SR > 2 | 5 |
| SCV>2 e D/M >2 | 5 |
| SR>2 e D/M >2 | 5 |
| SCV>2 e SR>2 e D/M >2 | 8 |
| Tempo (escolha no máximo um item) | |
| Início das características cardiovasculares ou respiratórias dentro de 5 minutos do possível gatilho IV | 7 |
| Início das características cardiovasculares ou respiratórias dentro de 15 minutos do possível gatilho IV | 3 |
| Início das características cardiovasculares ou respiratórias dentro de 60 minutos do não gatilho IV | 2 |
| Início das características cardiovasculares ou respiratórias mais de 60 minutos após o não gatilho IV | -1 |
| Probabilidade de reação de hipersensibilidade imediata | Pontuação total (líquida) |
| Quase certa | >21 |
| Muito provável | 15 a 21 |
| Provável | 8 a 14 |
| Improvável | < 8 |
| Tabela modificada de Hopkins PM, Cooke PJ, Clarke RC, et al. Pontuação clínica de consenso para suspeitas de reações de hipersensibilidade imediata no período perioperatório. Br J Anaesth. 2019;123(1):e29–e37.
**Para contribuir em uma pontuação de combinações, a pontuação líquida de um dos 3 sistemas de órgãos (SCV, SR, D/M) deve ser >2. A pontuação líquida é a soma das pontuações dos recursos positivos menos a soma das pontuações das variáveis de confusão dentro das pontuações do sistema. |
|
O exame laboratorial mais útil para ajudar a confirmar uma reação de hipersensibilidade imediata é o nível de triptase sérica. A triptase é uma protease liberada pelos mastócitos durante a anafilaxia e é específica para evidências de ativação dos mastócitos. Um nível de triptase é idealmente obtido dentro de 2 horas após uma reação e não será afetado por medicamentos usados para tratar a reação. Elevações na triptase têm altos valores preditivos positivos (82-99%) para anafilaxia em reações perioperatórias suspeitas.4 No entanto, os pacientes podem apresentar anafilaxia sem um nível elevado de triptase (> 11,4 ng/ml). Uma triptase >7,35 ng/ml tem um valor preditivo positivo de 99% para HP em pacientes com colapso cardiovascular grave ou parada cardíaca. Um nível agudo de triptase sérica maior que ([1,2 x triptase basal sérica] + 2) pode ajudar a confirmar a anafilaxia (especialmente naqueles com níveis agudos de triptase normais) e tem um valor preditivo positivo para HP de 94%. Reações graves podem ocorrer ocasionalmente mesmo com ativação de mastócitos não mediada por IgE, como com vancomicina infundida rapidamente.5 Em cerca de 10% dos casos, a triptase sérica pode estar elevada no cenário de ativação de mastócitos não mediada por IgE.
Embora existam muitas causas de HP, antibióticos, agentes bloqueadores neuromusculares e desinfetantes estão entre as causas mais comuns documentadas internacionalmente.2 Nos Estados Unidos, no entanto, a cefazolina é a causa mais frequentemente identificada de HP, relatada como associada a mais de 50% de casos de HP, e pode ocorrer com a primeira exposição à cefazolina.6 A via de sensibilização à cefazolina não foi determinada. É importante reconhecer que atualmente a maioria dos episódios de anafilaxia às cefalosporinas está relacionada às cadeias laterais R1. A cefazolina possui cadeias laterais R1 e R2 que são distintas e não compartilhadas com quaisquer outros beta-lactâmicos usados na América do Norte. Em consonância com isso, os pacientes alérgicos à cefazolina geralmente não são alérgicos à penicilina ou outras cefalosporinas.6
Por que o teste é importante no contexto de hipersensibilidade perioperatória?
Após uma suspeita de reação alérgica no ambiente perioperatório, é fundamental usar todas as ferramentas de investigação diagnóstica possíveis para identificar o medicamento culpado. Em primeiro lugar, é possível que o evento tenha ocorrido antes da cirurgia e que a cirurgia tenha sido abortada no momento da reação alérgica, mas ainda seja necessária ou recomendada. Em segundo lugar, mesmo que aquela cirurgia específica tenha sido concluída apesar da reação, a maioria dos pacientes necessitará de anestesia no futuro. As recomendações de consenso internacional por um painel de especialistas de anestesiologistas e alergistas são de uma avaliação abrangente da alergia, de preferência com a colaboração entre anestesiologistas e alergistas, para todos os pacientes com reações alérgicas perioperatórias.7 O tempo ideal para a avaliação da alergia é estimado em aproximadamente 4 semanas após o evento, mas isso não está baseado em evidências e ainda é útil fazer o teste até pelo menos 6 meses após o evento.8 Para pacientes alérgicos a cefalosporinas, aproximadamente 60–80% perderão a reatividade do teste cutâneo 5 anos após a anafilaxia aguda.9
É importante que o alergista tenha acesso ao registro completo da anestesia e à nota operatória que inclui o tempo de administração e qualquer outro detalhe relacionado a exposições potenciais, incluindo desinfetantes, látex, lubrificantes, contraste, corantes, esponjas de gelatina usadas para hemostasia, dispositivos estranhos e anestésicos locais e seu tempo em relação ao evento alérgico suspeito. Isso ajudará a orientar as avaliações apropriadas. Depois de um teste cutâneo negativo, desafios observados em que uma dose completa de um medicamento é dada ao paciente em um ambiente observado em 1 ou 2 etapas são realizados para todos os medicamentos culpados em potencial que são possíveis em um ambiente clínico ambulatorial. A maioria das práticas de alergia não realiza desafios intravenosos, e os desafios não podem ser realizados com segurança em práticas ambulatoriais de alergia a opioides, benzodiazepínicos, agentes bloqueadores neuromusculares e propofol. Como tal, o teste cutâneo negativo para agentes não desafiados pelo alergista garante uma “dose de teste” a ser dada imediatamente antes da anestesia subsequente. As melhores evidências nos EUA até o momento sugerem que serão identificados pelo menos um terço dos culpados usando a estratégia de localizar pacientes com testes cutâneos positivos.8 Cerca de 9 em 10 dos pacientes avaliados por um especialista em alergia, independentemente de terem um teste cutâneo positivo, tolerarão anestesia subsequente sem uma reação alérgica recorrente.8
Vários pacientes que se apresentam para cirurgia relatam alergia à penicilina ou cefazolina sem uma avaliação alergológica formal. Portanto, os profissionais perioperatórios frequentemente procuram antibióticos profiláticos alternativos para administrar a esses pacientes. No entanto, antibióticos perioperatórios alternativos para profilaxia de infecção do sítio cirúrgico podem resultar em um risco aumentado de falha de profilaxia e infecção.10 Outro fator é que a clindamicina e a vancomicina no perioperatório estão associadas a um risco aumentado de colite por Clostridium difficile e lesão renal aguda. Além disso, um paciente com alergia à cefazolina documentada em seu prontuário eletrônico sem orientação específica de alergistas pode evitar todos os antibióticos beta-lactâmicos, o que pode ter implicações clínicas adicionais no futuro.11 Se a cefazolina for identificada como o medicamento causador, tolerância a outros beta-lactâmicos pode ser confirmada por meio de testes de alergia especializados.
A maioria dos pacientes nos EUA identificados como alérgicos à penicilina relatam histórias de erupções cutâneas benignas, reações remotas ou reações desconhecidas. Pacientes com esses históricos de baixo risco podem receber cefazolina para profilaxia cirúrgica com segurança.6 Recentemente, um grupo multidisciplinar da Emory University desenvolveu um algoritmo simples para administração de cefazolina ou cefuroxima para profilaxia antibiótica perioperatória em pacientes com histórico de alergia à penicilina.12 Se os pacientes não tinham histórico de reações medicamentosas graves, como síndrome de Stevens-Johnson ou necrólise epidérmica tóxica, reação medicamentosa com eosinofilia e sintomas sistêmicos, lesão hepática ou renal, anemia, febre ou artrite após penicilina, eles eram autorizados a receber cefazolina ou cefuroxima. Após a implementação desse algoritmo simples, o uso de cefalosporina aumentou quase 4 vezes em indivíduos alérgicos à penicilina, e nenhum dos 551 pacientes alérgicos à penicilina que receberam cefalosporina teve uma reação alérgica imediata. Outro estudo revelou que, mesmo em pacientes com alergia anafilática à penicilina confirmada, o risco de alergia à cefazolina é <1%.13
Para pacientes com HP, recomendamos uma abordagem padrão que otimize a segurança do paciente e inclua profissionais de anestesia trabalhando com um alergista/imunologista para identificar o culpado ou compor um plano lógico para anestesia subsequente que minimize o risco alérgico, considerando a importância da profilaxia antibiótica.1 Se o anestesiologista não tiver um alergista próximo, poderá encontrar um visitando o site de uma sociedade profissional (https://allergist.aaaai.org/find/). Além disso, com a expansão da telemedicina que acompanhou a pandemia da COVID-19, agora são possíveis consultas virtuais com alergistas nos principais centros médicos acadêmicos que avaliam rotineiramente esses pacientes, para triagem formal e estratificação de risco precedendo testes especializados.
Em resumo, as reações de HP são eventos raros com muitos culpados em potencial, sendo a cefazolina o mais frequente nos EUA. A colaboração entre profissionais de anestesia e alergistas pode ajudar a identificar o culpado e desenvolver um plano para administração segura de anestesia no futuro. Embora a maioria dos pacientes com um rótulo de alergia à penicilina não seja verdadeiramente alérgica, a grande maioria dos pacientes com uma alergia à penicilina não verificada pode receber cefazolina para profilaxia cirúrgica sem aumento do risco de uma reação alérgica.
David A. Khan, MD, é professor de medicina na Divisão de Alergia e Imunologia da University of Texas Southwestern Medical Center, Dallas, TX, EUA.
Kimberly G. Blumenthal, MD, MPH, é professora assistente de Medicina na Faculdade de Medicina de Harvard, na Divisão de Reumatologia, Alergia e Imunologia do Massachusestts General Hospital, Boston, MA, EUA.
Elizabeth J. Phillips, MD, é professora de medicina e presidente da John A. Oates em Pesquisa Clínica no Departamento de Medicina do Centro Médico da Vanderbilt University, Nashville, TN, EUA.
Os autores não apresentam conflitos de interesse.
Referências
- Saager L, Turan A, Egan C, et al. Incidence of intraoperative hypersensitivity reactions: a registry analysis. Anesthesiology. 2015;122:551–559.
- Mertes PM, Ebo DG, Garcez T, et al. Comparative epidemiology of suspected perioperative hypersensitivity reactions. Br J Anaesth. 2019;123:e16–e28.
- Hopkins PM, Cooke PJ, Clarke RC, et al. Consensus clinical scoring for suspected perioperative immediate hypersensitivity reactions. Br J Anaesth. 2019;123:e29–e37.
- Volcheck GW, Hepner DL. Identification and management of perioperative anaphylaxis. J Allergy Clin Immunol Pract. 2019;7:2134–2142.
- Alvarez-Arango S, Yerneni S, Tang O, et al. Vancomycin hypersensitivity reactions documented in electronic health records. J Allergy Clin Immunol Pract. 2020.
- Khan DA, Banerji A, Bernstein JA, et al. Cephalosporin allergy: current understanding and future challenges. J Allergy Clin Immunol Pract. 2019;7:2105–2114.
- Garvey LH, Dewachter P, Hepner DL, et al. Management of suspected immediate perioperative allergic reactions: an international overview and consensus recommendations. Br J Anaesth. 2019;123:e50–e64.
- Banerji A, Bhattacharya G, Huebner E, et al. Perioperative allergic reactions: allergy assessment and subsequent anesthesia. J Allergy Clin Immunol Pract. 2020;S2213–2198.
- Romano A, Gaeta F, Valluzzi RL, et al. Natural evolution of skin-test sensitivity in patients with IgE-mediated hypersensitivity to cephalosporins. Allergy. 2014;69:806–809.
- Berríos-Torres SI, Umscheid CA, Bratzler DW, et al. Centers for Disease Control and prevention guideline for the prevention of surgical site infection, 2017. JAMA Surg. 2017;152:784–791.
- Blumenthal KG, Peter JG, Trubiano JA, Phillips EJ. Antibiotic allergy. Lancet. 2019;393:183–198.
- Kuruvilla M, Sexton M, Wiley Z, et al. A streamlined approach to optimize perioperative antibiotic prophylaxis in the setting of penicillin allergy labels. J Allergy Clin Immunol Pract. 2020;8:1316–1322.
- Romano A, Valluzzi RL, Caruso C, et al. Tolerability of cefazolin and ceftibuten in patients with IgE-mediated aminopenicillin allergy. J Allergy Clin Immunol Pract. 2020;8:1989–1993.e1982.

