 過去2年間、COVID-19パンデミックの障壁はあまりに多く、地球上のほぼすべての人に大きな打撃を与えた。世界の感染者数は4億4,500万人を超え、590万人を超える人々が命を落とした。1,2 全世界的なワクチンの取り組みが遅れているため、その数は現在も増加し続けている。パンデミック中に何度も感染者が急増して病院は感染者で満床になり、世界中の医療制度が独自の課題に直面した。医療システムにとっての課題は、SARS-CoV-2の予防接種が普及し続け、院内感染患者数が変動する中で患者へのリスクを軽減しつつ標準的な治療を提供することであった。
過去2年間、COVID-19パンデミックの障壁はあまりに多く、地球上のほぼすべての人に大きな打撃を与えた。世界の感染者数は4億4,500万人を超え、590万人を超える人々が命を落とした。1,2 全世界的なワクチンの取り組みが遅れているため、その数は現在も増加し続けている。パンデミック中に何度も感染者が急増して病院は感染者で満床になり、世界中の医療制度が独自の課題に直面した。医療システムにとっての課題は、SARS-CoV-2の予防接種が普及し続け、院内感染患者数が変動する中で患者へのリスクを軽減しつつ標準的な治療を提供することであった。
医療システムは、SARS-CoV-2陽性患者へのリスクを軽減しつつ、正常状態に戻って外科手術や処置を安全に提供する必要がある。現時点でこの疾患にはいまだにエビデンスや前例がないため、COVID-19感染から回復した患者に対する処置の最適なタイミングと適切なレベルの術前評価を見極めることは困難である。APSFとASAが作成した共同声明によると、「COVID-19感染から回復した患者に対する選択的外科手術は、麻酔専門家と外科医または処置担当医が共同同意した場合にのみ実施するべきである。」3 これはさらに患者との意思決定の共有と組み合わせる必要がある。
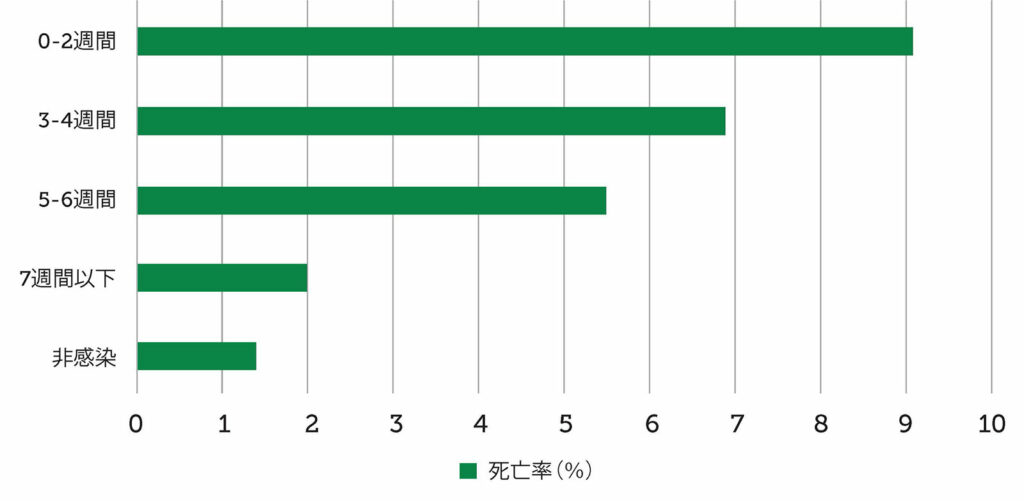
SARS-CoV-2感染患者の周術期転帰を分析した最も確固たるデータは、COVID Surg CollaborativeおよびGlobal Surg Collaborative 研究から得られたものである。4 これは116か国1, 674の病院で合計 140,231人の患者を対象とした国際的な前向きコホート研究であった。この研究では、SARS-CoV-2感染と診断された患者の術後合併症を評価の対象とし、その主要評価項目は術後30日死亡率、副次評価項目は術後30日合併症(肺炎、急性呼吸窮迫症候群、および予定外の術後呼吸管理)であった。外科的介入前にSARS-CoV-2と診断された患者の死亡率は、0~2週間前 9.1%、3~4週間前6.9%、5~6週間前5.5%、7週間以上前2.0%であった(図 1)。7 週間以上の群の死亡率は、非感染対照群と比較して有意差はなかった。SARS-CoV-2陽性被験者のうち、症状のある患者は、無症候性または手術時に症状が回復していた患者と比較して、すべての期間で有意に高い30日死亡率を示した。術前0~2週間前、3~4週間、5~6週間にSARS-CoV-2に感染した患者は、術後の肺合併症の発生率が高く、症状が発現している患者はリスクが最大となった。7週間以上経過した患者における合併症率は、感染していない被験者の合併症率と同等であった。4
COVID-19パンデミックの始まりによって、入院者数が激増した。前項で説明したCOVID-19陽性患者の選択的手術リスクに関する初期データが欠けているなかで、院内感染を最小限に抑えようとした結果、世界中で何百万もの選択的手術のキャンセルと遅延が起こった。英国国立衛生研究所(NIHR)のグローバル外科部門は、SARS-CoV-2感染患者の周術期リスクに対処するために、1,674の病院からデータを収集した。このデータセットは、外科手術の候補者へのリスク軽減に責任を負う医療提供者に貴重な情報をもたらすが、大規模な研究には限界がないわけではない。SARS-CoV-2 感染の診断は標準化されておらず、各施設の独自の術前検査戦略に依存しており、感染から手術までの真の経過時間に疑問が残る。単回の定型的術前検査に依存していることを考慮すると、SARS-CoV-2感染から回復した被験者のサブグループが、非感染者であると誤分類されている可能性がある。この規模のコホート研究を現実に遂行するのは非常に難しく、そのため重要なサブ分析に限界が生じているといえる。このデータセットでは、手術の種類、麻酔の種類、気道確保の種類、および慢性併存疾患について調整したうえでグループ間で結果を評価することが理想的であった。本研究の副次的評価項目では肺合併症率について評価した。しかし、SARS-CoV-2が、血栓塞栓症、心筋炎、顕在性脳卒中、認知障害、腎障害など、一連の全身性合併症を引き起こす可能性があることは実証されている。5 最後に、本研究のデータは、ワクチン配布の普及と、数々の変異種が出現する前の2020年10月に収集されたものである。予防接種と感染を通じて免疫化が進むと、これらの結果も変化する可能性がある。
その後、同様の所見を評価した研究でも、COVID Surg共同研究で認められた結果を再現した。Dengらは最近、SARS-CoV-2診断から8週間以内に手術を受けた患者の術後転帰が悪化することを示唆する後ろ向き研究を発表した。6 さらに、著者らは診断から手術までの時間間隔が短いほど、術後呼吸器合併症の発生率が高くなることと相関することを報告している。6
2021年3月、米国麻酔学会(ASA)と米国患者安全財団(APSF)は、SARS-CoV-2 感染者の待機手術の適切なタイミングについて臨床医に助言する共同声明を発表した(最近2022年2月に更新された)。声明ではその時点で蓄積されたデータに基づいて、感染した患者について以下の推奨待機時間を勧告した:
- 無症候性患者または軽度の非呼吸器症状から回復した患者の場合は4週間
- 入院を要しなかった症状のある患者の場合は6週間
- 糖尿病、免疫不全、または入院している症候性患者の場合は8〜10週間
- COVID-19感染のために集中治療室に入院した患者の場合は12週間。3
これらの推奨事項は包括的ではなく、医療提供者が必然的に遭遇する患者の人口統計を反映していない可能性がある。これらは、患者が必要とする介入の適切なタイミングを判断するためのリスク/ベネフィット比を推定するのに役立つフレームワークを提供者に提供する流動的な推奨事項である。英国は、2022年2月に、類似の推奨事項を備えた学際的な周術期専門家集団が同様のガイドラインを発表し、SARS-CoV-2診断から7週間以内の手術介入は避けるように勧告した。7
COVID-19感染後の手術のタイミングに言及した情報は増えているが、残念ながらデータと科学は新たな変異株の出現に遅れをとっている。ただし、これらのデータはワクチン接種を受けた患者は未接種患者と比較して術後合併症のリスクが低いという前提を支持している。8 CDCによると、オミクロン変異株は重症度の低い疾患を引き起こし、肺への浸潤や損傷を起こすことなく中咽頭および鼻咽頭にとどまりやすい。9 周術期の医療提供者は、この所見に基づいて、オミクロン株の感染からから回復したワクチン接種患者は有害事象のリスクが低いはずであると早い段階で結論付けている。妥当ではあるが、そのように結論づけるにはデータが不足している。新たなデータは増え続けており、それによって臨床医と患者にとってよりよい周術期管理戦略が得られる可能性が増える一方で、繊細なサブ解析レベルの知識のギャップを埋めるために、医療従事者にとってはさらに多くのデータが必要であり続けるだろう。
Jeremy Laney、MDは、USCのケック医学校の心臓胸部部門の麻酔科の助手臨床教授である。
Joseph W. Szokol, MD, FASAは、米国麻酔科学会の医療政策主任であり、南カリフォルニア大学ケック医科大学の麻酔科の臨床教授である。USCのケック医学校の麻酔科のメンターシップおよび医師養成部門の代表でもある。
著者らに開示すべき利益相反はない。
参考文献
- Centers for Disease Control. CDC COVID Data tracker. https://covid.cdc.gov/covid-data-tracker Accessed on March 25, 2022.
- World Health Organization. WHO Coronavirus Disease (COVID-19) Dashboard. https://covid19.who.int Accessed on March 25, 2022.
- ASA and APSF Joint Statement on Elective Surgery/Procedures and Anesthesia for Patients after COVID-19 Infection. Updated Feb. 22, 2022. https://www.asahq.org/about-asa/newsroom/news-releases/2022/02/asa-and-apsf-joint-statement-on-elective-surgery-procedures-and-anesthesia-for-patients-after-covid-19-infection. Accessed on April 12, 2022.
- COVIDSurg Collaborative, GlobalSurg Collaborative, Nepogodiev D, et al. Timing of surgery following SARS-CoV-2 infection: an international prospective cohort study. Anaesthesia. 2021;76:748–758.
- Wijeysundera DN, Khadaroo RG. Surgery after a previous SARS-CoV-2 infection: data, answers and questions. Anaesthesia. 2021;76:731–735.
- Deng JZ, Chan JS, Potter AL, et al. The risk of postoperative complications after major elective surgery in active or resolved COVID-19 in the United States. Ann Surg. 2022;275:242–246.
- El-Boghdadly K, Cook TM, Goodacre T, et al. Timing of elective surgery and risk assessment after SARS-CoV-2 infection: an update: a multidisciplinary consensus statement on behalf of the Association of Anaesthetists, Centre for Perioperative Care, Federation of Surgical Specialty Associations, Royal College of Anaesthetists, Royal College of Surgeons of England. Anaesthesia. 2022 Feb 22: 1–8. 35194788. Accessed on April 19, 2022.
- Prasad NK, Lake R, Englum BR, et al. COVID-19 vaccination associated with reduced postoperative SARS-CoV-2 infection and morbidity. Ann Surg. 2022;275:31–36.
- Omicron variant: what you need to know. Updated Mar. 29, 2022. https://www.cdc.gov/coronavirus/2019-ncov/variants/omicron-variant.html. Accessed on April 19, 2022.


 Issue PDF
Issue PDF