تدعم الأدلة المتزايدة ارتباطًا بين انخفاض ضغط الدم في أثناء الجراحة والنتائج السلبية بعد الجراحة، وأبرزها إصابة الكلى الحادة (AKI)، واعتلال عضلة القلب بعد الجراحات غير القلبية، والوفاة تُظهر الدراسات الحديثة أيضًا ارتباطات بين انخفاض ضغط الدم في أثناء الجراحة، والهذيان، والسكتة الدماغية، وإعادة دخول المستشفى. تسبب المضاعفات المرتبطة بانخفاض ضغط الدم تداعيات طويلة المدى تلحق المرضى ونظام الرعاية الصحية. يشكل انخفاض ضغط الدم في أثناء الجراحة خطرًا قابلاً للتعديل، وترتبط طريقة التعامل معه بتباين كبير في الممارسات لا يمكننا مواصلة السماح به.
لا يكون كثير من اختصاصيي التخدير على دراية بالكم المتزايد من البيانات التي تربط انخفاض ضغط الدم في أثناء الجراحة (IOH) باعتلال المرضى ووفاتهم. تدعم الأدلة المتزايدة ارتباطًا بين انخفاض ضغط الدم في أثناء الجراحة والنتائج السلبية بعد الجراحة، وأبرزها إصابة الكلى الحادة (AKI)، واعتلال عضلة القلب بعد الجراحات غير القلبية، والوفاة.1-9 كما تعرض الدراسات الحديثة أيضًا ارتباطات بين هذا الانخفاض والهذيان والسكتة الدماغية وحالات إعادة دخول المستشفى.1، 4، 9-11 تسبب المضاعفات المرتبطة بهذا الانخفاض تداعيات بعيدة المدى تلحق المرضى ونظام الرعاية الصحية. وترتبط إصابة الكلى الحادة وحدها بالإصابة بمضاعفات أخرى منها السكتة الدماغية، واعتلال عضلة القلب، وأمراض الكلى المزمنة، وحالات الوفاة داخل المستشفى وخلال عام من الإصابة بذلك، بالإضافة إلى ازدياد مدة الإقامة في المستشفى واستخدام موارد الرعاية الصحية وتكاليف الرعاية الصحية.4، 12، 13 وقد لا يكون اختصاصيو التخدير على دراية بهذه النتائج المثيرة للقلق، خاصةً إذا كانوا لا يتلقون بيانات نتائج ما بعد الجراحة. تشير الأدلة إلى أنه يجب علينا الحد من انخفاض ضغط الدم في أثناء الجراحة لتجنب تعرض المريض للضرر.
يمكن تعريف انخفاض ضغط الدم في أثناء الجراحة على أنه مستوى ضغط الدم (BP) الذي يقل عن “الحد الآمن” ويؤدي إلى نقص انسياب الدم في الأعضاء.1-9 يختلف معدل حدوث انخفاض ضغط الدم في أثناء الجراحة بناءً على التعريف المستخدَم الذي يمكن أن يتضمن انخفاض ضغط الدم بالإضافة إلى مدة الانخفاض. قيمت إحدى الدراسات العلاقة بين انخفاض ضغط الدم في أثناء الجراحة وإصابة الكلى الحادة واعتلال عضلة القلب.2 قيَّم الباحثون الانخفاض النسبي من القيمة القاعدية (أي أقل من مستوى ضغط الدم قبل الجراحة بمعدل 20%)، والحد المطلق لتحديد انخفاض ضغط الدم في أثناء الجراحة. ووجدوا أن الحدود المطلقة والنسبية لديها قدرة مماثلة على التمييز بين المرضى المصابين باعتلال عضلة القلب أو إصابة الكلى عن غير المصابين بذلك، ما يشير إلى إمكانية استخدام حد مطلق. ارتبطت نوبات انخفاض الضغط الشرياني الوسطي (MAP) عن 65 ملليمترًا زئبقيًا التي تدوم لدقيقة واحدة بارتفاع خطر الإصابة بإصابة الكلى الحادة واعتلال عضلة القلب.2 وازداد خطر الإصابة بإصابة الكلى الحادة واعتلال عضلة القلب بازدياد مدة استمرار انخفاض ضغط الدم في أثناء الجراحة.2 أدى هذا الاكتشاف إلى تعريف انخفاض ضغط الدم في أثناء الجراحة على أنه نوبة لانخفاض الضغط الشرياني الوسطي عن 65 ملليمترًا زئبقيًا تدوم لدقيقة واحدة على الأقل.2
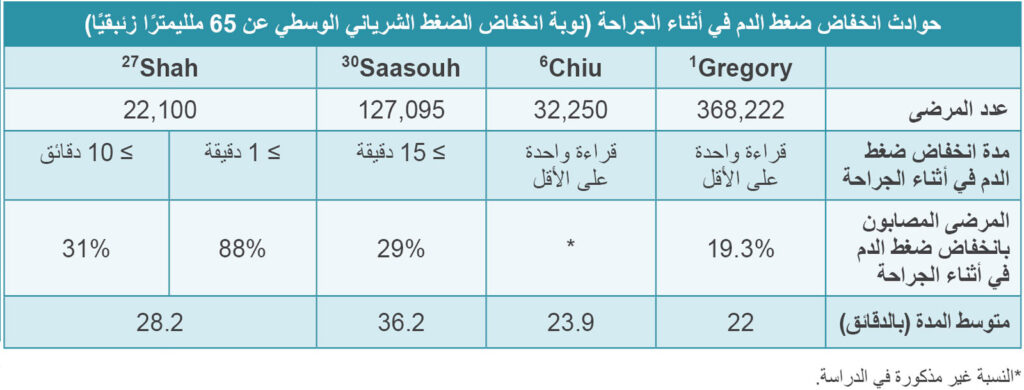
تشير إحدى المراجعات للدراسات المتاحة عن “انخفاض ضغط الدم في أثناء الجراحة” المنشورة خلال الفترة من عام 2017 حتى أواخر عام 2022، إلى جانب الدراسات الحديثة ذات الصلة إلى أن التعريفات الأكثر شيوعًا لانخفاض ضغط الدم في أثناء الجراحة هي أي نوبة من نوبات انخفاض الضغط الشرياني الوسطي عن 65 ملليمترًا زئبقيًا1، 4، 6، 10، 14-18 أو نوبة انخفاض للضغط الشرياني الوسطي عن 65 ملليمترًا زئبقيًا تدوم لدقيقة واحدة على الأقل.8، 10، 19-26 وباستخدام هذا الحد المطلق لنوبة الضغط الشرياني الوسطي، سنرى أن انخفاض ضغط الدم في أثناء الجراحة منتشر بشكل شائع. أفادت دراسة استرجاعية حديثة متعددة المراكز تقوم على الملاحظة لأكثر من 22,000 مريض إلى أن 88% من مرضى الجراحات غير القلبية قد أُصيبوا بنوبة واحدة على الأقل من نوبات انخفاض ضغط الدم في أثناء الجراحة دامت لـ 28.2 دقيقة في المتوسط (الجدول 1).27 ولاحظ مؤلفو الدراسة تباينًا كبيرًا في ممارسات إدارة انخفاض ضغط الدم في أثناء الجراحة في أحد عشر مركزًا طبيًا خضعت للدراسة، ما يشير إلى تباين تساهل مقدمي الرعاية في التعامل مع انخفاض ضغط الدم في أثناء الجراحة.27
الجدول 1. مقارنة بين حوادث انخفاض ضغط الدم في أثناء الجراحة في أربع دراسات
تعترف مراكز Medicare وMedicaid (CMS) بالمقياس الجديد لجودة انخفاض ضغط الدم في أثناء الجراحة -الذي تم تعريفه على أنه نوبة لانخفاض الضغط الشرياني الوسطي عن 65 ملليمترًا زئبقيًا تدوم لأكثر من 15 دقيقة، بوصفه معيارًا في نظام الدفع التحفيزي القائم على الجدارة (MIPS).28 تشير الدرجة الإجمالية لقياس انخفاض ضغط الدم في أثناء الجراحة المنخفضة إلى قضاء وقت أقل بموجب تعريف نوبة انخفاض الضغط الشرياني الوسطي.28 ويتم تجميع درجة نظام الدفع التحفيزي القائم على الجدارة بناءً على مقاييس الأداء الخاصة بالجودة، وأنشطة التحسين، وتعزيز قابلية التشغيل البيني، والتكلفة. يُعَد المقياس “ePreop”31 واحدًا من المقاييس الستة للتخدير يمكن تقديمه للجزء المتعلق بالجودة في درجة نظام الدفع التحفيزي القائم على الجدارة.28، 29 وتحدد الدرجة النهائية لهذا النظام تسويةَ الدفع المطبقة على مطالبات الجزء “ب” من Medicare.29 وجدت دراسة حديثة تستخدم تعريف نظام الدفع التحفيزي القائم على الجدارة لدى مراكز الرعاية الصحية والخدمات الطبية بشأن انخفاض ضغط الدم في أثناء الجراحة، أن معدل حدوث هذا الانخفاض في ممارسة التخدير المجتمعية بلغ 29% في الجراحات غير القلبية.30 كما وجدت الدراسة حدوث هذا الانخفاض بنسب متفاوتة بين الأطباء، ويُضاف ذلك إلى مجموعة الأدلة التي تدعم الحد من تباين ممارسات إدارة هذا الانخفاض.14، 30، 31 ويرى المؤلفون أن هذا الانخفاض يشكل خطرًا قابلاً للتعديل، واقترحوا اتباع مبادرات لتحسين الجودة من أجل الحد من السماح بهذا الانخفاض.30
من بين الموضوعات الشائعة، بغض النظر عن تعريف انخفاض ضغط الدم في أثناء الجراحة، ارتباط درجات انخفاض ضغط الدم الأكثر حدة ومدة الانخفاض التراكمية الأطول بزيادة خطر الإصابة بالأمراض والوفيات لدى المرضى. وتظهر كثير من الدراسات أن نوبات انخفاض الضغط الشرياني الوسطي عن 65 ملليمترًا زئبقيًا لمدة طويلة، أو أي من نوبات انخفاض الضغط الشرياني الوسطي عن 55 ملليمترًا زئبقيًا، ترتبط بخطر أكبر لوقوع نتائج سلبية.1-3، 9، 16، 17، 32 وعليه، فمن الواضح أنه يجب علينا ببساطة الحد من حدوث انخفاض ضغط الدم في أثناء الجراحة وحِدَّته ومدته.
قد يشكل تقليل انخفاض ضغط الدم في أثناء الجراحة تحديًا عند استخدام مراقبة ضغط الدم الذبذبية المتقطعة (IOBP) التقليدية من خلال كُفة الذراع. تشمل المخاوف المتعلقة بهذا النوع من المراقبة تأخر الكشف عن التغيرات في مستوى ضغط الدم أو نوبات انخفاض ضغط الدم أو عدم الكشف عنها، وعدم الدقة خلال تقلبات ديناميكا الدم الحادة، والمبالغة في تقدير مستوى ضغط الدم في أثناء انخفاضه، ما يؤدي إلى أن تكون النوبات أكثر حدة من المتوقع.19، 33 تختلف احتمالية فوات أحداث انخفاض ضغط الدم عند استخدام هذا النوع من المراقبة بناءً على تكرارية القياسات المختارة أو الإعداد الافتراضي على الشاشة الفسيولوجية. وجدت إحدى الدراسات الحديثة أن مدى التكرارية الأكثر شيوعًا للقياسات الذبذبية المتقطعة المختارة يتراوح بين كل دقيقتين إلى خمس دقائق.25 تسمح فترات عدم القياس هذه بتراكم الدقائق التي قد يكون ضغط الدم منخفضًا فيها بين القياسات ولا يتم الكشف عنها، ما قد يزيد من خطر تضرر المريض، وقد يتم الحد من ذلك عن طريق المراقبة المستمرة.15، 19، 25
تدعم دراسات جديدة مراقبة ضغط الدم المستمرة، وتروج إلى أنها تتمتع بفوائد أكثر من مراقبة ضغط الدم الذبذبية المتقطعة، ومن بينها انخفاض تباين مستوى ضغط الدم،16 وتعزيز استقرار ديناميكا الدم،33 وتحديد نوبات انخفاض ضغط الدم التي لم تكشفها المراقبة الذبذبية المتقطعة،19 والتحديد والعلاج المبكران لنوبات انخفاض ضغط الدم في أثناء الجراحة،15، 25 وتقليل هذه النوبات بشكل عام.15، 19، 25، 33 ويمكن إجراء مراقبة ضغط الدم المستمرة التدخلية من خلال مراقبة ضغط الدم عبر الشرايين، لكنها تأتي مصحوبة بمخاطر مثل العدوى وتلف الأعصاب والجلطات وحالات أم الدم الكاذبة.25 أما مراقبة ضغط الدم المستمرة غير التدخلية باستخدام كُفة الإصبع، فتحول دون المخاطر المرتبطة بالخطوط الشريانية التدخلية مع تقديم قيم مماثلة لنوبة انخفاض الضغط الشرياني الوسطي.25، 33 كما أنه من بين القيود المتعلقة بهذه التقنية ارتفاع التكاليف مقارنةً بالقياس الذبذبي المتقطع واحتمالية انخفاض الدقة مع المرضى كبار السن أو المصابين بالتصلب العصيدي.25، 34، 35 تستخدم كُفة الإصبع غير التدخلية المذكورة في الدراسات الحديثة تقنية تثبيت المستوى التي تستخدم بدورها كُفة ضغط متغيرة على شرايين الإصبع للحفاظ على ثبات المستوى.25، 33 كما أُعيد بناء قياس ضغط الدم عبر شرايين الإصبع لتكون في شكل موجي شرياني يسمح بإجراء تحليل موجي للنبضات، ما يعرض تغيرات ديناميكا الدم المتقدمة (مثل حجم النفضة والنتاج القلبي وتقلب حجم النفضة) التي تفيد في تحديد سبب انخفاض ضغط الدم في أثناء الجراحة.25 ويمكن أن تكون كُفة الإصبع غير التدخلية خيارًا مناسبًا لمراقبة ضغط الدم المستمرة عند عدم الاحتياج إلى عينات دم شريانية خلال الجراحة.33
الأطباء يجب عليهم تقليل حدوث نوبات انخفاض ضغط الدم في أثناء الجراحة وحِدَّتها ومدتها
قد تسبب الإدارة غير المناسبة للسوائل ورافعات ضغط الدم نقص انسياب الدم في الأعضاء، ومن ثَم تعرض العضو النهائي للإصابة، ما يسلط الضوء على أهمية وجود إستراتيجيات مقصودة لتجنب وقوع هذه المشكلات.1، 3، 6، 7، 12، 32 وذكر Ariyarathna وآخرون وجود علاقة بين الاستخدام المرتفع لرافعات ضغط الدم وإصابة الكلى الحادة بعد الجراحة، وذلك في معزل عن انخفاض ضغط الدم في أثناء الجراحة.12 وأشارت دراسة أخرى إلى أن تنفيذ تقييد السوائل مع بروتوكولاتها للتعافي المحسّن بعد الجراحة (ERAS) كان مرتبطًا بازدياد انخفاض ضغط الدم بعد الجراحة بدرجة كبيرة.31 وفي هذه الدراسة، تعرض المرضى المصابون بانخفاض ضغط الدم بعد الجراحة أيضًا إلى انخفاض ضغط الدم في أثناء الجراحة بشكل كبير، وكان مجموع السوائل التي تلقوها أثناء الجراحة أقل. وفي دراسة حديثة استرجاعية متعددة المراكز دامت لخمس سنوات بين مؤسسات مجموعة النتائج في الفترة المحيطة بالجراحة متعددة المراكز (MPOG) لأكثر من 32000 مريض خضعوا لجراحة في البطن، لاحظ الباحثون ارتفاع معدلات إصابة الكلى الحادة، بغض النظر عن التراجع العام لمعدلات انخفاض ضغط الدم في أثناء الجراحة.6 بالإضافة إلى ذلك، لاحظوا انخفاضًا في إعطاء السوائل للمرضى في أثناء الجراحة، وارتفاعًا في استخدام رافعات ضغط الدم، وكان كلاهما مرتبطين بازدياد حدوث إصابة الكلى الحادة. عندما تزايد إعطاء المرضى البلورانيات بتركيز يتراوح من ملليمتر واحد إلى 10 ملليمترات لكل كيلوجرام في الجسم في كل ساعة (مل/كجم/ساعة)، لاحظ الباحثون انخفاضًا بنسبة 58% في خطورة إصابة الكلى الحادة. تدعم هذه النتائج المثيرة للعاطفة المفهومَ الفسيولوجي القائم على أن الاعتماد على رافعات ضغط الدم للحفاظ على مستوى ضغط الدم مع الحد من إعطاء السوائل للمرضى، قد يقلص التروية الدموية للأحشاء والكلى المعرضة للخطر بالفعل، إلى جانب احتمالية التسبب في ضرر علاجي المنشأ يحدث في شكل كسل الأمعاء (العلوص)، والغثيان والقيء بعد الجراحة، وعدوى موضع الجراحة، وإصابة الكلى الحادة.6، 7، 12، 36
يحدث انخفاض ضغط الدم في أثناء الجراحة بسبب عوامل متعددة، منها انخفاض قلوصية عضلة القلب، أو تمدد الأوعية الدموية، أو نقص حجم الدم، أو بطء القلب، أو انضغاط حجرات القلب خارجي المنشأ (مثل، الانصباب التأموري، أو استرواح الصدر) أو “نوع مختلط” يتم تفسيره من خلال تغيرات متعددة في ديناميكا الدم.8، 18وقد يكون من النافع استخدام الشاشات التي تعرض تغيرات ديناميكا الدم المتقدمة (مثل، حجم النفضة والنتاج القلبي وتقلب حجم النفضة) من أجل منع انخفاض ضغط الدم وتشخيصه ومعالجته.8 يمكن بعد ذلك توجيه التدخلات نحو السبب الأساسي لانخفاض ضغط الدم في أثناء الجراحة باستخدام إستراتيجية العلاج الموجَّه (GDT)، بدلاً من الاقتصار على تحسين رقم نوبة الضغط الشرياني الوسطي المعروض على شاشة العرض الفسيولوجية.
يمكن فهم مصطلح العلاج الموجَّه على أنه مصطلح شامل يصف إعطاء المريض -في الوقت المناسب- السوائل وأدوية التقلص العضلي ورافعات ضغط الدم باستخدام جهاز عرض ديناميكا الدم المتقدم. يتم توجيه التدخلات التي تُجرَى في أثناء الجراحة ضمن إستراتيجية العلاج الموجَّه نحو نقاط نهائية أو أهداف محددة لتعزيز وصول الأكسجين إلى الأنسجة ومنع نقص انسياب الدم في الأعضاء (الشكل 1).5، 17 كما يتم استخدام جهاز عرض ديناميكا الدم لتقييم استجابة المرضى لهذه التدخلات. كان العلاج بالسوائل الموجَّه (GDFT) النسخة الأولى والأشهر لمفهوم العلاج الموجَّه المعاصر. ويتم استخدام جهاز عرض ديناميكا الدم المتقدم لتحديد الاعتماد على طليعة التحميل والمساعدة على اتخاذ قرار للمعالجة باستخدام جرعة (جرعات) السوائل لتحسين وضع المريض على منحنى فرانك-ستارلنج، ثم تقييم الاستجابة للسوائل.7، 17 وكان بيان مؤتمر التوافق لمبادرة جودة الفترة المحيطة بالجراحة (POQI) لعام 2020 عن إدارة السوائل قد أكد أن تقييم الاستجابة للسوائل هو الأسلوب الأكثر أمانًا وفعاليةً لتوجيه العلاج بالسوائل.7 بالإضافة إلى ذلك، فإن تعزيز حجم النفضة باستخدام السوائل يحسن التروية الدموية للجهاز الهضمي ويقلل المضاعفات، ما يسلط الضوء على أهمية وجود قدر كاف من الدورة الدموية والتروية الدموية للأمعاء.36 وقام علاج ديناميكا الدم الموجَّه (GDHT) -وهو مكون آخر من مكونات العلاج الموجَّه- بتحسين الإستراتيجية الأصلية للعلاج بالسوائل الموجَّه من خلال دمج تحسين نوبة الضغط الشرياني الوسطي لتجنب انخفاض ضغط الدم في أثناء الجراحة عند تنفيذ البروتوكول.17 وترتبط إستراتيجيات العلاج الموجَّه التي تتضمن تحسين ديناميكا الدم بتراجع كبير في معدلات الاعتلال والوفاة.5، 11، 32 يعرض الشكل 1 المفهوم المعاصر للعلاج الموجَّه الذي يضم مكونات النسخة الأولى من العلاج بالسوائل الموجَّه، ثم بعد ذلك نسخة علاج ديناميكا الدم الموجَّه التي تجمع الصورة الكاملة للتروية الدموية.
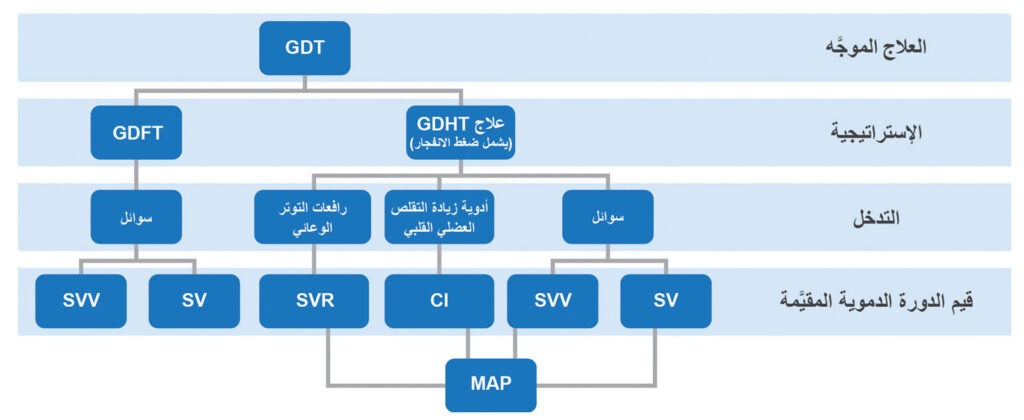
الشكل 1. تصور لمكونات إستراتيجية العلاج الموجَّه، التي نتجت عن اندماج مفاهيم إستراتيجيات علاج ديناميكا الدم الموجَّه والعلاج بالسوائل الموجَّه، إلى جانب قِيَم ديناميكا الدم التي توجه التدخلات الخاصة المستهدِفة.
GDT: العلاج الموجَّه، GDHT: علاج ديناميكا الدم الموجَّه، GDFT: العلاج بالسوائل الموجَّه، SV: حجم النفضة،
SVV: تقلب حجم النفضة، CI: المؤشر القلبي، SVR: المقاومة الوعائية الجهازية، MAP: الضغط الشرياني الوسطي
أظهرت كثير من الدراسات التي تستخدم رصد ديناميكا الدم المتقدمة عند تنفيذ بروتوكول العلاج الموجَّه الذي يهدف إلى تحديد العلاجات المناسبة المخصصة لسبب (أسباب) انخفاض ضغط الدم في أثناء الجراحة وتحسين ديناميكا الدم، تراجعًا كبيرًا في المضاعفات اللاحقة للجراحة.5، 11، 24، 32 وأظهرت دراسة واحدة أن بروتوكول علاج ديناميكا الدم الموجَّه قد قلل المضاعفات ومدة الإقامة (LOS) في المستشفى لدى المرضى الذين خضعوا لجراحات بخطورة منخفضة إلى متوسطة في التجربة البارزة “FEDORA”.5 كما تضمنت دراسة أخرى المرضى الذين تعرضوا لخطورة عالية لخضوعهم لجراحات كبرى، واستخدمت أيضًا بروتوكول علاج ديناميكا الدم الموجَّه. نتج من هذه التجربة تقليل خطر الخلل الوظيفي للأعضاء بعد الجراحة.32 وتمثلت إحدى نقاط القوة لهذه الدراسة اللاحقة في خوارزمية ديناميكا الدم الممنهجة المستخدَمة لتوجيه إعطاء السوائل للمرضى من أجل تحسين حجم النفضة، ومن ثَم الحفاظ على الحجم (السوائل والدم) داخل الأوعية الدموية وضغط التروية الدموية للأعضاء، وتوفير الحماية من نقص انسياب الدم. وفي دراسة أجريت على المرضى كبار السن الذين خضعوا لجراحات في العمود الفقري، أدى استخدم بروتوكول العلاج الموجَّه إلى تراجع معدلات انخفاض ضغط الدم في أثناء الجراحة، والغثيان والقيء اللاحقين للجراحة، والهذيان لدى مجموعة العلاج الموجَّه مقارنةً بالمجموعة الضابطة.11، بالإضافة إلى ذلك، فقد ذكرت الدراسات الأخرى التي استخدمت بروتوكول العلاج الموجَّه تراجعًا في معدلات انخفاض ضغط الدم في أثناء الجراحة، ما عزز استخدام البروتوكولات لتوجيه الرعاية التي تستهدف أسباب هذا الانخفاض.21، 23، 24 لذا فقد ثبت أن العلاج الموجَّه أفاد مجموعةً من المرضى، بما في ذلك المرضى الذين تعرضوا لخطورة منخفضة ومتوسطة وعالية.
انخفاض ضغط الدم في أثناء الجراحة مشكلة صحية عامة خطيرة
في مقال نُشِر عام 2021 عن الارتباط بين انخفاض ضغط الدم في أثناء الجراحة والنتائج السلبية، وُصف هذا الانخفاض بأنه “مشكلة صحية عامة خطيرة” مؤذية لأي فئة عمرية وفي أي وقت.1 وبالنظر إلى حجم الفئة المعرضة لخطر انخفاض ضغط الدم في أثناء الجراحة، قدم المؤلفون توصيةً ملحةً لإجراء بحث مستقبلي يركز على منع انخفاض ضغط الدم في أثناء الجراحة. تعتمد الإدارة التقليدية لديناميكا الدم على المعالجة التفاعلية لانخفاض ضغط الدم في أثناء الجراحة بعد حدوثه، وهذا الأمر متأخر للغاية لأن الانخفاض يكون قد سبب بالفعل ضررًا للأعضاء20 وفي مقال نُشر في جريدة APSF Newsletter عام 2021 أشار الدكتور Sessler إلى فوائد التنبؤ بانخفاض ضغط الدم في أثناء الجراحة باستخدام التطورات التقنية الحديثة التي تقوم على الذكاء الاصطناعي والتعلُّم الآلي.37 نُشرت كثير من الدراسات منذ ذلك الحين لإثبات استخدام التقنيات الجديدة للتنبؤ بدقة بانخفاض ضغط الدم في أثناء الجراحة وتقليله.8، 20-23، 26 إحدى هذه التقنيات المتاحة للتنبؤ باحتمالية اقتراب حدوث انخفاض ضغط الدم في أثناء الجراحة تستخدم -بالإضافة إلى السبب الأساسي له- معيارًا يُسمى مؤشر التنبؤ بانخفاض ضغط الدم (HPI). يقدم هذا المؤشر رقمًا بلا وحدات بمقياس يتراوح من 0 إلى 100، ويشير إلى احتمالية حدوث انخفاض ضغط الدم في أثناء الجراحة.38 ويؤدي استخدام المعلومات التي يقدمها جهاز العرض الخاص بالسبب الكامن وراء اقتراب حدوث الانخفاض إلى تمكين الطبيب من إجراء تدخل مناسب باستخدام العلاجات المستهدِفة، ومن ثَم تجنب الانخفاض. وفي مراجعة منهجية لتجارب عشوائية خاضعة للمراقبة كانت تعمل على تقييم قدرة مؤشر التنبؤ بانخفاض ضغط الدم على تقليل انخفاض ضغط الدم في أثناء الجراحة، ذكر الباحثون أن هذا المؤشر قادر على تقليل حدوث نوبات الانخفاض هذه ومدتها وحِدَّتها خلال الجراحات غير القلبية، لكنهم سلطوا الضوء على أهمية الالتزام الممنهج بالإدارة عند استخدام هذه التقنية.22 تدعم هذه النتائج الدور الذي يؤديه تقليل تباين الممارسات في تقليل حدوث انخفاض ضغط الدم في أثناء الجراحة.
يسعى اختصاصيو التخدير إلى تقديم رعاية تخديرية ممتازة لمرضاهم، لكنهم قد لا يكونون على دراية بالتداعيات الضارة المحتملة الناجمة عن إدارتهم لديناميكا الدم. ووفقًا لما شدد عليه Gregory وزملاؤه، فإن انخفاض ضغط الدم في أثناء الجراحة “مشكلة تتعلق بالسلامة العامة” يجب الحد منها.1 وقد يساعد نهج متدرج على تحقيق هذا الهدف. يسرد الشكل 2 الخطوات التالية التي يوصي بها مؤلفو هذا المقال الذي يضم التوصيات المتفق عليها المنشورة حديثًا وأفضل الممارسات التي تقدمها مؤسسة APSF.39

الشكل 2. الخطوات التالية التي يوصى بها لاختصاصيي التخدير. يضم الشكل التوصيات المتفق عليها المنشورة حديثًا وأفضل الممارسات التي تقدمها مؤسسة APSF للمساعدة على تحقيق الهدف المتمثل في الحد من انخفاض ضغط الدم في أثناء الجراحة وما يرتبط به من ضرر يُصيب المرضى.39
AKI: إصابة الكلى الحادة، IOH: انخفاض ضغط الدم في أثناء الجراحة.
يجب علينا أن نعترف بأن انخفاض ضغط الدم في أثناء الجراحة مشكلة منتشرة، وأن نزيد الوعي بين الزملاء من خلال التثقيف، ومراقبة نتائج ما بعد الجراحة وتتبعها، مثل النتائج المتعلقة بإصابة الكلى الحادة واعتلال عضلة القلب بعد الجراحات غير القلبية. وتتعين علينا المراقبة باستمرار من خلال تقنيات ديناميكا الدم المتقدمة عند اللزوم لتجنب عدم الكشف عن انخفاض ضغط الدم في أثناء الجراحة. كما يتعين علينا إدارة ديناميكا الدم بشكل مناسب من خلال موازنة الدورة الدموية لتصحيح المشكلة (أي، بروتوكول العلاج الموجَّه)، بدلاً من معالجة الرقم الظاهر على جهاز العرض باستخدام رافعات ضغط الدم. يُعَد انخفاض ضغط الدم في أثناء الجراحة خطرًا قابلاً للتعديل، وما علينا سوى عدم الاستمرار في إهماله.
Amy Yerdon، DNP، MNA، CRNA، CNE، CHSE، أستاذة مساعدة في جامعة ألاباما، بكلية التمريض ببرمنجهام، ومساعدة مدير برنامج ممرضات التخدير، برمنجهام، ألاباما.
D. Matthew Sherrer، MD، MBA، FASA، FAACD، أستاذ مساعد في جامعة ألاباما، في برمنجهام بقسم التخدير وطب الفترة المحيطة بالجراحة، برمنجهام، ألاباما.
Desiree Chappell، MSNA، CRNA، FAANA، نائبة مدير الجودة السريرية في عيادة NorthStar Anesthesia، لويزفيل، كنتاكي.
Amy Yerdon، DNP، MNA، CRNA، عضوة في مكتب المتحدثين لشركة Edwards Lifesciences. D. Matthew Sherrer، MD، MBA، FASA، FAACD، ليس لديه تضارب في المصالح. Desiree Chappell، MSNA، CRNA، FAANA، المحررة في منصة TopMedTalk والمذيعة الأولى والرئيسية بها، وعضوة في مكتب المتحدثين لشركتي Edwards Lifesciences وMedtronic، وعضوة في اللجنة الاستشارية لشركة Provation.
المراجع
- Gregory A, Stapelfeldt W, Khanna A, et al. Intraoperative hypotension is associated with adverse clinical outcomes after noncardiac surgery. Anesth Analg. 2021 ;132:1654–1665. PMID: 33177322.
- Salmasi V, Maheshwari K, Yang D, et al. Relationship between intraoperative hypotension, defined by either reduction from baseline or absolute thresholds, and acute kidney and myocardial injury after noncardiac surgery: a retrospective cohort analysis. Anesthesiology. 2017;126:47–65. PMID: 27792044.
- Wesselink E, Kappen T, Torn H, et al. Intraoperative hypotension and the risk of postoperative adverse outcomes: a systematic review. Br J Anaesth. 2018;121:706–721. PMID: 30236233.
- Stapelfeldt WH, Khanna AK, Shaw AD, et al. Association of perioperative hypotension with subsequent greater healthcare resource utilization. J Clin Anesth. 2021;75. PMID: 34536719.
- Calvo-Vecino JM, Ripollés-Melchor J, Mythen MG, et al. Effect of goal-directed haemodynamic therapy on postoperative complications in low–moderate risk surgical patients: a multicentre randomized controlled trial (FEDORA trial). Br J Anaesth. 2018;120:734–744.
- Chiu C, Fong N, Lazzaresch, D, et al. Fluids, vasopressors, and acute kidney injury after major abdominal surgery between 2015 and 2019: A multicentre retrospective analysis. Br J Anaesth. 2022;12:317–326. PMID: 29576114.
- Martin GS, Kaufman DA, Marik PE, et al. Perioperative Quality Initiative (POQI) consensus statement on fundamental concepts in perioperative fluid management: fluid responsiveness and venous capacitance. Perioper Med (Lond). 2020;9:1–12. PMID: 32337020.
- Ranucci M, Barile L, Ambrogi F, Pistuddi V. Surgical and Clinical Outcome Research (SCORE) Group. Discrimination and calibration properties of the hypotension probability indicator during cardiac and vascular surgery. Minerva Anestesiol. 2019;85:724–730. PMID: 30481996.
- Putowski Z, Czajka S, Krzych ŁJ. Association between intraoperative BP drop and clinically significant hypoperfusion in abdominal surgery: a cohort study. J Clin Med. 2021;10(21):5010. PMID: 34768530.
- Maheshwari K, Ahuja S, Khanna AK, et al. Association between perioperative hypotension and delirium in postoperative critically ill patients: a retrospective cohort analysis. Anesth Analg. 2020;130:636–643. PMID: 31725024.
- Zhang N, Liang M, Zhang D, et al. Effect of goal-directed fluid therapy on early cognitive function in elderly patients with spinal stenosis: a case-control study. Int J Surg. 2018;54:201–205. PMID: 29678619.
- Ariyarathna D, Bhonsle A, Nim J, et al. Intraoperative vasopressor use and early postoperative acute kidney injury in elderly patients undergoing elective noncardiac surgery. Ren Fail. 2022;44:648–659. PMID: 35403562.
- French WB, Shah PR, Fatani YI, et al. Mortality and costs associated with acute kidney injury following major elective, non-cardiac surgery. J Clin Anesth. 2022;82:110933. PMID: 35933842.
- Christensen AL, Jacobs E, Maheshwari K, et al. Development and evaluation of a risk-adjusted measure of intraoperative hypotension in patients having nonemergent, noncardiac surgery. Anesth Analg. 2021;133:445–454. PMID: 33264120.
- Maheshwari K, Khanna S, Bajracharya GR, et al. A randomized trial of continuous noninvasive BP monitoring during noncardiac surgery. Anesth Analg. 2018;127:424–431. PMID: 29916861.
- Park S, Lee HC, Jung CW, et al. Intraoperative arterial pressure variability and postoperative acute kidney injury. Clin J Am Soc Nephrol. 2020;15:35–46. PMID: 31888922.
- French WB, Scott M. Fluid and hemodynamics. Anesthesiol Clin. 2022;40:59–71. PMID: 35236583.
- Kouz K, Brockmann L, Timmermann LM, et al. Endotypes of intraoperative hypotension during major abdominal surgery: a retrospective machine learning analysis of an observational cohort study. Br J Anaesth. 2023;130:253–261. PMID: 36526483.
- Kouz K, Weidemann F, Naebian A, et al. Continuous finger-cuff versus intermittent oscillometric arterial pressure monitoring and hypotension during induction of anesthesia and noncardiac surgery: the DETECT Randomized Trial. Anesthesiology. 2023;139:298–308. PMID: 37265355.
- Frassanito L, Giuri PP, Vassalli F, et al. Hypotension Prediction Index with non-invasive continuous arterial pressure waveforms (ClearSight): clinical performance in gynaecologic oncologic surgery. J Clin Monit Comput. 2022;36:1325–1332. PMID: 34618291.
- Grundmann CD, Wischermann JM, Fassbender P, et al. Hemodynamic monitoring with Hypotension Prediction Index versus arterial waveform analysis alone and incidence of perioperative hypotension. Acta Anaesthesiol Scand. 2021;65:1404–1412. PMID: 34322869.
- Li W, Hu Z, Yuan Y, Liu J, Li K. Effect of hypotension prediction index in the prevention of intraoperative hypotension during noncardiac surgery: a systematic review. J Clin Anesth. 2022;83:110981. PMID: 36242978.
- Schneck E, Schulte D, Habig L, et al. Hypotension Prediction Index based protocolized haemodynamic management reduces the incidence and duration of intraoperative hypotension in primary total hip arthroplasty: a single centre feasibility randomised blinded prospective interventional trial. J Clin Monit Comput. 2020;34:1149–1158. PMID: 31784852.
- Wijnberge M, Geerts BF, Hol L, et al. Effect of a machine learning-derived early warning system for intraoperative hypotension vs standard care on depth and duration of intraoperative hypotension during elective noncardiac surgery: the HYPE randomized clinical trial. JAMA. 2020;323:1052–1060. PMID: 32065827.
- Wijnberge M, van der Ster B, Vlaar APJ, et al. The effect of intermittent versus continuous non-invasive BP monitoring on the detection of intraoperative hypotension, a sub-study. J Clin Med. 2022;11:4083. PMID: 35887844.
- Kouz K, Monge García MI, Cercutti E, et al. Intraoperative hypotension when using hypotension prediction index software during major noncardiac surgery: a European multicentre prospective observational registry (EU HYPROTECT). BJA Open. 2023;6:100140. PMID: 37588176.
- Shah N, Mentz G, Kheterpal S. The incidence of intraoperative hypotension in moderate to high risk patients undergoing non-cardiac surgery: a retrospective multicenter observational analysis. J Clin Anesth. 2020;66:1–12. PMID: 32663738.
- Provation. ePreop 31: Intraoperative hypotension (IOH) among non-emergent noncardiac surgical cases. 2020. https://www.provationmedical.com/wp-content/uploads/2022/08/ePreop-Provation_IOH_Specifications.pdf . Accessed March 2024.
- U.S. Centers for Medicare & Medicaid Services (CMS). Traditional MIPS overview. CMS Quality Payment Program. https://qpp.cms.gov/mips/traditional-mips. Accessed January 3, 3024.
- Saasouh W, Christensen AL, Xing F, et al. Incidence of intraoperative hypotension during non-cardiac surgery in community anesthesia practice: a retrospective observational analysis. Perioper Med (Lond). 2023;12:29. Published 2023 Jun 24. PMID: 37355641.
- Anolik RA, Sharif-Askary B, Hompe E, et al. Occurrence of symptomatic hypotension in patients undergoing breast free flaps: is enhanced recovery after surgery to blame? Plast Reconstr Surg. 2020;145:606–616. PMID: 32097291.
- Futier E, Lefrant JY, Guinot PG, et al. Effect of individualized vs standard BP management strategies on postoperative organ dysfunction among high-risk patients undergoing major surgery. JAMA. 2017;318:1346. PMID: 28973220.
- Meidert AS, Nold JS, Hornung R, et al. The impact of continuous non-invasive arterial BP monitoring on BP stability during general anaesthesia in orthopaedic patients: a randomised trial. Eur J Anaesthesiol. 2017;34:716–722. PMID: 28922340.
- Klose P, Lorenzen U, Berndt R, et al. Continuous noninvasive monitoring of arterial pressure using the vascular unloading technique in comparison to the invasive gold standard in elderly comorbid patients: a prospective observational study. Health Sci Rep. 2020;3:e204. PMID: 33204849.
- Maheshwari K, Buddi S, Jian Z, et al. Performance of the Hypotension Prediction Index with non-invasive arterial pressure waveforms in non-cardiac surgical patients. J Clin Monit Comput. 2021;35:71–78. PMID: 31989416.
- Davies SJ, Mythen M. Hemodynamic and intestinal microcirculatory changes in a phenylephrine corrected porcine model of hemorrhage. Anesth Analg. 2021;133:1060–1069. PMID: 33755645.
- Sessler D. Perioperative hypotension. APSF Newsletter. 2021;36:89–94. https://www.apsf.org/article/perioperative-hypotension/ . Accessed March 2024.
- Edwards Lifesciences. Acumen IQ sensor: minimally-invasive predictive decision support. https://www.edwards.com/healthcare-professionals/products-services/predictive-monitoring/acumen-iq-sensor. Accessed March 27, 2023.
- Scott MJ, and the APSF Hemodynamic Instability Writing Group. Perioperative patients with hemodynamic instability: consensus recommendations of the Anesthesia Patient Safety Foundation. Anesth Analg. 2024;138:713–724. PMID: 38153876.