过去十年,钠-葡萄糖协同转运蛋白-2 抑制剂 (Sodium-Glucose Cotransporter-2 Inhibitors, SGLT2i) 已成为管理 2 型糖尿病 (Type 2 Diabetes Mellitus, T2DM) 的优秀治疗药物。1几项随机对照试验(EMPEROR 和 CANVAS)进一步证实,SGLT2i 在心力衰竭和慢性肾病中具有额外的益处,增加了其在围手术期的使用率。2-4然而,人们对血糖正常的糖尿病酮症酸中毒的关注度日益提升,这是一种与 SGLT2i 使用相关的罕见但却危及生命的副作用。1SGLT2i 会抑制近曲小管中的葡萄糖重吸收,导致糖尿和血清葡萄糖水平降低,而不升高胰岛素水平。此外,这可能会刺激胰高血糖素的产生,导致脂肪分解、酮酸生成,极少数情况下还会引起阴离子间隙代谢性酸中毒。5由于一些围手术期因素(例如,禁食状态、应激激素增加)可能加剧这种风险,麻醉医师必须仔细考虑围手术期 SGLT2i 相关酮症酸中毒的风险。
回顾现有建议和挑战
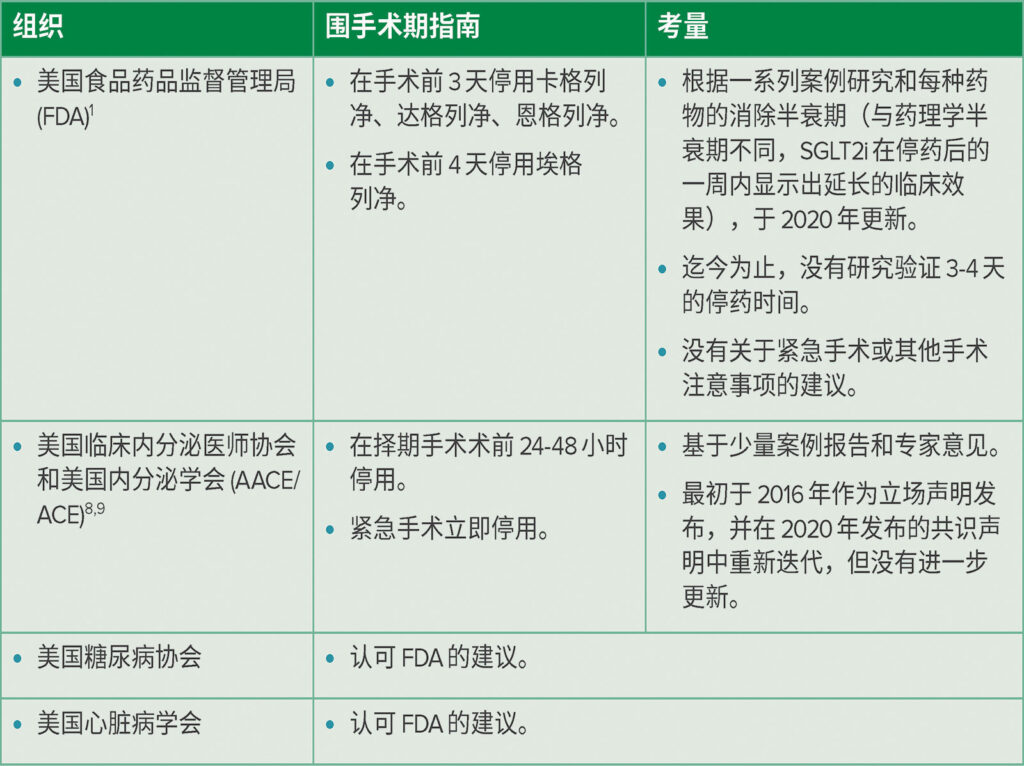
目前,对于围手术期 SGLT2i 的管理尚无共识,许多已发表的建议都已过时或基于有限数据(表 1)。2020 年,Anesthesiology 中的一篇文章建议为门诊手术继续使用 SGLT2i,但在手术当天早晨停药。6然而,这些建议根据专家意见推断得出。此外,在美国食品药品监督管理局 (FDA) 更新其在所有择期手术前至少 3-4 天停用 SGLT2i 的建议之前,这些建议已经发表。FDA 的现行建议似乎也基于有限的病例报告和 SGLT2i 的消除半衰期。12023 年,通过审查 99 例 SGLT2i 相关糖尿病酮症酸中毒的报告病例评估了 FDA 建议的有效性;在停用 SGLT2i 超过 3 天的患者中未发现任何病例。7尽管这是迄今为止关于该主题规模最大的系统综述,但只有 58.6% 的受检病例在术前停用 SGLT2i,这导致研究效力进一步不足,并且没有一例受检病例在术前停用 SGLT2i 超过 2 天。尽管缺乏有效性,FDA 的建议仍被多个组织采纳。其他个别机构发布了自己的建议,但这些建议仍基于有限的案例报告,未就 SGLT2i 的停药时间达成共识。8-10
表 1:关于围手术期 SGLT2i 使用值得注意的现行指南汇总。
目前围手术期 SGLT2i 管理证据的缺乏由几个因素导致。最令人担忧的因素是,由于 SGLT2i 的非典型表现,与 SGLT2i 相关血糖正常的糖尿病酮症酸中毒报告不足,这为了解其患病率和对患者围手术期结局的影响带来了挑战。11事实上,在围手术期外,评估 82 项随机对照试验的两项大型荟萃分析表明,与其他降糖药物相比,SGLT2i 并不会导致糖尿病酮症酸中毒风险显著升高。12,13美国临床内分泌学家协会和美国内分泌学会的立场声明也表明,与 SGLT2i 相关的糖尿病酮症酸中毒的风险并不高于普通糖尿病人群中的较低水平。8然而,无论是荟萃分析还是立场声明,都没有对血糖正常的糖尿病酮症酸中毒的风险做出具体评论,该状况具有不同的临床表现、诊断标准和发生率。问题依然存在:在围手术期,与其他降糖药物相比,为什么 SGLT2i 给药会成为血糖正常的糖尿病酮症酸中毒的特别风险因素?是否有其他围手术期因素影响与 SGLT2i 相关血糖正常的糖尿病酮症酸中毒风险?多个来源反复指出,这些关键问题仍未得到解答,阻碍了围手术期 SGLT2i 循证指南的制定。
围手术期 SGLT2I 使用的最新进展
基于对当前文献的最新综述,获得了新的发现,其中阐明了围手术期与 SGLT2i 相关的糖尿病酮症酸中毒的患病率和影响。2022 年,第一项也是规模最大的基于人群的研究发表,该研究考察了与 SGLT2i 相关的术后糖尿病酮症酸中毒的发病率。14研究发现,术后 30 天内,SGLT2i 使用者糖尿病酮症酸中毒的发病率是非使用者的 6 倍,这一比例远高于此前的预期。在术后出现糖尿病酮症酸中毒的 SGLT2i 使用者中,并发症(例如,需要机械通气、感染、住院时间延长)发生率增加,且总体死亡率增加。该研究首次将 SGLT2i 作为术后糖尿病酮症酸中毒的独立风险因素。
然而,这项人群研究并没有统一的糖尿病酮症酸中毒诊断标准,也没有明确指出其中是否有患者在发病时血糖水平正常。这一点令人担忧,因为 SGLT2i 在停用后可导致长达 9-10 天的持续性糖尿和酮症酸中毒,这可能会干扰诊断。15事实上,2023 年的一项单机构回顾性分析显示,在 1.5 天的平均术前停药时间之后,所有使用 SGLT2i 的患者均出现一定程度的酮症酸中毒,平均阴离子间隙从术前的 12.6 mmol/L 增至术后的 13.4 mmol/L。16这些发现表明,诊断具有临床意义的酮症酸中毒是一个复杂的临床过程,不仅要考虑相关的实验室检查值,还要结合临床症状和发病情况。如果没有明确的诊断标准来区分酮症酸中毒的类型,可能无法了解与 SGLT2i 相关血糖正常的糖尿病酮症酸中毒的真实发生率及影响,这将继续阻碍围手术期循证 SGLT2i 指南的制定。
实践注意事项和建议
在评估与 SGLT2i 相关的糖尿病酮症酸中毒的风险时,应考虑以下围手术期因素(表 2)。近期有研究报告称,晚期 T2DM (HgbA1c > 8%) 会使风险增加 3.1 倍。14还有研究表明,急诊手术(鉴于其固有的应激性和紧急性,此前视为一个风险因素)会使风险增加 24.5 倍。14减重手术长期以来一直被认为是风险因素,因为围手术期与 SGLT2i 相关血糖正常的糖尿病酮症酸中毒最初见于接受减重手术的患者,认为其是由术后饮食变化以及并发症所致。7,11基于这一担忧,可以考虑将术后适当的营养摄入(用于克服术后分解代谢状态)作为何时恢复使用 SGLT2i 的一项指标。在制定 SGLT2i 患者管理指南时,应考虑这些复杂因素。例如,宾夕法尼亚大学最近发布了一项全面的单中心指南,纳入了预期手术时长、麻醉类型、术前 HgbA1c 和血糖、基础代谢指标以及患者的基础合并症等多种因素,以更好地确定哪些患者可能是围手术期与 SGLT2i 相关的正常血糖下糖尿病的高危人群。17虽然该指南仍然支持 FDA 关于术前停用 SGLT2i 的建议,且其优化方案尚需更多证据支持,但这是首个公开发表的、旨在为麻醉医护人员制定临床路径的探索,用以指导麻醉医师管理 SGLT2i 患者出现血糖正常的糖尿病酮症酸中毒的高危病例。
表 2:可能增加围手术期与 SGLT2i 相关血糖正常的糖尿病酮症酸中毒风险的因素。
| 基础合并症 | |
| 性别为女性 | 根据病例审查提出建议。7 |
| 晚期或控制不佳的T2DM | 此前建议作为一项独立因素。7,19 近期研究报告称,HgbA1c > 8% 会导致风险增加 3.1 倍。14 |
| 肝病 | 因肝功能在葡萄糖代谢中至关重要而提出建议。19 |
| 合并使用胰岛素 | 近期研究报告称,该因素会使风险增加 2.8 倍。14 |
| 肥胖 | 可能由酮症所致。7 |
| 手术类型 | |
| 紧急手术 | 此前建议作为一项独立因素,与高达 25% 的 SGLT2 相关性 DKA 有关。7,16 近期研究报告称,该因素会使风险增加 24.5 倍。14 |
| 减重手术 | 由于术后营养管理,多项系统综述支持将其作为一项突出因素。7,11 |
| 心脏手术 | 根据多份病例报告提出建议。16 |
| 其他围手术期考虑因素 | |
| 术前和术后低血容量 | 因其可能掩盖常见高血糖症引起的 多尿而提出建议。11 |
| 术后营养 | 现行指南、综述和荟萃分析显示,营养不足可能使术后分解代谢状态恶化,并加重代谢性并发症。19 |
| 感染/败血症 | 因其可能损害适当的血糖控制并导致生理应激而提出建议。7,11 |
| 糖皮质激素的使用 | 因其可能促进高血糖症和胰岛素抵抗而提出建议。11 |
| T2DM:2 型糖尿病;DKA:糖尿病酮症酸中毒 | |
最后,需要强调的是,对于某些患者,在围手术期停用 SGLT2i 可能带来更大的危害。EMPEROR 试验证明了恩格列净可提供保护心脏的益处,在该试验结束时,前瞻性退出治疗的患者在停药后 30 天内出现心血管死亡和因心力衰竭住院的风险升高,回到了治疗前的基线水平。18鉴于 SGLT2i 的心脏保护益处迅速消失,一些人主张对酮症酸中毒进行早期检测和治疗(例如,术中实验室监测酸中毒和使用胰岛素输注),而非让心力衰竭患者在围手术期停用 SGLT2i。19,20在没有 T2DM 的情况下,因心肾适应症使用 SGLT2i 的患者中从未出现过血糖正常的糖尿病酮症酸中毒的病例,因此应继续对这部分人群使用 SGLT2i。17
本文为使用 SGLT2i 的患者提出了一种围手术期算法(图 1)。鉴于现有文献中缺乏相关证据,此算法可能不一定适用于所有情况。然而,此算法强调了现有数据支持的最重要的围手术期考虑因素,如急诊手术和其他导致糖尿病酮症酸中毒的混杂风险因素。7,11,14,16,19对于急诊或紧急手术,建议在围手术期密切监测酸中毒,并及早启用胰岛素输注,同时继续进行手术,因为延迟手术的风险可能大于糖尿病酮症酸中毒的风险。虽然缺乏相关数据,但 FDA 和其他机构的现行指南建议所有计划手术停用 SGLT2i,包括预计术后能迅速恢复到术前状态的门诊手术。1,8,9因此,对于择期手术,如果患者属于高危人群,建议重新安排手术,但如果患者风险较低,则建议评估其他的患者和手术因素。17对于因心力衰竭或心肾保护而使用 SGLT2i 的非糖尿病患者,此算法并不适用;现有数据表明,这些患者应继续使用 SGLT2i,其出现糖尿病酮症酸中毒的风险较低。然而,根据其他混杂风险因素,这些患者也可能需要在围手术期密切监测酸中毒。
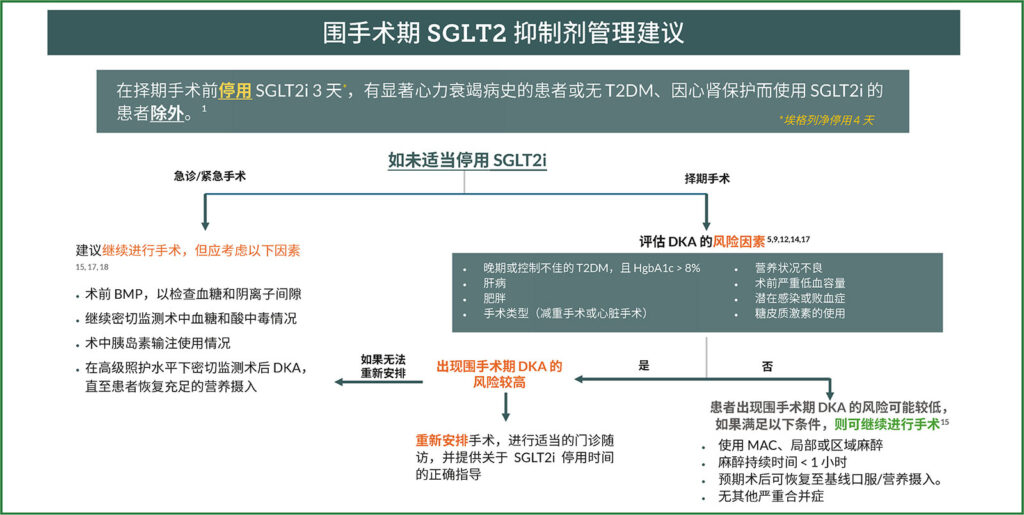
图 1:SGLT2i 的围手术期管理建议。治疗途径受到手术紧急性和其他可能增加围手术期糖尿病酮症酸中毒风险的重要患者或手术因素的影响。该算法不适用于因心力衰竭或心肾保护而使用 SGLT2i 的非糖尿病患者,因为数据表明这些患者应该继续使用 SGLT2i。请注意,SGLT2i 的围手术期管理没有一级证据。SGLT2i:钠-葡萄糖协同转运蛋白-2 抑制剂;BMP:基础代谢指标;T2DM:2 型糖尿病;DKA:糖尿病酮症酸中毒;MAC:监护下镇静全麻。
综上所述,认为 SGLT2i 会增加围手术期出现糖尿病酮症酸中毒和其他疾病的风险。然而,对于 SGLT2i 的最佳术前停药时间以及在不满足停药时间要求的情况下应如何处理病例,仍然存在争议。后者对于麻醉医师尤为重要,因为许多患者目前仍未遵循通用停药时间。虽然需要进一步研究,但鼓励临床医生考虑目前报告的风险因素,以及其他的患者和手术因素,在考虑取消病例和加强术后监测等方面,对使用 SGLT2i 的患者进行风险分层和个体化管理。
Soyun M. Hwang 是梅奥诊所(明尼苏达州罗切斯特市)的麻醉学助理教授。
Arney S. Abcejo 是梅奥诊所(明尼苏达州罗切斯特市)的麻醉学副教授。
Adam K. Jacob 是梅奥诊所(明尼苏达州罗切斯特市)的麻醉学教授。
Jesse M. Raiten 是宾夕法尼亚大学 Perelman 医学院(宾夕法尼亚州费城)麻醉与重症监护医学系的教授。
Manpreet S. Mundi 是梅奥诊所(明尼苏达州罗切斯特市)内分泌、糖尿病、代谢和营养科的医学教授。
作者没有利益冲突。
参考文献
- FDA Drug Safety Communication.FDA revises labels of SGLT2 inhibitors for diabetes to include warnings about too much acid in the blood and serious urinary tract infections.Updated March 16, 2022.Available at: https://www.fda.gov/drugs/drug-safety-and-availability/fda-revises-labels-sglt2-inhibitors-diabetes-include-warnings-about-too-much-acid-blood-and-serious.Accessed August 5, 2024.
- Peacock SC, Lovshin JA.Sodium-glucose cotransporter-2 inhibitors in the perioperative setting.Can J Anesth.2018;65:143–147.PMID:29159514.
- Anker SD, Butler J, Filippatos G, et al. Empagliflozin in heart failure with a preserved ejection fraction.New Engl J Med.2021;385:1451–1461.PMID:34449189.
- Neal B, Perkovic V, Mahaffey KW, et al. Canagliflozin and cardiovascular and renal events in type 2 diabetes.New Engl J Med.2017;377:644–657.PMID:28605608.
- Kumar S, Bhavnani SP, Goyal P, et al. Preoperative cessation of SGLT2i.American College of Cardiology Expert Analysis.Published October 7, 2022.Available at: https://www.acc.org/Latest-in-Cardiology/Articles/2022/10/07/17/21/Preoperative-Cessation-of-SGLT2i.Accessed August 5, 2024.
- Preiser JC, Provenzano B, Mongkolpun W, et al. Perioperative management of oral glucose-lowering drugs in the patient with type 2 diabetes.Anesthesiology.2020;133:430–438.PMID:32667156.
- Seki H, Ideno S, Shiga T, et al. Sodium-glucose cotransporter 2 inhibitor-associated perioperative ketoacidosis: a systematic review of case reports.J Anesth.2023; 37:465–473.PMID:36849747.
- Handelsman Y, Bloomgarden ZT, DeFronzo RA, et al. American Association of Clinical Endocrinologists and American College of Endocrinology position statement on the association of SGLT-2 inhibitors and diabetic ketoacidosis.Endocr Pract.2016;22:753–762.PMID:27082665.
- Garber AJ, Handelsman Y, Grunberger G, et al. Consensus statement by the American Association of Clinical Endocrinologists and American College of Endocrinology on the comprehensive type 2 diabetes management algorithm—2020 executive summary.Endocr Pract.2020;26:107–129.PMID:32022600.
- Grant B, Chowdhury TS.New guidance on the periperative management of diabetes.Clin Med.2022; 22:41–44.PMID:34921055.
- Thiruvenkatarajan V, Meyer EJ, Nanajappa N, et al. Perioperative diabetic ketoacidosis associated with sodium-glucose co-transporter-2 inhibitors: a systematic review.Br J Anesth.2019; 123:27–36.PMID:31060732.
- Tang H, Li D, Wang T, et al. Effect of sodium-glucose cotransporter 2 inhibtors on diabetic ketoacidosis among patients with type 2 diabetes: a meta-analysis of randomized controlled trials.Diabetes Care.2016;39:e123–124.PMID:27311492.
- Monami M, Nreu B, Zannoni S, et al. Effects of SGLT-2 inhibitors on diabetic ketoacidosis: a meta-analysis of randomized controlled trials.Diabetes Res Clin Pr.2017;130:53–60.PMID:28570924.
- Lui DTW, Wu T, Au ICH et al. A population-based study of SGLT2 inhibitor-associated postoperative diabetic ketoacidosis in patients with type 2 diabetes.Drug Saf.2023;46:53–64.PMID:36289137.
- Pujara S, Ioachimescu A. Prolonged ketosis in a patient with euglycemic diabetic ketoacidosis secondary to dapagliflozin.J Investig Med High Impact Case Rep. 2017;5:2324709617710040.PMID:28589154.
- Steinhorn B, Wiener-Kronish J. Dose-dependent relationship between SGLT2 inhibitor hold time and risk for postoperative anion gap acidosis: a single-centre retrospective analysis.Br J Anesth.2023;131:682–686.PMID:37541949.
- Raiten JM, Morlok A, D’Ambrosia S, et al. Perioperative management of patients receiving sodium-glucose cotransporter 2 inhibitors: development of a clinical guideline at a large academic center.J Cardio Vasc An.2024;38:57–66.PMID:37932195.
- Packer M, Butler J, Zeller C, et al. Blinded withdrawal of long-term randomized treatment with empagliflozin or placebo in patients with heart failure.Circulation.2023;148:1011–1022.PMID:37621153.
- Oosterom-Eijmael MJP, Hermanides J, van Raalte DH, Hulst AH.Risk of perioperative discontinuation of SGLT2 inhibitors.Br J Anesth.2024;133:239–240.PMID:38834489.
- Mehta PB, Robinson A, Burkhardt D, et al. Inpatient perioperative euglycemic diabetic ketoacidosis due to sodium-glucose cotransporter-2 inhibitors – lessons from a case series and strategies to decrease incidence.Endocr Pract.2022;28:884-888.PMID:35753675.


 Issue PDF
Issue PDF