国際疼痛学会(International Association for the Study of Pain, IASP)は、疼痛について、実際のあるいは潜在的な組織損傷に伴う、あるいはそのような損傷の際の言葉として表現される、「不快な感覚および情動体験」と定義している。1 疼痛管理は主要な社会問題であり続けているが、米国では1日当たり約116人がオピオイドの過剰摂取により死亡している。2 オピオイド乱用が医療の過程で処方されるオピオイドで始まることが懸念されているため、オピオイド処方を減らしていくために世界中で急性疼痛・慢性疼痛の管理で多角的鎮痛を採用するようになってきている。2 この記事では、多角的鎮痛法を行う根拠について説明し、術後鎮痛における多角的鎮痛法の一環として使用できるオピオイド以外の薬剤について示す。この記事に記載されている薬は、全身麻酔、局所麻酔そして神経幹麻酔において付随的に使用できることは注目に値する。
オピオイド中心のこれまでの鎮痛法から離れ、非ステロイド性消炎鎮痛薬、アセトアミノフェン、ガバペンチノイド、NMDAアンタゴニスト、アルファ-2-アゴニスト、およびナトリウムおよびカルシウムチャネル遮断薬をより重視するようになってきている。ここに挙げた薬剤を使用する多角的鎮痛法は、少なくとも2つの望ましい効果を有する。第一に、多角的鎮痛法は、オピオイドの使用および付随する副作用(例として、せん妄や呼吸抑制)、耐性および流用を減少させる可能性がある。3-5 第二に、多角的鎮痛法がより効果的な疼痛制御戦略である可能性があり、それによって肺炎、深部静脈血栓症、術後認知機能障害などの不十分な疼痛管理に関連する合併症を減少させるかもしれないことである。3-5
疼痛コントロールの不良により、術後のリハビリが妨げられ、患者の健康関連の生活の質が低下し、重大な個人的負担が生じ、国にとっては医療費増大につながる。6,7 さらに、術後急性期の鎮痛が不十分であると、慢性疼痛を誘発するだけでなく、重大な術後認知機能障害につながることも示唆されている。8 しかし疼痛管理においてオピオイドを控える多角的鎮痛法は重要ではあるが、万能薬とはいえない。手技に対する不安が術後転帰の悪化や慢性疼痛の発症の原因となる場合があるため、薬理学的な侵害受容調節は行動変容と組み合わせると最も効果的である。9
以下の薬物を、周術期に使用することで、多角的鎮痛法を最適化し、周術期のオピオイド使用を減少させることができる(表1)。
表1:多角的鎮痛法で頻用される非オピオイド性の薬物
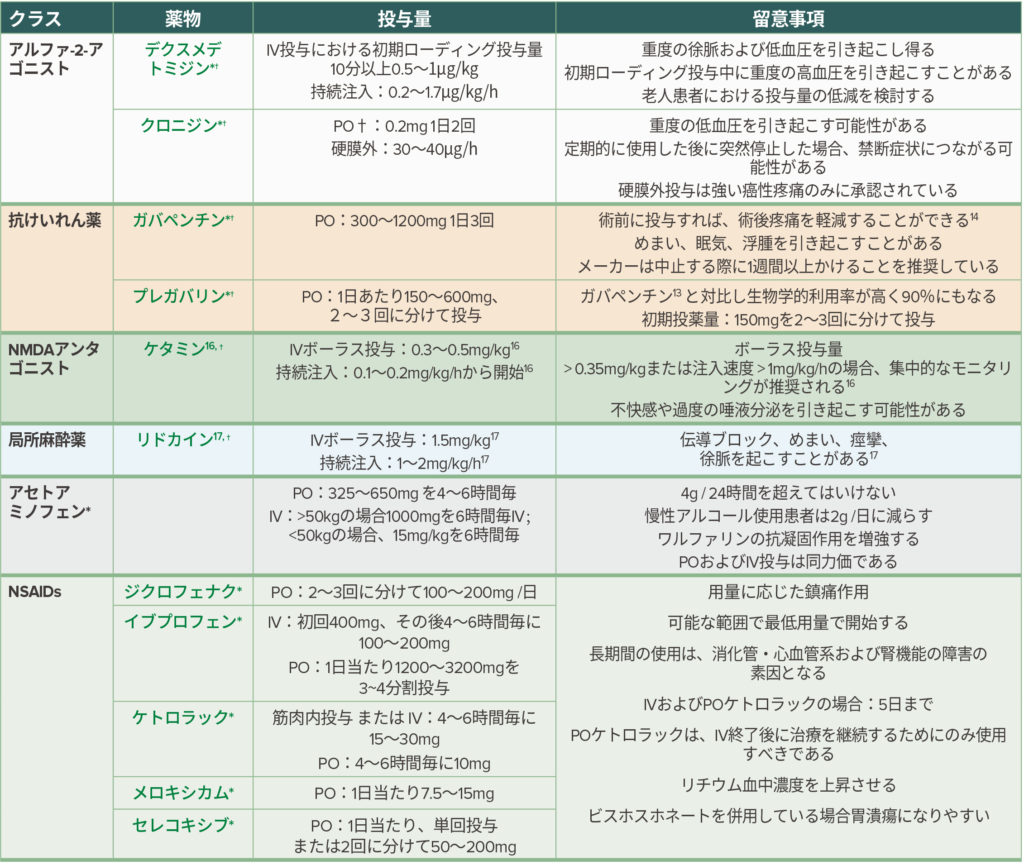
*投与量および重要な考慮事項は、米国食品医薬品局(FDA)の「Drugs@FDA」データベース(https://www.accessdata.fda.gov/scripts/cder/daf/, Accessed 8/15/2018)から得られた製造元の処方情報より。各薬物の処方情報は、以下の日付の時点で最新です。デクスメデトミジン- 2015年7月; クロニジン(IV)- 2010年5月; クロニジン(PO)- 2011年10月; ガバペンチン – 2009年4月; プレガバリン – 2011年6月; ケタミン – 2017年4月; リドカイン – 2010年2月; アセトアミノフェン – 2015年10月; ジクロフェナク – 2011年2月; イブプロフェン(IV)- 2015年11月; イブプロフェン(PO)- 2007年1月; ケトロラック(筋肉内投与 / IV)- 2011年11月; ケトロラク(PO)- 2013年2月; メロキシカム-2012年3月; セレコキシブ – 2008年12月。†周術期の鎮痛への使用が「適応外」であることを示しています。これは、使用が許容されるが製造元の処方情報には適応としての記載がないことを意味します。IV:経静脈; NMDA:N-メチル-D-アスパラギン酸; PO:経口投与(ラテン語:per os)
アルファ-2-アゴニスト:今日の臨床現場で使用されている2つの一般的なアルファ-2-アゴニストは、クロニジンとデクスメデトミジンである。10 これらの薬剤の鎮痛の主なメカニズムは、中枢神経系と脊髄のアルファ-2-アドレナリン受容体の直接刺激である。10 アルファ-2-アゴニストは、細胞レベルで環状アデノシン一リン酸を阻害し、カリウム流出およびカルシウム流入を減少させ、アドレナリン作動性ニューロンの過分極状態を引き起こす。11 過分極が生じると、催眠と鎮静のメカニズムであると推定されるノルエピネフリン放出減少が生じる。11 またアルファ-2受容体の直接刺激は侵害受容ニューロンの発火を阻害し、それによって疼痛に対する反応に関与する興奮性ニューロペプチドとして重要なサブスタンスPの放出を減少させる。11 デクスメデトミジンは、アルファ-2受容体においてクロニジンよりもはるかに高い親和性(約8:1)を持っている。10 両者は、オピオイド使用、術後悪心/嘔吐、不安、術後のシバリング、術中のストレス反応をそれぞれ減少させると報告されている。12 アルファ-2-アゴニストの最も一般的な副作用は低血圧および徐脈である。10,12
抗けいれん薬:ガバペンチンおよびプレガバリンは、周術期の鎮痛薬として一般的に使用される抗けいれん薬である。両薬剤は電位依存性カルシウムチャネルに結合し、興奮性神経伝達物質の放出を抑制することにより抗侵害作用を促進する。13 これらの薬物は、当初は慢性の神経障害性疼痛の治療に使用されたが、急性痛の予防およびオピオイド消費を減少させる可能性がある。最近の報告で慢性術後痛(Chronic Postsurgical Pain, CPSP)を減らす可能性が示唆されてはいるが、さらなる臨床試験での追試が必要であろう。14,15 ガバペンチンの一般的な副作用には、鎮静作用の増強、四肢末梢の浮腫および体重増加が挙げられる。
ケタミン:ケタミンは、催眠作用、鎮痛作用、および健忘作用を有する非バルビツレート性の解離性麻酔薬である。臨床的には、神経障害性疼痛、急性疼痛症候群および慢性疼痛症候群の治療のために、麻酔で使用する用量以下で使用されている。16 ケタミンによる鎮痛は、N-メチル-D-アスパラギン酸(NMDA) – 依存性カルシウムチャネルの阻害を介して調節される。NMDA受容体は、ニューロンの興奮性の慢性的な変化やアロディニアおよび痛覚過敏の進行に重要である。ケタミンは、NMDA受容体活性の低下を介して抗痛覚過敏作用を引き起こす可能性がある。17 ケタミンの副作用としては、交感神経活動の増加、頭蓋内圧の上昇、唾液分泌の増加、眼振および幻覚が挙げられる。したがって、冠動脈疾患、頭蓋内病変、および精神疾患の患者にケタミンを使用する場合は注意が必要である。
局所麻酔薬:局所麻酔薬は、皮下、静脈内に投与することができ、末梢神経ブロックおよび神経幹麻酔で利用することができるという点で、様々な手技において有用であるといえる。結腸直腸手術における静脈内リドカインの有効性が複数の研究によって評価されている。いくつかの研究で消化管運動の改善および在院日数の短縮という利点を示されたが、総合的にはまだ一貫した結果は得られていない。18-20 リドカインの作用機序はナトリウムチャネルの阻害である。しかしながら、全身投与での鎮痛における作用機序は、依然として完全には明らかになっていない。19 最近のコクランレビューでは、様々な患者集団において、リドカインの全身投与による術後疼痛改善に関するエビデンスが不十分で確定的なことは言えないことが示された。しかしながら、投与量や投与方法に不均一性があった。20 将来的には、投与プロトコルを施設間で統一した研究によって結果が明らかになることが期待される。現時点で効果は明らかではないが、静脈内リドカインは、鎮痛作用、抗痛覚過敏作用および抗炎症作用を有しており、術後疼痛管理のための別の潜在的選択肢となりうる。19
アセトアミノフェンおよび非ステロイド性消炎鎮痛薬:周術期にアセトアミノフェンと非ステロイド性抗炎症薬(nonsteroidal anti-inflammatory drugs; NSAIDs)を使用することで、周術期のオピオイドの使用と疼痛を減らすことができる。17,21 アセトアミノフェンとNSAIDsは経口および静脈内投与が可能である。これらは経口よりも静脈内投与で、作用の発現がわずかに速くなることがわかっている。17 NSAIDsには、胃粘膜刺激、胃出血、血小板機能不全、心血管疾患のリスク上昇、腎機能の悪化などの副作用が数多くある。21 したがって、患者に適した薬の選択には注意を要する。アセトアミノフェンの主要な副作用は潜在的な肝毒性であり、肝機能障害の既往がある患者には注意が必要である。
結語
上に示したオピオイドを控える多角的鎮痛薬の選択肢は、周術期の最適な疼痛管理にとって不可欠である。それにもかかわらず、特に局所麻酔、神経幹麻酔または局所浸潤麻酔が困難な場合においては、オピオイドは急性期の術後疼痛管理において重要な役割を未だに果たしている。この記事は、臨床家が特に手術後に鎮痛薬としてオピオイドを使用することを妨げることを意図したものではなく、オピオイド関連の副作用を軽減し、周術期の鎮痛をよりよいものとし、認知機能障害の発生率を低下させる戦略を提供するのが目的である。麻酔の専門家として、我々は患者の周術期の疼痛管理においてより積極的な役割を果たすべきである。これにより、不十分な鎮痛や偶発的なオピオイドの過剰投与による悪影響を減らせるだろう。
Dr. Veena GraffとDr. Taras Groshは、ペンシルベニア州フィラデルフィアのペンシルベニア大学病院で、急性期および慢性疼痛の管理と区域麻酔を専門とする助教授です。
両著者は、この記事に関し利益相反はないことを開示しています。
ここに提供される情報は、安全関連の教育目的のみに使用され、医学的または法的助言を構成するものではありません。個人または団体の回答はコメントのみであり、教育や討論の目的で提供されるものではなく、APSFの声明や意見でもありません。特定の医学的または法的助言を提供する、または掲載された照会に応じて特定の見解や勧告を推奨することは、APSFの意図ではありません。いかなる場合でも、APSFは、そのような情報の信頼によって引き起こされた、またはそれに関連して生じた損害または損失について、直接的または間接的に責任を負いません。
参考文献
- IASP Pain Terminology. International Association for the Study of Pain Committee on Taxonomy. Washington DC, IASP, 2014. Available at: http://www.iasppain.org/Taxonomy#Pain.
- 2016 National Survey on Drug Use and Health, Mortality in the United States, 2016 NCHS Data Brief No. 293, December 2017, CEA Report: The underestimated cost of the opioid crisis, 2017.
- Apfelbaum J, Chen C, Mehta S, Gan T. Postoperative pain experience: results from a national survey suggest postoperative pain continues to be undermanaged. Anesth Analg 2003;97:534–40.
- Clegg A, Young JB. Which medications to avoid in people at risk of delirium: a systematic review. Age Ageing 2011;40:23–29.
- Swart L, van der Zanden V, Spies P, et al. The comparative risk of delirium with different opioids: a systematic review. Drugs Aging 2017;34:437-443.
- Pergolizzi JV, Raffa RB, Taylor R. Treating acute pain in light of the chronification of pain. Pain Management Nursing 2014;15:380–90.
- Radnovich R, Chapman CR, Gudin JA, et al. Acute pain: effective management requires comprehensive assessment. Postgrad Med 2014;126:59–72.
- Fletcher D, Stamer UM, Pogatzki-Zahn E, et al. Chronic postsurgical pain in Europe: An observational study. Eur J Anaesthesiol 2015;32:725–34.
- Gatchel RJ, Peng YB, Peters ML, Fuchs PN, Turk DC. The biopsychosocial approach to chronic pain: scientific advances and future directions. Psychol Bull 2007;133:581–624.
- Blaudszun G, Lysakowski C, Elia N, et al. Effect of perioperative systemic alpha-2-agonists on postoperative morphine consumption and pain intensity: systematic review and meta-analysis of randomized controlled trials. Anesthesiology 2012;116:1312–22.
- Giovannitti JA, Thoms SM, Crawford JJ. Alpha-2 adrenergic receptor agonists: a review of current clinical applications. Anesthesia Progress 2015;62:31–38.
- Ramaswamy S, Wilson JA, Colvin L. Non-opioid-based adjuvant analgesia in perioperative care. Continuing Education in Anaesthesia Critical Care & Pain 2013;13:152–157.
- Sills GJ. The mechanisms of action of gabapentin and pregabalin. Curr Opin Pharmacol 2006;6:108–13.
- Clarke H, Bonin RP, Orser BA, et al. The prevention of chronic postsurgical pain using gabapentin and pregabalin: A combined systematic review and meta-analysis. Anesth Analg 2012;115:428–42.
- Gilron I. Review article: The role of anticonvulsant drugs in postoperative pain management: A bench-to-bedside perspective. Can J Anaesth 2006;53:562–71.
- 1 Schwenk ES, Viscusi ER, Buvanendran A, et al. Consensus guidelines on the use of intravenous ketamine infusions for acute pain management from the American society of Regional Anesthesia and Pain Medicine, the American Academy of Pain Medicine, and the American Society of Anesthesiologists. Reg Anesth Pain Med 2018;43:456–466.
- Chou R, Gordon DB, de Leon-Casasola OA, et al. Management of postoperative pain: A clinical practice guideline from the American Pain Society, the American Society of Regional Anesthesia and Pain Medicine, and the American Society of Anesthesiologists’ Committee on Regional Anesthesia, Executive Committee, and Administrative Council. J Pain 2016;17:131-57.
- Herroeder S, Pecher S, Schönherr ME, Kaulitz G, Hahnenkamp K, Friess H, et al. Systemic lidocaine shortens length of hospital stay after colorectal surgery: a double-blinded, randomized, placebo-controlled trial. Ann Surg 2007;246:
192–200. - Eipe N, Gupta S, Penning J. Intravenous lidocaine for acute pain: an evidence-based clinical update. BJA Education 2016;16:292–298.
- Weibel S, Jelting Y, Pace NL, et al. Continuous intravenous perioperative lidocaine infusion for postoperative pain and recovery in adults. Cochrane Database of Systematic Reviews 2018, Issue 6. Art. No.: CD009642.
- Ong CKS, Seymour RA, Lirk P, et al. Combining paracetamol (acetaminophen) with nonsteroidal antiinflammatory drugs: a qualitative systematic review of analgesic efficacy for acute postoperative pain. Anesth Analg 2010;110:1170–1179.

