Los anestesiólogos están involucrados de manera rutinaria en el transporte de pacientes dentro del hospital (transporte intrahospitalario) Los estudios sobre los resultados de pacientes transportados en el periodo perioperatorio por anestesiólogos son poco frecuentes, ya que la mayor parte de la bibliografía se encuentra en referencia a transporte por parte de personal de enfermería u otros proveedores de atención, y rara vez se centra en la población perioperatoria. Por ende, debemos aprender de los informes publicados en la literatura de medicina de cuidados intensivos o medicina de emergencia. La incidencia de eventos adversos intrahospitalarios (intrahospital adverse events, ITAE) durante el transporte o durante las 24 horas que le siguen se acerca al 80 % en algunos estudios.1,2 La frecuencia de los pacientes que requieren de intervención médica por ITAE se informó en el rango del 4 % al 9 %.2-4 La presión de producción, la reducción en el personal de soporte y la creciente agudeza en la condición de los pacientes pueden aumentar el riesgo asociado con el transporte perioperatorio.1,5 Como tal, ahora es momento de preguntar, “¿Es nuestro enfoque hacia el transporte de pacientes perioperatorio correcto y lo estamos haciendo de manera segura?” Revisamos la literatura actual para comprender la incidencia y aportar factores que contribuyen a los ITAE, como así también prácticas de otras áreas que se pueden aplicar a nuestra industria.
La variabilidad en la incidencia de ITAE se pueden atribuir parcialmente a la falta de consenso con respecto a lo que implica un evento adverso en el transporte. Se puede definir como “un evento o resultado no intencionado, el cual pudo haber reducido o redujo el margen de seguridad del paciente”. 5 O, puede ser algún parámetro que cae por fuera de algún umbral predefinido (p. ej., hipotensión con PAS <100 mmHg, hipertensión con PAS >160 mmHg).6 Un metaanálisis que describe la incidencia de ITAE comentó sobre la alta heterogeneidad entre los estudios, lo cual hace difícil reportar con precisión un rango de frecuencias.7 Por ejemplo, muchos estudios no definieron con claridad un ITAE, mientras que otros definieron uno en función del consenso del equipo autor. Adicionalmente, no hubo un método para distinguir si los cambios en el paciente fueron realmente ITAE o si simplemente representaron una variabilidad fisiológica que justo ocurrió durante el transporte.
Adicionalmente, no hubo un método para distinguir si los cambios en el paciente fueron realmente ITAE o si simplemente representaron una variabilidad fisiológica que justo ocurrió durante el transporte. Los ITAE suelen clasificarse como respiratorios, cardiovasculares, neurológicos y relacionados con el equipo.7 Los eventos individuales que se informaron con frecuencia incluyeron hipertensión, hipotensión, arritmias (incluyendo paro cardíaco), disminución de la saturación arterial y agitación.7 Los problemas relacionados con el equipo incluyeron malfuncionamiento, desalojamiento accidental de líneas, tubos y catéteres, y cilindros de oxígeno vacíos. Un estudio prospectivo multicéntrico reciente reportó hallazgos similares.8 Entre los 102 ITAE identificados en el estudio multicéntrico, los problemas cardíacos (30.3 %), respiratorios o de las vías aéreas (17.6 %), neurológicos (16.6 %) y del equipo (12.7 %) fueron los más comunes.8 La asociación entre los cambios fisiológicos y el transporte en sí mismo fue difícil de determinar. Independientemente de eso, los eventos adversos relacionados con el equipo siguen siendo prominentes con algunos estudios que atribuyen un tercio de los ITAE a problemas con herramientas y tecnología, incluyendo el funcionamiento no confiable del equipo de transporte y el manejo erróneo de dicho equipo por parte de los proveedores de atención médica.9
El transporte de pacientes también puede aumentar el riesgo de lesiones físicas a los anestesiólogos debido a factores ergonómicos. Las camillas o camas de transporte pueden pesar entre 100 y 700 libras.10 Las dimensiones de la cama pueden hacer difícil maniobrarla mientras se maneja simultáneamente la vía aérea del paciente o mientras se realiza una intervención en el contexto de un ITAE. Los anestesiólogos reportan una tasa alta de problemas musculoesqueléticos relacionados con el trabajo, con un gran porcentaje reportando la necesidad de tomar analgésicos, mientras que más del 40% reportan solicitud de licencia por enfermedad asociada a dichas lesiones11
Tabla 1: Eventos adversos y factores de riesgo asociados con el transporte de pacientes.
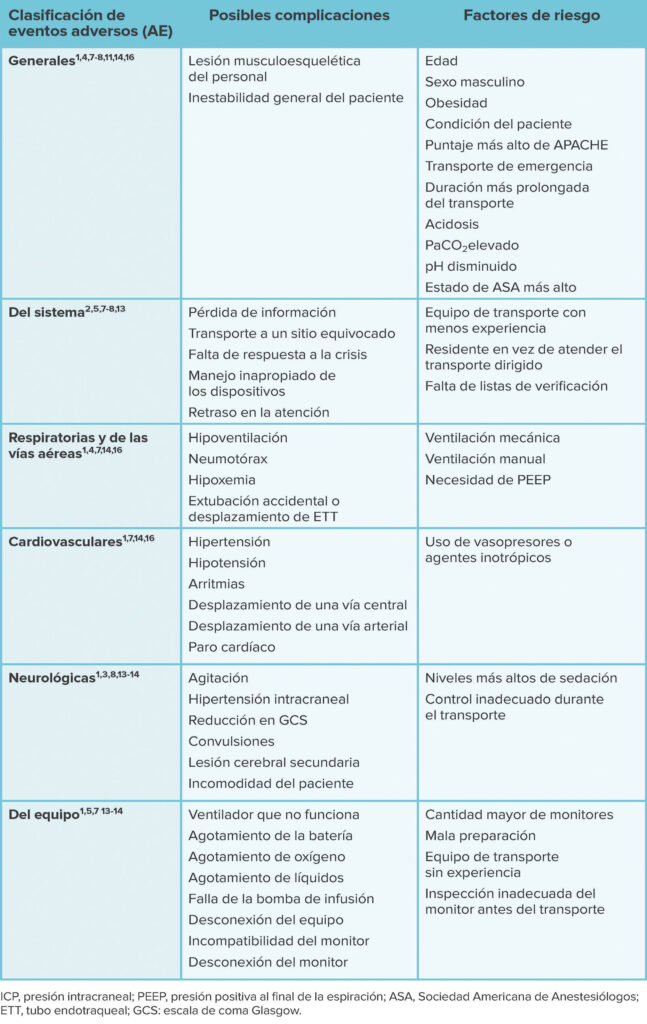 En varios estudios se evaluaron los factores de riesgo para complicaciones durante el transporte (Tabla 1).1,4-7,2-14 Los factores de riesgo se pueden clasificar como específicos para el paciente, relacionados con el equipo o sistemáticos. Los factores específicos del paciente asociados con tasas más altas de complicaciones incluyen gravedad más alta en marcadores de enfermedad, edad avanzada, la necesidad de soporte farmacológico (específicamente, medicamentos de sedación o vasopresores), ventilación mecánica (específicamente PEEP >6 cm H2O), obesidad y saturación arterial de oxígeno comprometida antes del transporte.1,3-4,7,12,15 En general, la literatura sugiere que los pacientes en condición crítica en particular tienen un riesgo mayor de ITAE. Los factores de riesgo relacionados con el equipo incluyen el uso de ventilación mecánica y la cantidad creciente de monitores usados durante el transporte.5,6,14 Los factores de riesgo del sistema o circunstanciales incluyen mayor duración del transporte (>60 minutos fuera de la UCI), mala comunicación durante transferencia, transporte de urgencia o emergencia, falta de personal y el uso de proveedores de transporte o de atención médica con menos experiencia.2,5,6,13,16,17 Los factores no identificados en estudios, pero que son tema de debate, son los pasillos abarrotados y el enfoque del proveedor de atención en el acto físico de mover la cama, lo cual podría limitar su capacidad de identificar obstáculos que amenazan la seguridad del transporte (Figura 1).
En varios estudios se evaluaron los factores de riesgo para complicaciones durante el transporte (Tabla 1).1,4-7,2-14 Los factores de riesgo se pueden clasificar como específicos para el paciente, relacionados con el equipo o sistemáticos. Los factores específicos del paciente asociados con tasas más altas de complicaciones incluyen gravedad más alta en marcadores de enfermedad, edad avanzada, la necesidad de soporte farmacológico (específicamente, medicamentos de sedación o vasopresores), ventilación mecánica (específicamente PEEP >6 cm H2O), obesidad y saturación arterial de oxígeno comprometida antes del transporte.1,3-4,7,12,15 En general, la literatura sugiere que los pacientes en condición crítica en particular tienen un riesgo mayor de ITAE. Los factores de riesgo relacionados con el equipo incluyen el uso de ventilación mecánica y la cantidad creciente de monitores usados durante el transporte.5,6,14 Los factores de riesgo del sistema o circunstanciales incluyen mayor duración del transporte (>60 minutos fuera de la UCI), mala comunicación durante transferencia, transporte de urgencia o emergencia, falta de personal y el uso de proveedores de transporte o de atención médica con menos experiencia.2,5,6,13,16,17 Los factores no identificados en estudios, pero que son tema de debate, son los pasillos abarrotados y el enfoque del proveedor de atención en el acto físico de mover la cama, lo cual podría limitar su capacidad de identificar obstáculos que amenazan la seguridad del transporte (Figura 1).

Figura 1: Ejemplo de factores ambientales inseguros Un tubo torácico enredado alrededor de un poste de la cama en un pasillo abarrotado.
El Colegio Americano de Medicina de Cuidados Intensivos y la Sociedad de Medicina de Cuidados Intensivos han establecido guías para el transporte intrahospitalario de pacientes en condición crítica desde y hacia la UCI, las cuales proveen un fundamento para mejorar nuestra práctica perioperatoria.17 Las pautas de la SCCM se centran en cuatro componentes fundamentales del transporte: comunicación, personal, equipo y monitoreo.17La comunicación incluye la transferencia del cuidado del paciente de proveedor a proveedor cuando la unidad que recibe asume el manejo del paciente y transmite información a otros miembros del equipo, como Terapia Respiratoria, con respecto al momento del transporte y el equipo requerido.17 En términos de personal, las guías recomiendan que un mínimo de dos personas acompañen a un paciente en condición crítica durante el transporte. Se recomienda fuertemente que un proveedor con experiencia en manejo de la vía aérea y soporte vital avanzado acompañe a pacientes inestables. Los monitores básicos, incluyendo presión arterial, oximetría de pulso y EKG, deben acompañar a cada paciente con enfermedad crítica durante el transporte, sin excepción. El nivel de monitoreo no se debe reducir durante el transporte. Los medicamentos necesarios para resucitación deben estar inmediatamente disponibles. El equipo debe estar cargado completamente y con capacidad de funcionar durante todo el transporte. La Sociedad Americana de Anestesiólogos provee guías adicionales sobre transporte de pacientes desde el quirófano (operating room, OR) hasta la unidad de cuidados posanestésicos (postanesthesia care unit, PACU).18 Las guías de la ASA sobre el transporte a la PACU indican que un paciente que recibió anestesia general, anestesia regional o cuidado monitorizado de anesthesia “debe estar acompañado por un miembro del equipo de atención de anestesia que conozca la condición clínica del paciente”.18 Durante el transporte, se debe evaluar constantemente y manejar al paciente con niveles de monitoreo y apoyo que sean apropiados para la condición clínica, basado en el juicio clínico del personal de anestesia.18 Otras acciones que pueden limitar los efectos adversos durante el transporte incluyen chequeos regulares del paciente/equipo, preparación meticulosa de los pacientes, uso correcto de los protocolos y localizaciones a las cuales sea fácil llegar.5,19,20 Algunos estudios también han encontrado reducciones en los ITAE y mayor cumplimiento con las guías después de incorporar listas estandarizadas de verificación de transporte en su práctica.21-22
Tabla 2: Lista de verificación de transporte del paciente perioperatorio intrahospitalario
| Sistema | Puntos fundamentales |
| Identificación/ Información |
Brazalete de identificación en el paciente |
| Historial médico con el paciente | |
| Consentimientos necesarios presentes | |
| Confirmar UCI/PACU/OR preparado para el paciente | |
| Vía aérea |
Tubo endotraqueal asegurado |
| Precauciones necesarias de la vía aérea | |
| Resucitador manual (bolsa-válvula-mascarilla) presente | |
| Equipo de manejo de la vía aérea de emergencia necesario/disponible | |
| Inhalación |
Modo de suministro de oxígeno confirmado |
| Suministro de oxígeno adecuado | |
| Ventilador de transporte cargado/en funcionamiento | |
| Paciente con ventilador | |
| Circulación |
Vía intravenosa identificada para la resucitación |
| Medicamentos de emergencia necesarios/disponibles | |
| Bombas de infusión y monitor cargado adecuadamente | |
| Conjunto de alarmas hemodinámicas | |
| Desfibrilador necesario/presente | |
| Neurológicos |
Sedación/control de dolor adecuados |
| Precauciones espinales necesarias | |
| Adicionales/Precauciones |
Paciente estable/seguro para el movimiento |
| Equipo de protección personal presente | |
| Vías, tubos y drenajes asegurados | |
| Barandas levantadas | |
| Final |
Conectar monitores |
| Colocar la cama | |
| Hacer la transferencia integral |
El transporte perioperatorio de pacientes gravemente enfermos debe permanecer bajo la supervisión del equipo de anestesia. A medida que la agudeza del paciente, la presión de producción y el volumen de atención aumentan, los anestesiólogos deben ser proactivos en sus esfuerzos por aumentar la seguridad en el transporte de nuestros pacientes a la vez que mantenemos nuestro bienestar. Ofrecemos varias recomendaciones que podrían ayudarnos a alcanzar esas metas:
- La evaluación del paciente antes del transporte debe incluir la identificación de factores de riesgo asociados con los ITAE.
- Todos los miembros del equipo de anestesia, como así también otros involucrados en la movilización del paciente, deben recibir educación sobre los daños potenciales del transporte intrahospitalario y en las prácticas comprobadas que minimizan estos daños (p. ej., guías y el uso de listas de verificación durante el transporte).
- El uso de listas de verificación de transporte de pacientes perioperatorios puede ser de beneficio para asegurar que los pacientes estén preparados, que el equipo esté funcionando con una fuente de electricidad de repuesto, que los registros estén presentes y que la comunicación haya tenido lugar (Tabla 2, página anterior). Dichas listas de verificación se deben usar al inicio del transporte, durante la transferencia en el lugar receptor y al regresar a la localización inicial.
- Los anestesiólogos deben participar en el diseño del sistema cuando se implica el transporte de pacientes. Los factores a considerar son pasillos despejados, camas y camillas fácilmente maniobrables y una formación del equipo que le permita al anestesiólogo observar al paciente e intervenir sin distracciones mientras otros miembros del equipo asumen la responsabilidad primaria del movimiento físico de la cama del paciente.
- El transporte perioperatorio de pacientes por parte del equipo de anestesiología debe fomentarse como un tema importante que merece estudio académico.
Caroline Andrew, RN, MD, es médica residente de anestesiología en Massachusetts General Hospital, Boston, MA
Michael Fitzsimmo, MD, es profesor asociado de anestesiología en la Facultad de Medicina de Harvard y anestesiólogo de personal en el Departamento de Anestesiología de Massachusetts General Hospital, Boston, MA
Los autores no tienen conflictos de intereses.
REFERENCIAS
- Jia L, Wang H, Gao Y, et al. High incidence of adverse events during intra-hospital transport of critically ill patients and new related risk factors: a prospective, multicenter study in China. Crit Care. 2016;20:12. PMID: 26781179.
- Papson JP, Russell KL, Taylor DM. Unexpected events during the intrahospital transport of critically ill patients. Acad Emerg Med. 2007;14:574–577. PMID: 17535981
- Nonami S, Kawakami D, Ito J, et al. Incidence of adverse events associated with the in-hospital transport of critically ill patients. Crit Care Explor. 2022;4:e0657. PMID: 35265855
- Lahner D, Nikolic A, Marhofer P, et al. Incidence of complications in intrahospital transport of critically ill patients–experience in an Austrian university hospital. Wien Klin Wochenschr. 2007;119:412–416. PMID: 17671822
- Beckmann U, Gillies DM, Berenholtz SM, et al. Incidents relating to the intra-hospital transfer of critically ill patients. An analysis of the reports submitted to the Australian Incident Monitoring Study in Intensive Care. Intens Care Med. 2004;30:1579–1585. PMID: 14991102
- Gillman L, Leslie G, Williams T, et al. Adverse events experienced while transferring the critically ill patient from the emergency department to the intensive care unit. Emerg Med J. 2006;23:858_661. PMID: 17057138
- Murata M, Nakagawa N, Kawasaki T, et al. Adverse events during intrahospital transport of critically ill patients: A systematic review and meta-analysis. Am J Emerg Med. 2022;52:13–19. PMID: 34861515
- Zirpe KG, Tiwari AM, Kulkarni AP, et al. Adverse events during intrahospital transport of critically ill patients: a multicenter, prospective, observational study (I-TOUCH Study). Indian J Crit Care Med. 2023;27:635–641. PMID: 37719359
- Bergman LM, Pettersson ME, Chaboyer WP, et al. Safety hazards during intrahospital transport: a prospective observational study. Crit Care Med. 2017;45:e1043–e1049. PMID: 28787292
- Vann MA, Katz JD. Physical hazards in the anesthesiologist’s workplace. ASA Monitor. 2019;83:16–18. https://pubs.asahq.org/monitor/article-abstract/83/12/16/108409/Physical-Hazards-in-the-Anesthesiologist-s?redirectedFrom=fulltext. Accessed December 3, 2024.
- Tolu S, Basaran B. Work-related musculoskeletal disorders in anesthesiologists: a cross-sectional study on prevalence and risk factors. Ann Med Res. 2019;26:1406–1414. https://annalsmedres.org/index.php/aomr/article/view/1258. Accessed December 3, 2024.
- Labaste F, Silva S, Serin-Moulin L, et al. Predictors of desaturation during patient transport to the postoperative anesthesia care unit: an observational study. J Clin Anesth. 2016;35:210–214. PMID: 27871524
- Veiga VC, Postalli NF, Alvarisa TK, et al. Adverse events during intrahospital transport of critically ill patients in a large hospital. Rev Bras Ter Intensiva. 2019;31:15–20. PMID: 30843950
- Parmentier-Decrucq E, Poissy J, Favory R, et al. Adverse events during intrahospital transport of critically ill patients: incidence and risk factors. Ann Intensive Care. 2013;3:10. PMID: 23587445
- Oliveira E, Marques A, Moinho N, Almeida V. Does the transportation of patients from the operating room to the post-anesthetic care unit should be done with supplemental oxygen? Eur J Anesth. 2012;29:222. https://journals.lww.com/ejanaesthesiology/Fulltext/2012/06001/Does_the_transportation_of_patients_from_the.737.aspx. Accessed December 12, 2024.
- Harish MM, Janarthanan S, Siddiqui SS, et al. Complications and benefits of intrahospital transport of adult Intensive Care Unit patients. Indian J Crit Care Med. 2016;20:448–452. PMID: 27630455
- Warren J, Fromm RE Jr, Orr RA, et al. Guidelines for the inter- and intrahospital transport of critically ill patients. Crit Care Med. 2004;32:256–262. PMID: 14707589
- Committee on Standards and Practice Parameters. Standards for Postanesthesia Care. American Society of Anesthesiologists. https://www.asahq.org/standards-and-practice-parameters/standards-for-postanesthesia-care. Published October 2004. Updated October 2019. Accessed December 12, 2024.
- Lin SJ, Tsan CY, Su MY, et al. Improving patient safety during intrahospital transportation of mechanically ventilated patients with critical illness. BMJ Open Qual. 2020;9:e000698. PMID: 32317274
- Fanara B, Manzon C, Barbot O, et al. Recommendations for the intra-hospital transport of critically ill patients. Crit Care 2010;14:R87. PMID: 20470381
- Choi HK, Shin SD, Ro YS, et al. A before- and after-intervention trial for reducing unexpected events during the intrahospital transport of emergency patients. Am J Emerg Med. 2012;30:1433–1440. doi.org/10.1016/j.ajem.2011.10.027
- Venn AM, Sotomayor CA, Godambe SA, et al. Implementation of an intrahospital transport checklist for emergency department admissions to intensive care. Pediatr Qual Saf. 2021;6:e426. PMID: 34235354.


 Issue PDF
Issue PDF