本专栏内提供的信息仅可用于与安全相关的教育,不作为医学或法律建议。个人或团体针对提问给出的回复仅作为评论信息,仅可用于教育或讨论目的,不得作为 APSF 的声明、建议或意见。APSF 并非旨在针对问题答复提供任何具体意见或建议,或提供具体的医学或法律建议。在任何情况下,APSF 均不对因任何人依赖任何此类信息而造成或声称造成的任何损害或损失承担任何直接或间接责任。
背景
 食物嵌塞和异物摄入属于异常临床状况,通常需要紧急干预,包括开展使用推取技术的内镜检查。1出现异物摄入或嵌塞的患者后续可能会出现灾难性后遗症,如胃肠穿孔、出血或溃疡。2儿童最常摄入的物体包括硬币、玩具、磁铁和电池,而在成人中,骨头或肉团嵌塞则是最常见的病理表现。3摄入异物的患者人群通常包括儿童、精神病患者和囚犯,而食物嵌塞更常见于有基线食道病变的老年患者。4食物嵌塞多见于男性,最常见的相关病理问题包括食管炎、食管狭窄和食管裂孔疝,且半数以上食团嵌塞位于食管的下三分之一部分。5相反,异物通常滞留在食管的上三分之二部分。6,7尽管食管上部的异物会带来额外的风险,包括无法清除分泌物和可能对气道造成损害,但下食管阻塞的潜在后遗症包括食管侵蚀、黏膜损伤、异物感、吞咽痛和流涎。8对患者的风险程度从极轻度到危及生命不等,具体取决于摄入的物体或食物、位置、患者的基础疾病和获得治疗的时间。8
食物嵌塞和异物摄入属于异常临床状况,通常需要紧急干预,包括开展使用推取技术的内镜检查。1出现异物摄入或嵌塞的患者后续可能会出现灾难性后遗症,如胃肠穿孔、出血或溃疡。2儿童最常摄入的物体包括硬币、玩具、磁铁和电池,而在成人中,骨头或肉团嵌塞则是最常见的病理表现。3摄入异物的患者人群通常包括儿童、精神病患者和囚犯,而食物嵌塞更常见于有基线食道病变的老年患者。4食物嵌塞多见于男性,最常见的相关病理问题包括食管炎、食管狭窄和食管裂孔疝,且半数以上食团嵌塞位于食管的下三分之一部分。5相反,异物通常滞留在食管的上三分之二部分。6,7尽管食管上部的异物会带来额外的风险,包括无法清除分泌物和可能对气道造成损害,但下食管阻塞的潜在后遗症包括食管侵蚀、黏膜损伤、异物感、吞咽痛和流涎。8对患者的风险程度从极轻度到危及生命不等,具体取决于摄入的物体或食物、位置、患者的基础疾病和获得治疗的时间。8
对于出现急性阻塞的患者,内镜下取出食团或异物或者对其进行操作成功率较高,轻微并发症发生率较低,还可减少手术或住院需求。9-12并发症的发生率随着阻塞持续时间延长而增加,同时受到异物大小/类型的影响。13,14例如,尖锐的食物嵌塞导致食管穿孔的风险更高,其可从早期内镜干预中获益。15,16患者通常表现为吞咽困难、吞咽痛、呕吐和/或窒息和干呕感。嵌塞或异物摄入随着时间的推移可能导致气道阻塞、无法容纳分泌物,甚至死亡。16
医务人员使用内镜和各种工具取出食物或异物,包括篮子、取出钳、息肉切除术、套和网。值得注意的是,食管异物嵌塞可通过柔性或刚性内镜检查进行治疗,而前者通常无需麻醉。17
内镜麻醉
胃肠内窥镜的镇静标准和操作方式在不同的机构和不同的司法管辖区差别很大。镇静可能由麻醉团队或非麻醉人员(包括护士和胃肠科医生)提供。18常用药物包括可滴定的静脉镇静催眠剂、苯二氮卓类药物和阿片类药物。
美国胃肠内镜学会 (American Society for Gastrointestinal Endoscopy, ASGE) 发布的 2018 年指南概述了在介入胃肠科医生监督下接受手术的患者的护理标准。19镇静可由非麻醉医师实施,包括使用极少量或不使用静脉药物的局部麻醉,到使用丙泊酚和其他静脉药物的中度镇静(在允许非麻醉医师使用丙泊酚 [NAP] 的地点)。20尽管如此,ASGE 指南报告称,由麻醉医师实施的内镜镇静患者满意度更高,内镜医师更能集中注意力,由于镇静作用时间及恢复时间均较短,内镜检查室的手术量也有所增加。因此,内镜手术(尤其是在使用内镜取出食团或异物时)经常需要麻醉辅助就不足为奇了。
食物嵌塞/异物摄入的麻醉方案选择
关于胃肠道手术的最佳麻醉技术,长期以来一直存在争议,哪种麻醉方式更好目前尚无定论。21使用内镜取出异物或食团时,内镜操作过程中的误吸风险是麻醉医师关注的关键问题,会对所用麻醉技术的选择产生重大影响。尽管如此,这些手术经常使用气管内插管镇静而不是全身麻醉 (GA) 来确保气道安全。GA 和监测麻醉 (MAC) 各有风险和益处,但既往文献尚无法确定哪种方式更好。在一项回顾性分析中,由非麻醉人员实施的清醒镇静与由麻醉人员提供的 MAC 和 GA 之间的不良事件没有差异。21在该分析中,最常见的并发症来自外科领域,包括黏膜撕裂和出血,而误吸的发生率要低得多。有趣的是,5.6% 的患者对清醒镇静不耐受,需要转为麻醉医师指导的 MAC 或 GA,这并不令人惊讶。在另一项研究中,对于在 GA 和咽部局部麻醉下接受内镜异物处理的患者,治疗结果没有差异。22
对于麻醉医师而言,在所有情况下针对考虑插管的情形进行术前饱腹评估都至关重要。在治疗食物嵌塞或异物摄入患者时,这一决定可能会变得复杂或困难。通常,当胃中有足够的容量用于反流、食管下括约肌无法保护患者免受胃内容物的逆行以及上呼吸道反射缺失或减弱时,更容易发生误吸。23在麻醉下使用内镜取出食物或异物时,可能出现前述多种甚至所有情况,这无疑增加了误吸的潜在风险。为食物嵌塞和异物摄入患者提供围手术期护理时,气管内插管全身麻醉可能是最安全的选择,应审慎对待与这一麻醉方案选择的偏差。然而,在对患者进行全面检查、评估胃肠道状态并与胃肠科医生/手术医师进行讨论后,可以考虑如下所述的其他麻醉选项(但必须始终提供转为使用气管内插管确保气道安全的选项)。
选择安全的麻醉方案
目前尚不清楚麻醉医师是否应在使用内镜取出异物或食物嵌塞的情况下进行常规插管。某些情况可能会提供明确的指示,但许多情况都较为独特,需要进行个性化评估(图 1)。如果患者的阻塞或异物位于食管近端,安全的气道可以提高患者安全性。其他可能提示插管的情况包括影响取出技术难度和手术时间较长,如摄入腐蚀性物质或超大或尖锐异物;儿科患者或患者情绪激动;食管或胃解剖异常史;或活动性或近期出现恶心和呕吐24预期复杂的手术和存在气道困难的病态肥胖患者可能需要在手术室接受护理,以使用先进的麻醉和手术设备,并在需要时获得额外人员的帮助。25
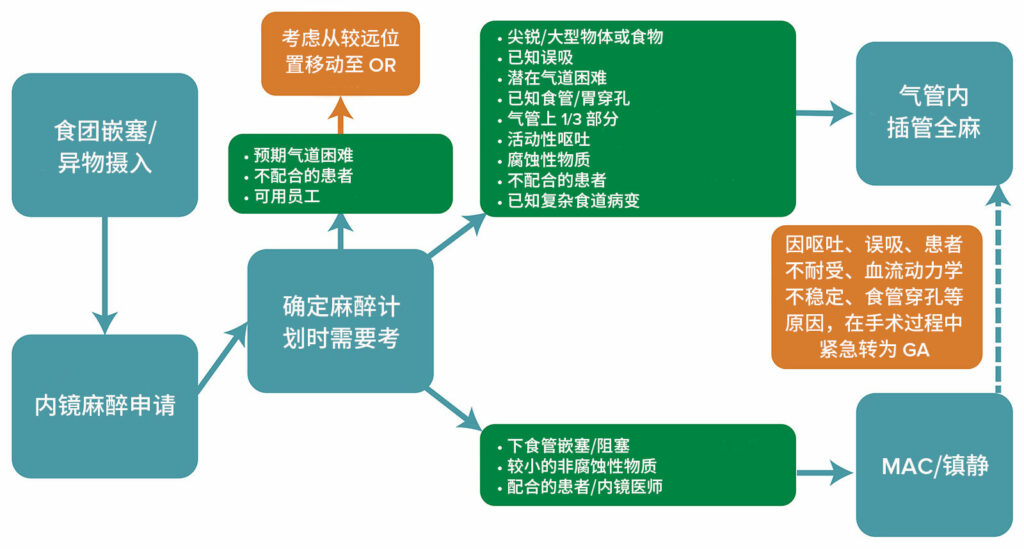
图 1:对出现食物嵌塞或异物摄入的内镜检查患者做出麻醉照护决策的算法。应考虑气道检查、手术类型、人员配备和后勤等因素,以确定麻醉技术和手术的适当设置。MAC:监测麻醉,GA:全身麻醉,ETT:气管导管
相反,疑似但未确认摄入的患者可能适合接受镇静。影像学检查证实食管远端有物体或食团的患者,以及合并症较少或无合并症的患者,可能表现出增加接受手术镇静的可能性的特征。26可能提示镇静的其他考虑因素包括最近未呕吐、小尺寸物体/食团、钝性物体、患者依从性良好或同意使用极轻度至中度镇静的镇静计划,以及医务人员/患者的偏好。9
与手术技术相关的考虑因素也可能影响麻醉方案选择。例如,使用透明帽辅助内镜(使用安装在内镜末端的透明帽来抑制黏膜褶皱并提升可视度)治疗食团嵌塞或异物摄入已被证明可提高治疗成功率并缩短手术时间,这可能会增加麻醉医师使用镇静麻醉技术的意愿。27,28镇静也可能是非紧急内镜检查的首选,例如推荐用于中等大小钝性物体的内镜检查,这类检查可从最初摄入时延迟长达 72 小时。24此外,使用外套管(一种供内镜插入的装置)等装置可能有助于降低误吸和黏膜损伤的风险,从而可能影响麻醉医师的决策。29,30外套管可提供从食管到口腔外部的闭塞导管,保护胃肠黏膜免受创伤,并降低误吸风险。29,31
在为食物嵌塞和异物摄入内镜检查提供麻醉照护之前,一项重要考量因素是治疗设施的后勤保障。这些手术通常在急诊室、胃肠道手术室、病床或手术室外的其他较远地点进行。这一限制引入了,如空间限制、难以接近患者头部、光线不足、监测有限、缺乏先进的气道设备、缺乏经验丰富的辅助人员以及与参与患者护理的人员沟通不足。32既往文献表明,手术室外的紧急气道管理可能具有挑战性,会增加出现不良事件的风险。32对于存在解剖变异、功能储备差和误吸风险高的急诊内镜检查患者,可能应转移至手术室,并接受通过气管导管进行的 GA,以限制此类不良事件的风险。32在较远地点为内镜手术成功实施麻醉需要足够的监测设备、麻醉剂输送设备、供氧能力,以及对外科手术及其相关侵入性的透彻了解。33
特殊安全考量
沟通
有效的沟通对于使用内镜取出食团或异物的患者的安全围手术期照护至关重要。这包括与手术医师、患者、家属、护理人员、技术人员和行政人员的沟通。有必要确保开展适当沟通,以及时提供护理、确认可用资源,并协调术前、术中和术后工作人员所提供的护理,以及患者在医疗机构的初级护理服务。决定在较远地点进行 MAC 后,麻醉医师必须确保设备和人员到位,以根据患者医疗状况的需求随时转为全身麻醉。此外,考虑到可能会遇到困难气道(尤其是在较远地点),应配备视频喉镜、纤维支气管镜和插管 LMA 等设备来协助插管。
术后护理
麻醉医师还必须特别注意异物或食团嵌塞患者的术后处置。由于这两种情况都存在可能影响胃肠道的并发症,因此这些患者发生食管或胃穿孔、胃肠出血和误吸等事件的风险增加。这些潜在的灾难性后遗症需要由合格人员密切监测低氧血症、哮鸣和血流动力学不稳定等体征。还应为患者提供辅助服务,如通过胸腔外科手术治疗导致纵隔积气或食管破裂的食管穿孔。此外,应为需要加强和侵入性支持的系统性损害患者提供重症监护服务。
结论
对于治疗食物嵌塞或异物摄入的内镜手术,尚无统一的麻醉照护方法。在开始为此类患者提供照护之前,必须考虑多方因素,与患者、内镜医师和辅助人员的有效沟通极其重要。在较远地点进行手术时,有必要制定适当的计划,并针对一些潜在并发症(如内镜医师镇静失败、误吸或气道阻塞)或手术并发症(如需要手术干预的食管穿孔)制定备用计划。尽管如此,如果麻醉团队采用系统的方法(如作者提出的框架)来评估和治疗这些患者,这些手术也可安全进行。
George Tewfik, MD, MBA, FASA, CPE, MSBA 是罗格斯新泽西大学医学院(新泽西州纽瓦克市)的麻醉学副教授。
Govind Rangrass, MD 是圣路易斯大学医学院(密苏里州圣路易斯市)的麻醉学与重症监护系副教授。
James Dierkes, MD, MBA 是普罗维登斯麻醉学协会(北卡罗来纳州夏洛特市)的麻醉医师。
Uma Munnur, MD, MS 是贝勒医学院(得克萨斯州休斯顿市)的麻醉学教授。
作者没有利益冲突。
参考文献
- Schupack DA, Lenz CJ, Geno DM, et al. The evolution of treatment and complications of esophageal food impaction. United European Gastroenterol J. 2019;7:548–556. PMID: 31065372
- Selivanov V, Sheldon GF, Cello JP, Crass RA. Management of foreign body ingestion. Ann Surg. 1984;199:187–191. PMID: 6696536
- Sugawa C, Ono H, Taleb M, Lucas CE. Endoscopic management of foreign bodies in the upper gastrointestinal tract: a review. World J Gastrointest Endosc. 2014;6:475–481. PMID: 25324918
- Magalhães-Costa P, Carvalho L, Rodrigues JP, et al. Endoscopic management of foreign bodies in the upper gastrointestinal tract: an evidence-based review article. GE Port J Gastroenterol. 2016;23:142–152. PMID: 28868450
- Katsinelos P, Kountouras J, Paroutoglou G, et al. Endoscopic techniques and management of foreign body ingestion and food bolus impaction in the upper gastrointestinal tract: a retrospective analysis of 139 cases. J Clin Gastroenterol. 2006;40):784–789. PMID: 17016132
- Hong KH, Kim YJ, Kim JH, et al. Risk factors for complications associated with upper gastrointestinal foreign bodies. World J Gastroenterol. 2015;21:8125–8131. PMID: 26185385
- Gurala D, Polavarapu A, Philipose J, et al. Esophageal food impaction: a retrospective chart review. Gastroenterology Res. 2021;14:173–178. PMID: 34267832
- Fung BM, Sweetser S, Wong Kee Song LM, Tabibian JH. Foreign object ingestion and esophageal food impaction: an update and review on endoscopic management. World J Gastrointest Endosc. 2019;11:174–192. PMID: 30918584
- Geraci G, Sciume C, Di Carlo G, et al. Retrospective analysis of management of ingested foreign bodies and food impactions in emergency endoscopic setting in adults. BMC Emerg Med. 2016;16:42. PMID: 27809769
- Zhang X, Jiang Y, Fu T, et al. Esophageal foreign bodies in adults with different durations of time from ingestion to effective treatment. J Int Med Res. 2017;45:1386–1393. PMID: 28606025
- Mosca S, Manes G, Martino R, et al. Endoscopic management of foreign bodies in the upper gastrointestinal tract: report on a series of 414 adult patients. Endoscopy. 2001;33:692–696. PMID: 11490386
- Park JH, Park CH, Park JH, et al. [Review of 209 cases of foreign bodies in the upper gastrointestinal tract and clinical factors for successful endoscopic removal]. Korean J Gastroenterol. 2004;43:226–233. PMID: 15100486
- Sung SH, Jeon SW, Son HS, et al. Factors predictive of risk for complications in patients with oesophageal foreign bodies. Dig Liver Dis. 2011;43:632–635. PMID: 21466978
- Liu Q, Liu F, Xie H, et al. Emergency removal of ingested foreign bodies in 586 adults at a single hospital in China according to the European Society of Gastrointestinal Endoscopy (ESGE) recommendations: a 10-year retrospective study. Med Sci Monit. 2022;28:e936463. PMID: 35879885
- Li G, Wu D, Zhou L, et al. Delayed endoscopic management of esophageal sharp-pointed food impaction: an analysis of 829 cases in China. Dig Dis Sci. 2022;67:3166–3176. PMID: 34342753
- Long B, Koyfman A, Gottlieb M. Esophageal foreign bodies and obstruction in the emergency department setting: an evidence-based review. J Emerg Med. 2019;56:499–511. PMID: 30910368
- Gmeiner D, von Rahden BH, Meco C, et al. Flexible versus rigid endoscopy for treatment of foreign body impaction in the esophagus. Surg Endosc. 2007;21:2026–2029. PMID: 17393244
- Amornyotin S. Sedation and monitoring for gastrointestinal endoscopy. World J Gastrointest Endosc. 2013;5:47–55. PMID: 23424050
- Early DS, Lightdale JR, Vargo JJ, 2nd, et al. Guidelines for sedation and anesthesia in GI endoscopy. Gastrointest Endosc. 2018;87:327–337. PMID: 29306520
- Vargo JJ, Cohen LB, Rex DK, Kwo PY. Position statement: nonanesthesiologist administration of propofol for GI endoscopy. Gastroenterology. 2009;137:2161–2167. PMID: 19961989
- Cha MH, Sandooja R, Khalid S, et al. Complication rates in emergent endoscopy for foreign bodies under different sedation modalities: a large single-center retrospective review. World J Gastrointest Endosc. 2021;13:45–55. PMID: 33623639
- Geng C, Li X, Luo R, et al. Endoscopic management of foreign bodies in the upper gastrointestinal tract: a retrospective study of 1294 cases. Scand J Gastroenterol. 2017;52:1286–1291. PMID: 28691540
- Engelhardt T, Webster NR. Pulmonary aspiration of gastric contents in anaesthesia. Br J Anaesth. 1999;83:453–460. PMID: 10655918
- Birk M, Bauerfeind P, Deprez PH, et al. Removal of foreign bodies in the upper gastrointestinal tract in adults: European Society of Gastrointestinal Endoscopy (ESGE) Clinical Guideline. Endoscopy. 2016;48:489–496. PMID: 26862844
- Lin OS, Weigel W. Nonoperating room anesthesia for gastrointestinal endoscopic procedures. Curr Opin Anaesthesiol. 2018;31:486–491. PMID: 29781859
- Pfau PR. Removal and management of esophageal foreign bodies. Techniques in Gastrointestinal Endoscopy. 2014;16:32–39. doi:https://doi.org/10.1016/j.tgie.2013.10.004
- Mohan BP, Bapaye J, Hamaad Rahman S, et al. Cap-assisted endoscopic treatment of esophageal food bolus impaction and/or foreign body ingestion: a systematic review and meta-analysis. Ann Gastroenterol. 2022;35:584–591. PMID: 36406971
- Abdelhafez M, Phillip V, Hapfelmeier A, et al. Cap assisted upper endoscopy for examination of the major duodenal papilla: a randomized, blinded, controlled crossover study (CAPPA Study). Am J Gastroenterol. 2017;112:725–733. PMID: 28291239
- Kim SH. Usefulness of an overtube device in gastrointestinal endoscopy. Clin Endosc. 2019;52:203–204. PMID: 31154698
- Ofosu A, Ramai D, Reddy M. Overtube-assisted foreign body removal: a review of endoscopic management and case illustration. Cureus. 2017;9:e1730. PMID: 29201579
- Tierney WM, Adler DG, Conway JD, et al. Overtube use in gastrointestinal endoscopy. Gastrointest Endosc. 2009;70:828–834. PMID: 19703691
- Jarzebowski M, Estime S, Russotto V, Karamchandani K. Challenges and outcomes in airway management outside the operating room. Curr Opin Anaesthesiol. 2022;35:109–114. PMID: 35102045
- Pardo E, Camus M, Verdonk F. Anesthesia for digestive tract endoscopy. Curr Opin Anaesthesiol. 2022;35:528–535. PMID: 35787532

